Доброкачественные новообразования женской репродуктивной системы
Содержание:
Причины
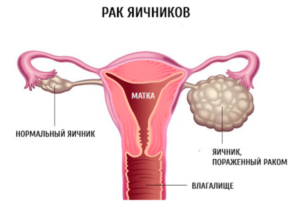
- Некоторые отклонения в выработке гормонов эндокринными органами, будь то щитовидная железа, гипофиз, яичники, могут стать причиной болезни. Эндокринная система человека и ее механизмы не до конца изучены, но ясно одно: гормоны, вырабатываемые железами, играют огромную роль в нашем организме, и дисбаланс гормонов приводит ко многим заболеваниям;
- Генетическая предрасположенность к раковым заболеваниям – нередкое явление в медицинской практике. Если кто-либо из женщин в роду заболевал раком яичников, возможно, кто-нибудь в семье может унаследовать данную болезнь;
- Неблагоприятная экологическая среда, которая на сегодняшний день, к сожалению, с каждым днем ухудшается, также может стать толчком к образованию раковых клеток;
- В определенном возрасте, чаще после 45 лет, у женщин наступает так называемая менопауза – гормональная перестройка организма с последующим прекращением способности к деторождению. Именно на данном этапе, когда гормональный фон женщины сильно меняется, есть угроза образования рака яичника;
- Гинекологи предупреждают о том, что поздняя беременность и роды, нежелательны для женщины. Это чревато всякого рода осложнениями, как для ребенка, так и для матери. Риск образования злокачественного новообразования в яичниках тоже велик.
Все эти причины являются относительными. Бывает и так, кто-то в роду болел данным недугом, но по наследству никому в последующем не перешел. Если женщина находится под постоянным стрессом или перенесла серьезное нервное потрясение, это тоже может стать причиной образования рака яичников.
Стадии рака яичников
Клинически, в развитии рака выделяют четыре стадии. Каждая стадия характеризуется своими симптомами, прогнозом выживаемости, методикой лечения.
1 стадия
Признаки, характерные для первой стадии:
- опухоль находится в пределах яичника,
- активного роста патологических тканей не наблюдается,
- капсула остаетсянеповрежденной,
- нарушается работа мочевого пузыря и желудочно-кишечного тракта.
В течении болезни можно выделить такие подтипы:
- опухоль распространяется только на один яичник и не задевает другие органы (1А),
- опухоль поражает правый и левый яичник (1В),
- патологический процесс охватил не только яичники, но и капсулы, а метастазы проникают в брюшную жидкость (1С).
Симптомы болезни
Женщину беспокоит чувство переполнения, вздутия живота, увеличение размеров талии, частые позывы к мочеиспусканию, небольшие болевые ощущения в области малого таза, снижение аппетита, тошнота. Эти симптомы на первой стадии выражены неярко.
Лечение
Цель лечения – удаления матки с придатками, яичниками, чтобы предотвратить рост злокачественных клеток. После операции обязательно проводится химиотерапия.
Прогноз выживаемости
При первой стадии рака яичников прогноз более благоприятный – выживает до 90% женщин. Но обнаруживается патология на этой стадии только у 20% заболевших.
Часто это связано с тем, что женщина забывает своевременно посещать гинеколога, или начинает заниматься самолечением, почувствовав у себя «знакомые» симптомы более безобидных заболеваний – цистита, воспаления кишечника или придатков, которые она связывает с переохлаждением или неправильным питанием.
Поэтому ответ на вопрос, сколько живут при раке яичника первой стадии, зависит не только от медиков, но и от пациентки.
2 стадия
Разрастающиеся новообразования еще больше изменяют состояние женщины, поражая не только яичники, но и другие органы.
Симптомы
Увеличивающаяся опухоль давит на внутренние органы, вызывает проявление неприятных симптомов. Женщины жалуются:
- на усиливающуюся усталость, нарушение сна, повышение температуры,
- появление кровотечений,
- непонятную раздражительность, плаксивость, вспыльчивость,
- снижение веса, но увеличение объемов живота.
Прогноз
Так как на второй стадии рака яичников в процесс вовлекаются матка, маточные трубы, мочевой пузырь, нижние отделы кишечника, прогноз менее благоприятный.
Выживаемость составляет только 60-70%. Велик риск рецидивов – раковые клетки, попавшие при асците в брюшную полость, проникают в лимфоузлы и активируют процесс поражения близлежащих органов.
Лечение
Лечение оперативное, с последующим курсом адъювантной химиотерапии.
Адъювантная терапия – лечение цитостатическими препаратами, разрушающими раковые клетки, оставшиеся после операции.
3 стадия
Женщины, забывающие заботиться о своем репродуктивном здоровье и не проходящие профосмотры, узнают о наличии у них опухоли именно на этой стадии.
Рак поражает один, часто два яичника, захватывает группы органов не только тазовой области, но и за ее пределами. В этой стадии выделяют такие подтипы:
- мелкие метастазы располагаются в брюшной полости (А),
- размеры метастаз вырастают до 2 см (В),
- опухолевые клетки располагаются за пределами брюшной полости (С).
Симптомы
Проявления патологии настолько явные, нельзя не обратить на них внимания:
- быстрое похудание, истощение (кахексия),
- рвота, сильно вздувшийся живот, частый метеоризм, диспепсия,
- даже при небольшом объеме съеденной пищи, чувство переполнения желудка,
- боли в области поясницы, малого таза,
- болезнененность при половой близости,
- частые позывы к мочеиспусканию:
- развивается анемия.
Прогноз
Выживаемость при третьей стадии рака очень низкая, всего 20-30%. Даже небольшие (до 2 см) метастазы, оставшиеся после лапаротомии, могут сократить срок жизни женщины до з лет.
4 стадия
Четвертая стадия рака практически не поддается излечению. На этой стадии иммунные силы организма низкие, поэтому метастазы очень быстро распространяются по всему организму, проникая через лимфу и кровоток.
Увеличенное количество онкоклеток начинает активно продуцировать фактор роста, что приводит к росту сети капилляров. Кровеносные сосуды активно питают раковые клетки, нарушая работу здоровых тканей и органов.
Симптомы
Все симптомы патологии, проявившиеся ранее, усиливаются. При проникновении метастаз в легкие появляется одышка. Метастазы можно обнаружить пальпаторно.
По статистике, около 50% женщин запускают болезнь, занимаясь самолечением, или страдают от неправильно поставленного диагноза.
Патогенез (что происходит?) во время Рака яичников:
Рак яичников бывает первичным, вторичным и метастатическим.
Первичным раком называют злокачественные опухоли, первично поражающие яичник. По гистологическому строению первичный рак яичников — это злокачественная эпителиальная опухоль железистого или папиллярного строения. Редко в (4-5% всех раковых опухолей яичника) рак яичника развивается из покровного эпителия.
Вторичный рак яичников (цистаденокарцинома) встречается наиболее часто среди злокачественных опухолей этого органа (80-88%). Возникает из доброкачественных или пограничных опухолей. Наиболее часто вторичный рак яичников развивается в серозных, реже в муцинозных цистаденомах. К вторичным поражениям яичников относится эндометриоидная цистаденокарцинома, развивающаяся у молодых женщин, чаще с первичным бесплодием.
Макроскопическими признаками этой формы рака являются хрупкие, крошащиеся папиллярные разрастания или скопления множественных пристеночных разрастаний, выполняющих всю полость и напоминающих «цветную капусту». В ряде случаев папиллы прорастают наружную поверхность капсулы и обсеменяют париетальную брюшину и соседние органы.
Метастатический рак яичников (опухоль Крукенберга) — первичный очаг в желудочно-кишечном тракте, желудке, молочной железе, щитовидной железе, матке. Опухоль возникает чаще у женщин моложе 40 лет. Около 20% всех случаев рака яичников составляют метастазы из злокачественных опухолей желудочно-кишечного тракта, которые распространяются гематогенным, ретроградно-лимфогенным и им плантационным путями. Метастазы обычно двусторонние. В 60-70% наблюдений возникает асцит. Опухоль растет очень быстро. Макроскопически метастатическая опухоль белесоватая, бугристая, плотная, на разрезе нередко волокнистая, может быть и тестоватой, что зависит от соотношения стромы и паренхимы опухоли и вторичных изменений в виде отека или некроза. Микроскопически при метастатическом раке определяют круглые клетки, наполненные слизью, резко выраженное разрастание стромы опухоли, наклонность к ослизнению.
В настоящее время принята Единая международная классификация, которая отражает как стадию процесса, так и гистотип опухоли.
Стадию опухолевого процесса устанавливают на основании данных клинического обследования и во время операции.
Классификация злокачественных опухолей яичников по распространенности
- Стадия I — опухоль ограничена одним яичником.
- Стадия 1а — опухоль ограничена одним яичником, асцита нет;
- капсула интактна;
- имеется прорастание капсулы и/или ее разрыв.
- Стадия 16 — опухоль ограничена обоими яичниками;
- капсула интактна;
- имеется прорастание капсулы и/или ее разрыв.
- Стадия 1в — опухоль ограничена одним или обоими яичниками, но есть очевидный асцит или определяются раковые клетки в смывах.
- Стадия 1а — опухоль ограничена одним яичником, асцита нет;
- Стадия II — опухоль поражает один или оба яичника с распространением на область таза.
- Стадия IIа — распространение и/или метастазы на поверхность матки и/или труб.
- Стадия IIб — распространение на другие ткани таза, опухолевых клеток в асците или смыве нет.
- Стадия IIв — распространение, как при IIа или IIб, но имеется асцит или определяются раковые клетки в смывах.
- Стадия III — распространение на один или оба яичника с метастазами по брюшине за пределы таза и/или метастазы в забрюшинных лимфатических узлах.
- Стадия IIIа — микроскопические метастазы по брюшине.
- Стадия III6 — макроскопические метастазы по брюшине до 2 см.
- Стадия IIIв — метастазы по брюшине более до 2 см или метастазы в регионарных (подвздошных, боковых сакральных, парааортальных и паховых лимфатических узлах).
- Стадия IV — распространение на один или оба яичника с отдаленными метастазами.
Классификация
Существует множество классификаций пограничных опухолей яичника, которые основываются на совершенно разных признаках. Для точной постановки диагноза врачами используются лишь несколько из них, наиболее точно отражающих степень и интенсивность патологического процесса.
Классификация опухоли яичника в зависимости от клеточного состава:
- серозные;
- муцинозные;
- эндометриоидные;
- метонефроидные;
- опухоли Бреннера;
- смешанные формы.
Классификация опухоли яичника в зависимости от опасности метастаз:
- инвазивные: метастазы с током крови разносятся по организму и поражают различные органы и ткани;
- неинвазивные: метастазы разносятся по организму, закупоривая собой жёлчные протоки, кишечник и сосуды, вызывая явления непроходимости.
Классификация в зависимости от скорости прогрессирования:
- быстрое прогрессирование (в течение нескольких месяцев происходит активный рост опухоли);
- прогрессирование средней интенсивности (опухоль формируется в течение полугода);
- медленное прогрессирование (длительность патологического процесса составляет более полугода).
Пограничные серозные опухоли яичника
Пограничные серозные опухоли яичников встречаются примерно в 10–15% случаев от всех новообразований эпителиального характера. Чаще всего их находят у женщин от тридцати пяти до пятидесяти пяти лет во время профилактического обследования.
Пограничные серозные опухоли яичников чаще всего обнаруживают во время профилактического обследования
В зависимости от макроскопического строения серозные опухоли бывают:
- поверхностные: множество опухолевых частиц формируют собой узел, напоминающий кочан цветной капусты;
- внутрияичниковые: представляют собой кисту, покрытую сосочками разного размера.
Неинвазивные метастазы серозных опухолей располагаются на поверхности малого или большого сальника, а также могут поражать серозный покров. Инвазивные метастазы можно обнаружить в толще большого сальника.
Пограничные муцинозные образования яичника
Пограничные муцинозные опухоли яичника диагностируются с частотой 15–20% от всех опухолей. Заболевание не имеет чёткой связи с возрастом и может возникнуть как после двадцати пяти, так и после шестидесяти лет. Обычно опухоль поражает только один яичник (преимущественно правый).
Макроскопически муцинозная опухоль представляет собой кистообразное образование с гладкой поверхностью, внутри которой имеются небольшие пузыри, заполненные густой мукоидной жидкостью. Между пузырями находятся перегородки, покрытые сосочками разного размера и формы.
Пограничная муцинозная опухоль поражает только один яичник
Метастазы могут поражать печень и желчевыводящие пути, вызывая формирование холестаза и внутрипечёночной желтухи, что может значительно осложнить дифференциальную дигностику заболевания.
Эндометриоидные опухоли яичника
Пограничные эндометриодиные опухоли яичника встречаются очень редко: большая часть найденных образований представляет собой переходную форму эндометриоидного рака яичников. Этот вид заболевания также поражает только один яичник.
Диагностика данных образований осложняется тем, что их достаточно просто спутать с эндометриозом. Макроскопически эндометриоидная опухоль не имеет практически никаких особенностей, и для верификации диагноза приходится использовать микроскоп.
Мезонефроидные новообразования
Мезонефроидные опухоли, иначе именуемые светлоклеточными пограничными опухолями, встречаются в 0,5–2% случаев. Большинство из них появляются в сочетании с эндометриозом.
Макросопически мезонефроидная опухоль представляет собой небольшое образование неправильной формы с шероховатой поверхностью. При разрезе можно наблюдать кистозные полости, стенка которых покрыта мелкими сосочками.
Инвазивность метастазов данных опухолей обычно минимальна. Появление отдалённых метастазов возникает через 10–15 лет после начала заболевания.
Пограничная опухоль Бреннера
Пограничная опухоль Бреннера, называемая атипично растущей, встречается у лиц пожилого возраста (шестьдесят и более лет) после менопаузы.
Размеры её могут превышать пятнадцать сантиметров. Макросопически опухоль Бреннера представляет собой кисту, в полости которой находится более двадцати мелких узелковых образований.
Классификация рака яичников
Медики выделяют несколько классификаций: морфологическая, гистологическая, стадийная, возрастная. Американским объединенным комитетом по изучению рака используется система TNM:
- Т – первичная опухоль, ее размеры,
- N – метастазы в близлежащих лимфоузлах,
- М – отдаленные метастазы.
Большинство онкологов, гинекологов дополнительно используют классификацию Международной федерации гинекологов и акушеров (FIGO):
- I стадия – новообразование находится в пределах яичников.
- II стадия – опухоль выходит за пределы малого таза.
- III стадия – опухоль прорастает в брюшную полость.
- IV стадия – метастазы проникают в отдаленные органы
Предраковые заболевания
Предраковые заболевания яичников – часто встречающаяся патология. Наиболее высок уровень встречаемости ее у женщин, перенесших гинекологические операции по поводу доброкачественных опухолей репродуктивных органов, молочных желез.
В группу риска попадают женщины с проблемами менструального цикла, принимающие гормональное лечение для подавления функций яичников. Провоцируют предраковые состояния воспалительные процессы в этих органах.
Эпителиальный рак яичников
Эпителиальные опухоли яичников в основном считаются вторичными, так как развиваются из пограничных или доброкачественных новообразований или кист. Раковые клетки располагаются на поверхности органа, растут медленно.
Прогноз неблагоприятный, потому что чаще всего заболевание выявляется на поздней стадии. Первичный рак составляет всего 4-5%, но носит явный злокачественный характер. Лечение только оперативное, но даже при тщательно проведенном хирургическом вмешательстве наблюдаются рецидивы.
Зародышевая опухоль
Зародышевая опухоль – редкое злокачественное образование, которое встречается у детей и молодых женщин. Образуется из герминогенных клеток, в норме превращающихся в ткани желточного мешка, плаценты или плода. Опухоли растут очень быстро, вызывают появление болей в области малого таза, в связи с чем быстро выявляются.
Лечение только оперативное – удаляется поврежденный яичник. Выживаемость через 5 лет после проведенного лечения и химиотерапии выше 70%.
Стромально клеточные патологии
Патологии с низкой степенью злокачественности, развиваются из зародышевых клеток полового тяжа. Чаще встречаются в постменопаузный период, у женщин с повышенной гормональной активностью. Способны рецидивировать. При избытке тестостерона у пациенток появляются признаки вирилизации или омужествления.
При избытке эстрогенов наблюдаются маточные кровотечения. Своевременное оперативное вмешательство и лучевая терапия повышают выживаемость до 90%.
Метастатические опухоли яичников
Злокачественное новообразование, которое возникает из-за распространения метастазов близлежащих органов – желудочно-кишечного тракта, молочных желез, лимфом. По кровеносному руслу или лимфатическим сосудам раковые клетки проникают в яичники и развиваются в опухоль. Новообразования быстро разрастаются, достигают больших размеров.
Метастатический рак чаще встречается в возрасте 45-60 лет. Лечение оперативное. В послеоперационный период назначается химио-, гормоно-, радиотерапия. Прогноз не всегда благоприятный.
Методы лечения
Пограничная опухоль яичников не подлежит консервативному лечению: таблетки, уколы и капельницы не заменят важность хирургического вмешательства. После постановки диагноза необходимо немедленно переходить к терапии, так как дальнейшая отсрочка может привести к тяжким последствиям
Каждая седьмая женщина, получившая диагноз пограничная опухоль, имеет высокий шанс погибнуть от рецидива заболевания в течение десяти — пятнадцати лет.
Операция
Большинство операций по резекции опухолей должны проводиться лапароскопически. Во-первых, это обеспечивает минимальный объём хирургического вмешательства, уменьшая риск вторичного инфицирования. Во-вторых, с точки зрения внешнего вида, лапароскопия практически не оставляет шрамов на теле пациентки.
Лапараскопическая операция — метод выбора современных специалистов
Все хирургические операции по удалению пограничных опухолей подразделяются на органосохраняющие и радикальные. Выбор вида вмешательства зависит от размеров образования, наличия метастаз и готовности к деторождению.
Показания к органосохраняющей операции:
- возраст меньше тридцати лет;
- отсутствие беременностей в анамнезе;
- готовность к дальнейшему деторождению;
- отсутствие инвазивных метастазов;
- небольшие размеры опухоли;
- поражение только одного яичника.
Показания к радикальной операции:
- возраст старше тридцати пяти лет;
- две и более беременности в анамнезе;
- большое количество инвазивных метастазов;
- двустороннее поражение яичников.
Органосохраняющая операция включает в себя полное удаление поражённого яичника и маточной трубы, а также клиновидное иссечение второго яичника и удаление части большого сальника. При проведении данных мероприятий женщина может планировать беременность уже через полгода после оперативного вмешательства.
Органосохраняющая операция показана женщинам, желающим забеременнеть вновь
Радикальная операция направлена на удаление максимально большого количества органов с целью предотвратить рецидив. Производится полное удаление матки с обоими яичниками и трубами. Восстановительный период после этого оперативного вмешательства довольно тяжёлый и требует длительной реабилитации.
Гистерэктомия — радикальная операция, предотвращающая распространение опухоли
Нужна ли химиотерапия
Многие пациентки задаются вопросом: нужна ли химиотерапия при пограничной опухоли яичников? Кто-то считает, что это неоправданное расходование сил организма, которое в итоге не даст положительных результатов. Однако специалисты в области акушерства и гинекологии придерживаются мнения, что химиопрепараты предупреждают возникновение рецидива заболевания.
Длительность лечения химическими препаратами составляет три-четыре курса. Первый курс женщина проходит сразу же после окончания оперативного вмешательства, второй — через два месяца, третий — через четыре, а четвёртый — через полгода после операции. Хирургическое вмешательство и цикл химиотерапии уменьшают вероятность рецидива пограничной опухоли яичника в десять — пятнадцать раз.
Киста. Тактика ведения
Кисту наблюдает в течение 2-х месяцев. Если положительная динамика не фиксируется, решается вопрос об операции. Такие образования самостоятельно не исчезают, лекарственных препаратов для лечения не существует, народные методы не помогут.
Если образование малое, можно его просто наблюдать, но со временем все равно киста подлежит удалению.
В случае выявления кисты, производится цисэктомия – образование удаляется вместе с капсулой, чтобы исключить рецидив. Современные возможности (лапароскопия) позволяют сделать это, не повреждая здоровые ткани яичника. Параовариальная киста удаляется при минимальном вмешательстве. В случае развития осложнений также показана операция.
Разновидности доброкачественных опухолей яичников
Различают четыре разновидности доброкачественных опухолей яичников: эпителиальные опухоли, новообразования стромы полового тяжа, образования опухолигерминогенного плана и различные опухолевидные процессы. В свою очередь эпителиальные опухоли включают в себя серозные, эндометриоидные, муцинозные, смешанные эпителиальные, мезонефроидные (светлоклеточные), а также доброкачественную опухоль Бреннера. К новообразованиям стромы полового тяжа относят андробластому, фиброму и текому. Герминогенные опухоли — это дермоидные кисты и струма яичника. К опухолевидным процессам относится много патологий, среди них множественные фолликулярные кисты, единичная фолликулярная киста, киста желтого тела, множественные лютеинизированные и желтые тела, простые кисты, поверхностные эпителиальные включения, эндометриоз, параовариальные кисты, воспалительные процессы, гипертекоз, гиперплазия стромы яичника и массивный отек яичника.
Существуют морфологические расхождения между первыми тремя видами (гемороидальные опухоли, эпителиальные опухоли, новообразования стромы полового тяжа) и опухолевидными процессами, хотя визуально они похожи между собой. Нарушение сложного процесса эмбрионального развития яичника обусловливает имеющееся разнообразие опухолей яичников. К сожалению, опухоли яичников — достаточно частое явление. К примеру, 12 % всех внутриполостных хирургических вмешательств — это именно оперативные вмешательства по удалению опухолей яичников. Чаще всего развиваются кисты дермоидного состава, а также серозные и муцинозные цистаденомы.
Угроза во время беременности
Непосредственную опасность представляют злокачественные опухоли яичников при беременности. Развитие плода значительно затрудняет диагностику, и выявить новообразование на ранних стадиях можно только при разностороннем и тщательном обследовании. Поэтому при планировании зачатия женщина должна в обязательном порядке посетить специалиста и пройти соответствующую проверку.
Выявление заболевания на поздних стадиях беременности чревато рядом осложнений, таких как:
- выкидыш;
- необходимость в позднем аборте;
- распространение метастаз в соседние органы и в плод;
- бесплодие;
- патологии в развитии плода;
- внутриутробная асфиксия;
- летальный исход.
При наличии злокачественного новообразования показано его удаление хирургическим методом. В зависимости от степени развития заболевания, специалисты производят вмешательство, направленное на максимальное сохранение репродуктивных органов и беременности, но в запущенных случаях с быстрым развитием заболевания и активным метастазированием показано прерывание, потому как под угрозой находится жизнь матери.
Виды рака яичников
По гистогенетическим показателям злокачественные опухоли яичников классифицируют:
- Эпителиальный рак — опухоль развивается в поверхностных тканях яичника. Самый распространенный вид, составляет почти 90% из всех случаев заболевания;
- Стромально-клеточный рак или опухоль стромы полового тяжа — новообразование располагается в более глубоких слоях тканей яичника. Примерно 5 — 8% из всех случаев болезни;
- Рак половых клеток — редкая форма, менее 5% от всех случаев. Злокачественное новообразование формируется в одном из фолликулов яичника, в которых созревает яйцеклетка. Наиболее распространен у пациенток юного и молодого возраста.
По области поражения различают первичный, вторичный и метастатический рак яичника:
Первичный (эндометриоидный) рак — представляет из себя злокачественную эпителиальную опухоль железисто-папиллярного строения. Распространен среди женщин до 30 лет.
Вторичный рак — цистаденокарцинома яичника, развивается на фоне доброкачественных опухолей. Под последними понимают кистозные опухоли различных размеров (от минимальных до гигантских). Различают:
- Серозные папиллярные цистаденомы — содержащие прозрачную водянистую жидкость,
- Муцинозные цистаденомы — заполненные слизью,
- Эндометриоидные цистаденомы.
Трансформация опухоли в злокачественную чаще происходит в серозных цистаденомах. Серозный рак распространен среди женщин от 40 до 60 лет, муцинозный — после 60 лет.
Метастатический рак (опухоль Крукенберга)— новообразование, возникшее в яичнике вследствие метастазов из другого органа. Наиболее частый случай — опухоль в яичниках развивается при раке желудка: больные клетки заносятся током крови или ретроградно по лимфатическим путям. Метастатическая разновидность рака характеризуется:
- высокой скоростью роста и агрессивным течением;
- поражает обычно оба яичника;
- рано переходит на брюшину малого таза;
- образует множественные бугристые опухолевые узлы.
Гормональные изменения
Существуют разновидности злокачественных эпителиальных опухолей, которые выделяют половые гормоны или вызваны аномальным количеством гормонов в организме женщины. Подобные типы рака являются достаточно редкими и встречаются в 5% случаев.
Адренобластома — новообразование стимулирует выработку мужских гормонов, что маскулинизирует организм: появляется растительность на лице, меняется фигура, сморщиваются молочные железы, прекращаются менструации.
Гранулезоклеточная опухоль — опухоль, способная вызвать феминизацию. Этот процесс выражается в преждевременном половом созревании и возобновлении менструальных кровотечений у женщин в период менопаузы.
Светлоклеточная (мезонефроидная) аденокарцинома — эпителиальная опухоль яичника, которая развивается при гиперэстрогении.
Злокачественная папиллярная цистаденома — одна из разновидностей опухолей, внешне и по характеру распространения схожа с раком, но отличается более благоприятным течением. Также состоит из кистозных образований с многочисленными папиллярными выростами. Последние прорастают в яичник и распространяются по серозному покрову брюшины. Затем в виде отдельных метастатических узлов поражают органы брюшной полости. Одним из признаков этого вида рака является асцит или брюшная водянка — скопление свободной жидкости.
Различают несколько стадий развития рака:
I стадия — злокачественная опухоль не вышла за пределы яичников;
II стадия — новообразование прорастает за пределы яичников, поражает ближайшие органы (матка, маточные трубы);
III стадия — рак распространяется на соседние органы и прорастает в соседние лимфатические узлы;
IV стадия — появление отдаленных метастазов .
Какую опасность представляют опухоли яичника
Любые опухоли яичников у женщин свидетельствуют о значительных проблемах со здоровьем и требуют скорейшей диагностики для выявления причин их появления и эффективного устранения проблемы.
Если врач обнаружил патологию и назначил операцию, не стоит отказываться в надежде, что заболевание пройдет само по себе. Это не произойдет в любом случае без оперативного вмешательства, а вот последствия такого халатного отношения к рекомендациям специалиста могут привести даже к летальному исходу.
Непосредственную опасность представляет перекрут ножки опухоли яичника, полный или частичный. При таком явлении подача крови в новообразование частично или полностью прекращается, что вызывает отек и отмирание тканей.
Перекрут ножки опухоли яичника возникает из-за физических нагрузок, частых проблем с кишечником, в период беременности или из-за слишком большого размера новообразования. Патология может проявиться как постепенно, при частичном нарушении кровоснабжения, так и резко, при полном пережатии кровеносных сосудов.
В первом случае наблюдаются периодические боли острого характера, которые проходят через время. Это опасно потому, что частичный перекрут ножки опухоли яичника может привести к ее увеличению и разрыву, с последующим попаданием крови в брюшную полость, что грозит перитонитом.
При полном перекруте наблюдается острая боль, которая уменьшается через время, но это свидетельствует о значительном ухудшении состояния и начале процесса некроза тканей, что требует срочной медицинской помощи.
Опасность представляют и доброкачественные гормонально-активные опухоли яичников. Выделение повышенного количества гормонов как мужского, так и женского типа, приводит к существенному гормональному дисбалансу. В раннем возрасте это проявляется преждевременным половым созреванием или его задержкой, а также другими отклонениями гормонального характера. У пациенток репродуктивного возраста или в менопаузе гормонопродуцирующие опухоли яичников могут стать причиной серьезных маточных кровотечений.
Гистологическая классификация опухолей позволяет определить тип новообразования и причины его появления, что способствует как точной диагностике, так и действенному лечению, имеющему направленный эффект. Соответственно при наличии предрасположенностей нельзя пренебрегать своевременными визитами к гинекологу. Новообразование яичников является очень серьезным заболеванием, требующим немедленного медицинского вмешательства.









Очень полезная информация о различных доброкачественных новообразованиях, которые могут возникнуть в органах женской репродуктивной системы. Такие как миома шейки матки, полипы шейки матки, доброкачественные опухоли яичников и кисты яичников. Важно знать симптомы и возможные методы лечения этих опухолей, чтобы обеспечить свое здоровье. Будьте внимательны к своему телу и не забывайте обращаться к специалистам за помощью при необходимости. Необходимо всегда быть в курсе своего здоровья и делать все возможное для его поддержания.
Доброкачественные новообразования шейки матки и яичников — это опухоли, которые не являются раковыми и редко вызывают серьезные проблемы. Они могут проявляться различными симптомами, такими как боли внизу живота или неправильные месячные кровотечения. Лечение опухолей зависит от их размера и симптомов, но обычно включает наблюдение, лекарственную терапию или хирургическое удаление.
Доброкачественные опухоли яичников и матки — это опухоли, которые не являются злокачественными. Симптомы могут быть разнообразными, включая боли внизу живота, нарушения менструального цикла и дискомфорт во время половой активности. Лечение может включать наблюдение, медикаментозную терапию или хирургическое удаление опухоли.
Доброкачественные новообразования шейки матки и яичников — это опухоли, которые не являются злокачественными. Они могут быть вызваны различными факторами и иметь разные симптомы. Лечение опухолей зависит от их типа и размера, обычно проводится хирургическим путем. Важно своевременно обращаться к врачу для диагностики и назначения соответствующего лечения.
Доброкачественные опухоли яичников и шейки матки — это новообразования, которые могут вызывать различные симптомы, такие как боли внизу живота, нарушения менструального цикла или болезненные половые акты. Лечение опухолей зависит от их типа, размера и симптомов, и может включать наблюдение, медикаментозную терапию или хирургическое вмешательство.