Перелом лодыжки
Содержание:
Причины повреждений, факторы риска
Причины могут быть разными, но основная причина повреждения костного образования — травма:
- прямая — удар, в результате которого повреждаются суставы и, как следствие — происходит перелом лодыжки;
- непрямая — непрямым повреждением считается подворачивание ноги, перелом сопровождается осложнениями.
Риск увеличивается при наличии следующих факторов:
- приобретенный дефицит кальция (применение оральных контрацептивов, малое содержание кальция в пище, акромегалия, болезни щитовидки, паращитовидных желез, ЖКТ, почек и надпочечников, недостаток витамина D и др.);
- физиологическая нехватка кальция (беременность, лактация, пожилой возраст или детский/подростковый);
- болезни костей (воспаления костей, пороки их развития, генетические болезни, деформирующий артроз, остеопороз, опухоли костной ткани и др.).
Реабилитация
После перелома в голеностопном суставе необходим реабилитационный период. После снятия гипса пациенту прописывают массаж, лечебную гимнастику, электрофорез. Тактика восстановительного курса определяется сложностью перелома и особенностями общего состояния пациента.
Важную роль в период реабилитации имеет наличие в рационе должного количества кальция, кремния, коллагена и аминокислот. Такие продукты, как сардины, капуста, сыры, молоко, содержат много кальция. Кремнием богаты крупы (ячневая, гречневая, кукурузная, овсяная), бобовые, фисташковые орехи.
Необходимые для реабилитации вещества могут поступать в организм не только с едой, но и в виде отдельных препаратов. Выбор конкретных лекарственных средств и их дозировки — компетенция лечащего врача.
В реабилитационный период больному рекомендуют пройти курс массажных процедур. Массаж позволяет оптимизировать показатели напряженности мышц и связок, улучшить лимфоток и кровоток, увеличить чувствительность голеностопа.
Благодаря массажным процедурам удается восстановить нормальную подвижность стопы. Совместно с массажем используются лечебные мази, которые благоприятно воздействуют на сустав голеностопа.
Во время реабилитации рекомендуется развивать достаточную физическую активность, чтобы разработать сустав (пешие прогулки, хождение по лестнице). Однако не следует чрезмерно усердствовать — сустав нельзя перегружать.
Если ходить без посторонней помощи тяжело, можно использовать палку для опоры. В восстановительных целях полезны плавание и аквааэробика.
Обратите внимание! Восстановительные процедуры предотвращают тугоподвижность голеностопа, позволяют избежать отечности стопы. Используются в восстановительный период и средства народной медицины
В качестве примера можно привести такой состав: 2 лимона, несколько грецких орехов, по горстке кураги и изюма смешивают с медом. Полученный состав принимают перед каждым приемом пищи по чайной ложке
Используются в восстановительный период и средства народной медицины. В качестве примера можно привести такой состав: 2 лимона, несколько грецких орехов, по горстке кураги и изюма смешивают с медом. Полученный состав принимают перед каждым приемом пищи по чайной ложке.
Примеры гимнастических упражнений
Физическая нагрузка должна осуществляться как в иммобилизационный, так и в постиммобилизационный период. При этом характер упражнений отличается.
Упражнения для периода иммобилизации:
- Напряжение мускулатуры бедра на поломанной ноге.
- Сгибания и разгибания рук, движения верхними конечностями по кругу.
- Наклоны туловища в разные стороны.
- Сгибание и разгибание здоровой нижней конечности в колене и тазобедренном суставе.
- Движения пальцами травмированной ноги.
- Свешивание пострадавшей конечности с кровати и движения в коленном суставе с небольшой амплитудой.
Когда снимают гипсовую повязку, наступает постиммобилизационный период. Пациенту назначают лечебную гимнастику. Занятия проводятся вначале в больнице, где инструктор знакомит пациента с упражнениями. Спустя какое-то время пациент начинает тренировки в домашних условиях.
Упражнения подбираются таким образом, чтобы постепенно увеличивать и усложнять нагрузки на голеностопный сустав. Задача гимнастических упражнений — разработка сустава после длительной неподвижности. Необходимо улучшить кровоток, тонус мышц и активизировать процесс обмена веществ в поломанной ноге.
Примерный перечень упражнений в постиммобилизационный период:
- Ходьба с попеременной опорой на носок и пятку.
- Движения голеностопом по кругу.
- Сгибание и разгибание стопы.
- Перемещение с помощью стопы скалки, теннисного мячика или бутылки.
- Удержание небольших предметов с помощью пальцев поврежденной конечностью.
- Взмахивания ногой.
Осложнения
Перелом – очень опасное состояние, которое может привести к довольно серьёзным последствиям, если его игнорировать или нарушать процесс лечения. Осложнения возникают при неправильном сращивании костей, если манипуляции сопоставления были проведены с нарушениями. Контуры сустава при этом искривлены по сравнению со здоровым сочленением.
Возможно явление ложного сустава, при котором перелом не срастается из-за преждевременной нагрузки или иных причин.
Длительная иммобилизация часто является причиной появления деформирующего остеоартроза. Ещё одним распространенным осложнением перенесённой травмы бывает посттравматический нейродистрофический синдром – капиллярно-трофическая недостаточность.
Как узнать повреждение: симптомы и признаки
Для постановки точного диагноза используют три метода:
- опрос о механизме травмы (как произошло травмирование, в какую сторону повернулась нога, была ли конечность зафиксирована);
- пальпация ноги (применяют легкую поверхностную пальпацию);
- рентгенологическое исследование (проводится для подтверждения, определения локализации).
Установить наличие деструкции кости можно при помощи пальпации и осмотра
Обращать внимание нужно на такие признаки перелома ноги в щиколотке:
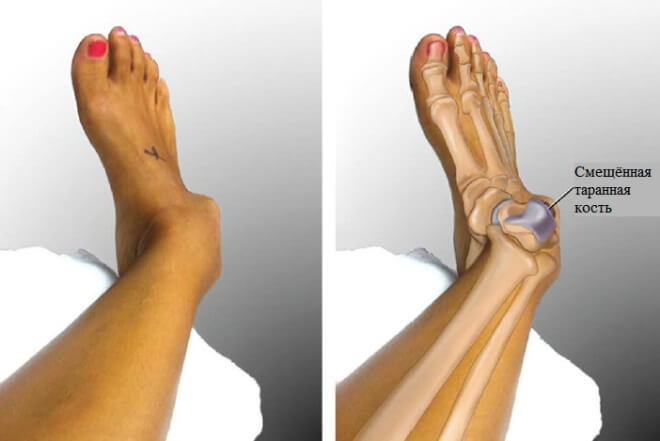
патологическая подвижность лодыжки (смещение в стороны, вовнутрь, неестественное выпирание наружу);
- ощущение проваливания при пальпации;
- наличие звука крепитации (во время прощупывания возникает звук трения кусочков костей друг о друга);
- наличие кусочков костей в открытой ране;
- изменение длины ноги.
Изменение длины ноги может происходить по причине повреждения большеберцовой кости при переломе Потта‐Десто.
При переломе лодыжки нога, как правило, занимает вынужденное положение и сгибается в сторону, противоположную месту перелома лодыжки.
При попытке разогнуть стопу возникает сильная боль. Боль возникает по причине возрастания давления на травмированные участки.
При травме по механизму ротации стопа приобретает вальгусное изменение и находится постоянно в таком положении. При супинационной травме стопа развернута вовнутрь, а при пронационной – наружу.
Травма, комбинированная с вывихом стопы, имеет специфическую картину. Деформация может происходить в двух местах одновременно: в месте перелома, в месте вывиха.
Как определить перелом лодыжки. Дополнительные признаки:
- боль;
- невозможность двигать ногой;
- отёк;
- онемение стопы;
- посинение и развитие подкожной гематомы;
- хруст при движении.
Все эти симптомы перелома лодыжки без или со смещением возникают из‐за повреждения тканей. Но для выбора тактики лечения объективного осмотра недостаточно, необходимо проводить другие диагностические мероприятия.
Причины перелома лодыжки
Основные причины перелома:
- прямой удар в лодыжку, провоцирует травму определенной части лодыжки (падение с высоты, дорожно-транспортное происшествие, сильные удар в ногу);
- непрямое повреждение, подворачивание ноги встречается наиболее чаще, чем прямая травма, такие переломы сопровождаются формированием множественных осколков, подвывихами и вывихами голени внутрь и наружу, разрывом или надрывом связок (при подскальзывании на полу, на льду, при катании на лыжах, роликах и коньках, невнимательная ходьба по ступенькам и неровным поверхностям).
Факторы, провоцирующие развитие травмы:
- недостаток кальция у пожилых людей в результате деградации костной массы (чаще наблюдается у женщин в период менопаузы из-за нехватки эстрогена, который отвечает за синтез остеобластов в организме женщины);
- нехватка кальция у детей в результате интенсивного роста;
- недостаток кальция в результате несбалансированного питания;
- беременность и лактация, в этот период плод активно потребляет кальций в материнском организме;
- недостаток кальция в результате приема оральных контрацептивов;
- при заболеваниях пищеварительной системы наблюдается плохое усвоение кальция и быстрое его выведение из организма;
- заболевание щитовидной железы;
- заболевания почечной системы и надпочечников;
- нехватка витамина D.
Заболевания костной системы также способны привести к травмам лодыжек:
- наличие остеопороза и остеопении;
- наличие деформирующего артроза;
- аномалии развития костей;
- наследственные заболевания (болезнь Педжета);
- специфические или вторичные заболевания костей на фоне туберкулеза или сифилиса;
- неспецифические воспалительные процессы (остеомиелит, артриты);
- опухоли костей и прочие недуги.
Виды, степени тяжести
В клинической практике используются общие классификации и степени оценки тяжести травмы. Основаны они на механизме травмирующего фактора, наличии повреждения одной или двух лодыжек (двусторонний перелом со смещением), вовлечении окружающих костных структур, а также присутствии смещения и нарушения целостности кожных покровов.
С точки зрения механизма образования перелома лодыжки, выделяют такие типы травм:
- Пронационно‐абдукционный – возникает при выворачивании стопы при ее подворачивании. Особенностью этой травмы является нахождение стопы в неправильном, приведенном состоянии. Чаще всего наблюдается перелом одной лодыжки со смещением, что сочетается с большим количеством надрывов связочного аппарата голеностопа.
- Аддукционно‐супинационный тип – наблюдается при чрезмерном повороте стопы. В данной ситуации происходит перелом одной из лодыжек со смещением и вывихом стопы кнутри. Перелом возникает непосредственно возле суставной поверхности.
- Перелом лодыжки при ротации – это результат чрезмерного выворачивания стопы как кнутри, так и кнаружи. В случае подобного воздействия силы возникает перелом обеих лодыжек в месте проекции голеностопного устава. Нередко травма сочетается с отрывом большеберцовой кости в ее задней части. Данная ситуация очень опасна, так как образуется большое количество острых костных фрагментов, которые никак не фиксируются связочным аппаратом и могут привести к серьезным осложнениям.
- Перелом при чрезмерном сгибании — может возникать в результате прямого или опосредованного действия на голеностопный сустав. Возникает перелом лодыжки с образованием костного фрагмента типичной треугольной формы. Обычно такой тип перелома лодыжки не сопровождается ее смещением.
- Комбинированный перелом — является наиболее опасным, так как он является результатом одновременного воздействия нескольких из вышеперечисленных механизмов, что сопровождается двух‐ или трехлодыжечными переломами, расхождением костей голени и значительным смещением фрагментов.
Выделяют такие типы перелома:
- однолодыжечный – наблюдается нарушение целостности одной из лодыжек;
- двухлодыжечный – одномоментная патология медиальной и латеральной лодыжки;
- трехлодыжечный – перелом со смещением наружной и внутренней лодыжки, сочетанный с отрывом задней поверхности большеберцовой кости.
Кроме того, специалисты выделяют закрытые и открытые переломы со смещением. Второй вид является более опасным, так как может привести к серьезной кровопотере и развитию геморрагического шока.
Не менее важным является определение степени тяжести травмы при переломе лодыжки со смещением.
Выделяют легкую, среднюю и тяжелую степень. Ниже представлены клинические картины, соответствующие каждой из них:
- Легкая степень тяжести диагностируется при отрывном переломе медиальной лодыжки с разрывом дельтовидной связки и отсутствии смещения относительно своего нормального положения таранной кости, при повреждении латеральной лодыжки с разрывом боковой внутренней связки, а также в случаях отрывного перелома латеральной лодыжки и разрыва наружной связки.
- Средняя степень тяжести устанавливается при отрывных переломах внутренней лодыжки, косых переломах латеральной лодыжки со смещением и вывихом таранного блока кнаружи, повреждении наружной лодыжки и разрыве внутренней боковой связки, а также при отрывных переломах наружной лодыжки в комбинации с косыми переломами внутренней лодыжки и внутренним подвывихом таранного блока.
- Тяжелая степень диагностируется при отрывных переломах медиальной лодыжки, разрывах межберцового синдесмоза, косых переломах малоберцовой кости, отрывных переломах обеих берцовых костей в комбинации с разрывом дельтовидной связки, а также при смещении оторванной наружной лодыжки кпереди.
Причины
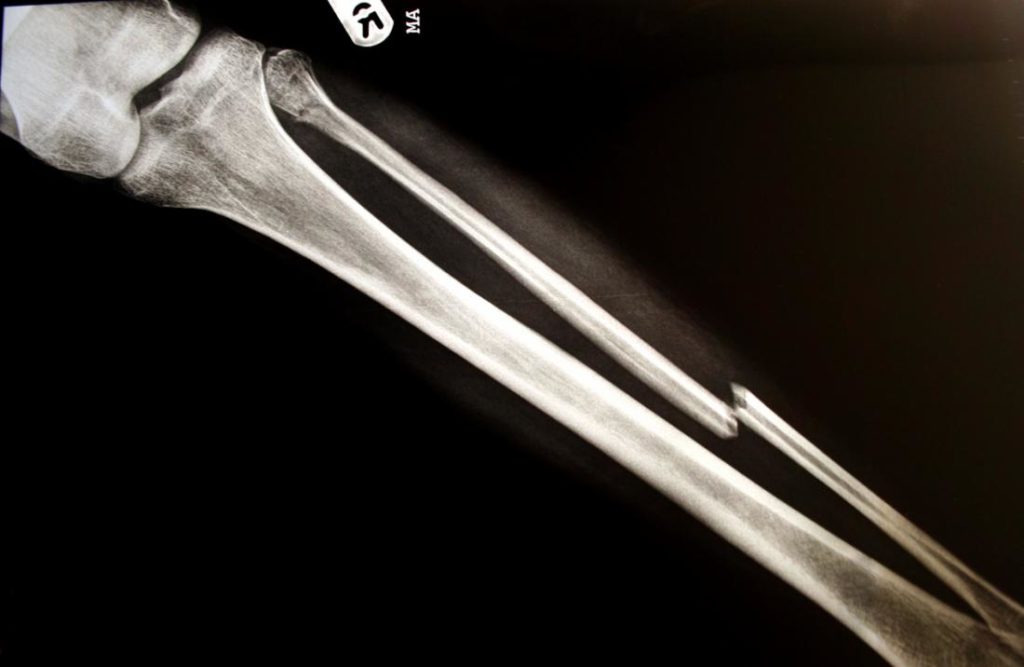
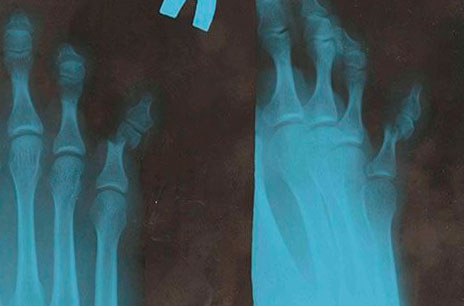
Рентген
Существует три механизма повреждения лодыжки: пронационный, супинационный, ротационный (скручивание при фиксированной стопе).
Перелом лодыжки пронационного типа происходит в момент, когда стопа поворачивается наружу, а действие осевой силы приводит к тому, что лодыжка ломается в момент контакта с таранной костью. Если травматическая сила мощная, то может происходить комбинированный перелом лодыжки с повреждением костей голени.
Если деструкция происходит в положении пронации стопы, есть большой риск повредить дельтовидную связку. При ротационных скручиваниях могут возникать апикальные, боковые переломы внешней или внутренней лодыжки. Иногда возникает отрыв косточки у места основания.
Случается так, что после деструкции лодыжки человек продолжает нагружать ногу (не успел упасть или разгрузить ногу), тогда возникает повреждение переднего синдесмоза голеностопного устава.
Супинационный перелом лодыжки правой или левой голени – это травма, которая возникает при резком или форсированном подворачивании стопы (поворот подошвой в медиальную сторону). Для супинационных переломов лодыжки характерно сопутствующее повреждение пяточно‐малоберцовой связки.
Если при диагностических мероприятиях было установлено, что возник косой перелом лодыжки с повреждением большеберцовой кости и вывихом стопы, то он называется полным, завершённым, супинационным переломом.
В практике существует ещё один классический вид перелома лодыжки. Если в момент воздействия травмы стопа была зафиксирована (езда на лыжах, сноуборде), возникает комбинированное повреждение: перелом лодыжки с задним вывихом стопы, с переломом переднего или заднего, дистального края костей голени – перелом Потта‐Десто.
Иногда фиксация одной стопы приводит к формированию ротационных травм, при которых ломается малоберцовая кость (на любом уровне). В момент скручивания отламывается нижний полюс косточки малоберцовой или большеберцовой кости.
Лечение лодыжечного перелома
Терапия перелома лодыжки определяется в зависимости от степени тяжести травмы. Для сращения костей используются как консервативные, так и хирургические методы.
Когда выполняется консервативное лечение?
Консервативная терапия проводится в следующий случаях:
- Малозначительное повреждение связок голеностопа;
- закрытый перелом лодыжки, без смещения фрагментов кости;
- наличие противопоказаний к проведению операции (преклонный возраст, отягощённое течение сахарного диабета, некоторые заболевания нервной и сердечно-сосудистой систем и др.);
- перелом со смещением, который поддаётся закрытой репозиции.
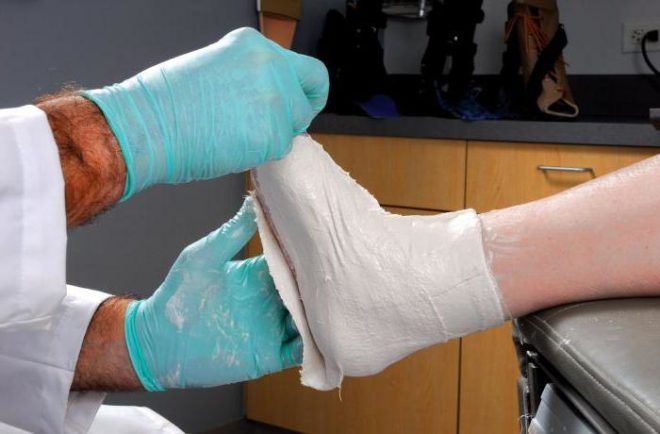
Иммобилизующая повязка
Закрытый перелом без смещения лечится путём наложения иммобилизующей повязки из полимерных материалов или гипса. Она накладывается на стопу и заднюю поверхность голеностопного сустава. Бинтование на стопе выполняется сверху вниз, а на голени наоборот. При этом повязка не должна провоцировать повреждение кожного покрова (натирание), а также вызывать у больного чувство онемения и сдавливания.
Продолжительность обездвиживания ноги определяется особенностями организма (например, наличием сопутствующих заболеваний или возрастом пострадавшего), а также степенью тяжести травмы.
После выполнения контрольного рентгеновского обследования специалист принимает решение о снятии повязки.
Закрытая ручная репозиция (сопоставление обломков)
Такая процедура проводится при наличии смещений костных фрагментов и выполняется перед наложением гипса. После начала действия местного наркоза (иногда требуется общая анестезия) врач сгибает конечность в тазобедренном и коленном суставах под углом 90 градусов, а его ассистент фиксирует бедро. Одной рукой специалист захватывает голень сзади, по бокам и снизу, а другой — спереди пятки или голеностоп (это зависит от характера травмы). При этом стопа находится в положении сгибания. После этого специалист возвращает стопу в нормальное положение, вправляя кости, и фиксирует наложением иммобилизующей повязки. Продолжительность ношения гипса при переломах со смещением определяется по результатам рентгеновских снимков.
Хирургическое лечение
Оперативное вмешательство при лечении травмы лодыжки со смещением показано в следующих ситуациях:
- Переломы обеих щиколоток;
- открытые переломы лодыжки;
- разрыв межберцового соединения и сложные разрывы связок голеностопа;
- отсутствие возможности применения закрытой ручной репозиции при тяжёлых травмах;
- застарелые переломы;
- разлом заднего нижнего отдела больше- или малоберцовой кости больше чем на 1/3 поверхности со смещением, сопровождаемый нарушением целостности щиколоток.
Существуют следующие типы хирургических операций при травмах лодыжки со смещением и без него:
- Остеосинтез медиальной лодыжки. Такая операция выполняется при супинационных переломах. Медиальная лодыжка фиксируется путём введения двухлопастного гвоздя под прямым углом, при этом латеральная лодыжка крепится дополнительным штифтом. Иногда некоторые обломки фиксируются винтами.
- Скрепление межберцового соединения. Такие операции проводятся при переломах медиальной щиколотки и малоберцовой кости, а также иных травмах, сопровождающихся разрывом межберцового соединения.
- Остеосинтез фрагментов большеберцовой кости. Эти операции выполняются при травмах большеберцовой кости по заднему участку нижнего конца.
- Остеосинтез латеральной лодыжки. Показаниями к проведению операции служат пронационные переломы.
После завершения оперативного вмешательства конечность обездвиживается гипсом, который накладывается таким образом, чтобы сохранялся доступ к послеоперационной ране с целью её дальнейшей обработки. После вмешательства обязательно выполняется контрольная рентгенограмма. Повторные снимки также делаются во время реабилитации.
Послеоперационный восстановительный период
Если произведено хирургическое вмешательство, пациент не должен наступать на прооперированную конечность. Передвигаться с применением костылей допустимо спустя 3 недели (иногда месяц) после произведенной операции. Носить иммобилизующую повязку следует порядка 2-3 месяцев. По истечению этого срока специалист может порекомендовать применение эластичного бинта.
Все используемые при операции металлические предметы могут быть удалены лишь по истечению 4-6 месяцев. Для этого проводится повторное хирургическое вмешательство. Если во время операции использовались титановые изделия, то пациент может прожить с ними длительное время, исчисляемое годами. Крепеж из других материалов должен быть удален четко в обозначенные врачом сроки.
Через неделю после удаления гипса больной должен делать комплекс упражнений, направленных на возвращение подвижности суставам. Начальный период занятий может осуществляться в специально приготовленных теплых ванночках с добавлением морской соли. Они помогут избавиться от отечностей, появляющихся при продолжительном ношении гипсовых повязок.
Упражнения подбираются индивидуально. Нагрузку следует постепенно увеличивать.
В большинстве случаев программа включает в себя движения на сгибания/разгибания коленных суставов и голеностопа, использование мячика для катания по полу и т.д. Спустя время назначают комплекс упражнений с задействованием пяток и пальцев ног.
Перелом лодыжки – серьезная травма, после которой специалисты рекомендуют использовать ортопедические стельки. ЛФК при переломе лодыжки эффективно восстановит ткани, которые подверглись разрушению. Суставное соединение восстанавливается путем исполнения определенных физических упражнений. Гимнастика после перелома лодыжки возвратит подвижность и эластичность мышцам ноги. Начало упражнений должно проводиться строго под присмотром специалиста.
Чтобы восстановить полноценное функционирование кровеносных, а также лимфатических сосудов, следует обязательно посещать массаж. При проведении сеансов мастера применяют специальные обезболивающие гели, поскольку многие пациенты испытывают дискомфорт. Спустя время они исчезают.
Препараты
С первых дней травмы врач назначает прием лекарственных препаратов для купирования боли, устранения мышечного спазма, также витаминные комплексы для быстрейшего восстановления. Врачом могут быть назначены следующие препараты:
- Обезболивающие средства – Анальгин, Кетанов, Трамадол. Назначаются в первые дни после перелома, когда присутствует сильная и нестерпимая боль.
- Нестероидные противовоспалительные препараты (НПВП) – Ибупрофен, Ортофен, Диклофенак, Парацетамол. Снимают воспаление, уменьшают болезненность.
- Препараты для улучшения кровообращения — Трентал, Аскорутин. Нормализуют обменные процессы, улучшают кровоток, исключают риск застойных процессов.
- Витаминные комплексы и препараты кальция — Кальцемин, Центрум, Кальций Д3 Никомед и другие.
- Хондропротекторы – препараты укрепления и восстановления хрящевой ткани: Глюкозамин, Структум, Терафлекс, Дона.
Длительность приема аптечных препаратов зависит от тяжести травмы, клинической картины и общего самочувствия.
Диагностика и врачебная помощь при переломе лодыжки
Кроме визуального осмотра, личной беседы, где врач уточняет симптомы, физическую активность пациента, травматолог направляет больного на дополнительные медицинские исследования. Рентгеновские снимки в большинстве случаев выявляют полную картину травмы, но бывают случаи, когда есть расхождения в симптомах и рентгеновских снимках. Врач направляет пациента на контрастную артрографию и МРТ для уточнения диагноза.
В случае перелома лодыжки без смещения пациенту назначают консервативное лечение. Оперативное вмешательство целесообразно, если установлен диагноз разрыва дельтовидной связки или травмы межберцового соединения. В любом случае врач в первую очередь накладывает специальную лонгету непосредственно на поврежденную голень, если необходимо, обезболивает медицинскими препаратами поврежденную область.
Своевременно оказанная помощь — залог успешного выздоровления.
Методы терапии могут отличаться в зависимости от степени повреждения голеностопного сустава. Лечение простых повреждений голеностопа не требуют сложных вмешательств и госпитализации пациента. Врачом-специалистом выполняется фиксация сустава с помощью гипсовой повязки или «сапожка», наступать на поврежденную лодыжку пациент сможет после того, как наложенный гипс полностью застынет. Если перелом врач зафиксировал сапожком, то через пару дней надо будет прийти ещё раз для завершения прогипсовки «каблука» и «стремени». Продолжительность ношения такой повязки определяет врач. После ее снятия в обязательном порядке проводится контрольное рентгеновское исследование. В среднем срок ношения лечебной повязки колеблется от полутора до двух месяцев.
Если рентгеновские снимки покажут сильное смещение суставов или же признаки наружного вывиха стопы, то лечение таких травм должно проводиться в стационарных условиях
Важно при таких травмах вовремя обращаться к травматологу, и не ждать 4-6 дней, пока спадет отек. Если врач диагностировал перлом с сильным смещением обломков и вывихом (подвывихом articulatio talocruralis), то после обезболивания области повреждения врач вручную вправляет вывих или подвывих
Затем проводится хирургический остеосинтез обломков с помощью специальных болтов под местной анестезией.
Сегодня часто проводят вправление самой смещенной лодыжки, для этого нужно максимально точно знать расположение частей голеностопа. Врач осуществляет вправление с применением местного наркоза, однако возможное применение и общего наркоза, внутрикостного обезболивания, если есть такая необходимость. Наркоз вводится за 30 минут до начала процедуры вправления.
После вправления лодыжки сразу производится гипсовая фиксация сустава. Если же после вправления происходит смещение кости повторно, врач накладывает лонгету, фиксируя ее сверху гипсовой повязкой. Благодаря этому процессу максимально фиксируется поврежденная конечность. Через два месяца врач снимает гипсовую повязку и после контрольного рентгеновского снимка определяет, правильно ли срослись кости в области повреждения.
Показания к оперативному лечению:
- открытый перелом лодыжки;
- неэффективность ручного вправления или невозможность провести репозицию через сложность перелома;
- застарелый перелом;
- перелом обеих лодыжек;
- сложный разрыв связок и межберцового соединения голеностопного сустава;
- комбинированные переломы голеностопного сустава и др.
С помощью хирургического вмешательства можно остановить кровотечение, восстановить анатомическую форму кости, провести репозицию обломков кости, восстановить связки голеностопного сустава, межберцового соединения. Как результат, полное восстановление функций и целостности костей стопы.
Лечение
Помощь пострадавшему в стационарных условиях может оказываться как консервативными, так и оперативными средствами.
Консервативное лечение
Перелом лечится консервативно, если есть следующие показания:
- если речь идет о переломе лодыжки без смещения;
- закрытый тип перелома;
- незначительная травматизация связочного аппарата;
- есть смещение, но вправление дало результат;
- существуют противопоказания к операции.
Вправление осуществляется чаще всего под местной анестезией. После этого накладывается гипсовая повязка, которая охватывает стопу и заднюю часть голени.
Срок гипсовой иммобилизации определяется травматологом
При этом врач берет во внимание возраст больного: у молодежи переломы лодыжки заживают скорее, а у пожилых людей — дольше. На срок ношения гипса влияет тяжесть перелома
Обездвиживание конечности необходимо в любом случае, однако в последние годы вместо гипса нередко применяются специальные иммобилизационные бандажи. Такие бандажи представляют собой металлические или пластиковые изделия с наличием регулировок и возможностью их снимать на ночь или для проведения процедур.
При неправильном или несвоевременном лечении возможны такие осложнения:
- артроз;
- ложный сустав;
- вывих или подвывих стопы;
- суставная деформация.
Результатом осложнений может стать хромота и хронический болевой синдром.
Хирургическое лечение
Существует несколько показаний к хирургическому лечению перелома лодыжки:
- открытый перелом;
- неудачное вправление;
- застарелый перелом;
- перелом двух лодыжек;
- травма межберцовой области, разрыв связок голеностопа.
Разновидности операций при переломе:
- Скрепление межберцовой области. С помощью сверла создают канал в кости, а затем устанавливают туда болт для закрепления кости.
- Остеосинтез латеральной лодыжки. Кость фиксируют при помощи штифта и медицинского гвоздя.
- Остеосинтез медиальной лодыжки. Используется гвоздь с двумя лопастями, который устанавливают под прямым углом к линии перелома. Латеральная лодыжка закрепляется с помощью штифта.
- Остеосинтез отломков большой берцовой кости. Вводят длинный шуруп через голеностоп и объединяют отломки большой берцовой кости.
После хирургического вмешательства накладывают гипсовую повязку. При этом оставляют доступ к поврежденному участку для последующих манипуляций.











Добавить комментарий