Акушерские кровотечения
Содержание:
- Кровь после родов: сколько идет, и от чего зависит длительность
- Поздние послеродовые кровотечения
- Периодизация родов
- Тяжелое акушерское кровотечение
- Геморрагический шок
- Рекомендации
- Кровотечения в раннем послеродовом периоде
- Также в разделе
- Оценка и диагностика кровопотери
- Правила
- Симптомы
- Причины раннего послеродового кровотечения
- Родовспоможение при кровотечении
- Желтоватые и белые выделения с хлопьями на позднем сроке беременности
- Особенности послеродового кровотечения
Кровь после родов: сколько идет, и от чего зависит длительность
Кровотечение в первом послеродовом периоде возникает в первые два часа, максимум – четыре часа после родов. Запускается такой процесс под воздействием естественного гормона, который выделяется в период родов и схваток – окситоцин. Весь дальнейший период (1 день и больше) обозначается, как поздние сроки кровотечения.
Второродящие мамы уже знают, сколько времени кровит после родов, и какими собственно должны быть выделения, а что должно вызвать опасения
Однако тем, кто рожает впервые, очень важно знать, когда перестает идти кровь, долго ли она идет, сколько дней считается нормой, и что делать, если кровоточит дольше установленного срока
Сгустки крови в полости матки образуются после любых родов. И этот процесс считается нормой, если сгустки вышли до 5 дней после рождения малыша. Собственно, для этой цели и проводиться дополнительное исследование УЗД, и если обнаруживается, что какой-то кусочек все же остался, то проводится дополнительное выскабливание (под местным обезболивающим).
Естественная, нормальная потеря крови при родах – объем 0,5-0,6 литра. До одного литра допускается при кесаревом сечении, однако для стабилизации состояния всегда проводится переливание крови параллельно анестетикам (при спинной анестезии), вне зависимости от состояния пациенткии. Все, что выше указанного объема – аномалия, требующая дополнительного лечения. Но, как же самостоятельно определить ту самую норму, можно ли как-то определить без измерения жидкости?
Для этого нужно знать процесс выделения крови, его интенсивность относительно родов. Средняя длительность (продолжительность) нормального раннего кровотечения – первые пять дней, то есть то время, когда роженица находится в роддоме. Это обильные выделения алого цвета, которые буквально не идут, а «хлюпают» при малейшем движении, и это нормально.
Примерно с третьего, пятого дня выделения становятся менее интенсивными, а со второй недели они идентичны по количеству простым месячным. Они могут быть в одно время больше по объему, во второе время меньше, но это естественный процесс, который не должен вызывать страха у матери. Не нормальной считается ситуация, когда через месяц после родов пошла кровь яркого алого или бордового цвета. Это может говорить о послеродовом осложнении, которое требует мгновенно госпитализации.
Примерно через полтора-два месяца после родов такие выделения должны полностью перестать. Если даже мажущееся выделение не заканчивается на третьем месяце, необходимо пройти дополнительное обследование. Для контроля роженицы и ее состояния акушер назначает время для обязательного посещения врача после родов:
- все дни, когда роженица лежит в палате родильного отделения (мониторинг врача);
- последний день выписки (в обязательном порядке с процедурой УЗД);
- два месяца после рождения;
- 6 месяцев после рождения;
- последующие обязательные гинекологические осмотры в плане регулярного исследования.
Если вдруг кровянистые выделения шли в нормальном объеме первый месяц, а потом резко продолжают увеличиваться в объёме, меняются цвет и запах, а роженица при этом чувствует апатию усталость, сонливость и потерю аппетита, то необходима госпитализация с лечением антибактериальной и противовоспалительной терапией.
Важно понимать, что весь процесс очищения матки – это необходимый период очищения от застоявшихся сгустков крови, и если все протекает нормально, нет изменений в цвете, запахе и самочувствии, то переживать не стоит. Количество крови в первый месяц может увеличиваться однократно по причине поднятия тяжести, нервного состояния, депрессии, снижения уровня гемоглобина
Однако все эти симптомы легко устраняемы. Как правило, самые объемные (хлюпающие) выделения заканчиваются уже в первые 10 дней.
Поздние послеродовые кровотечения
Поздними послеродовыми кровотечениями считаются те, которые сформировались спустя 2 ч после родов и позднее, но не более 6 недель. Следует иметь в виду, что после родов матка представляет собой обширную раневую поверхность. Еще 2-3 дня она, как правило, кровоточит, после чего выделения должны становиться сукровичными, а затем серозными. Их еще называют лохии. В норме они по длительности составляют от 6 до 8 недель. Подобные виды кровотечений возникают довольно редко. Однако упускать их из виду не следует.
Основными причинами позднего послеродового кровотечения являются:
- задержка частей последа и\или оболочек плода;
- проблемы, связанные со свертываемостью крови;
- субинволюция матки;
- наличие сгустков крови в полости матки при закрытом цервикальном канале, то есть при кесаревом сечении;
Как правило, позднее послеродовое кровотечение начинается внезапно. И зачастую оно бывает слишком обильным и массивным. Позднее кровотечение может спровоцировать резкую анемизацию женщины, а порой и геморрагический шок. Подобное явление обязательно необходимо отличать от усиления кровянистых кровотечений в период кормления грудью, поскольку при этом матка начнет сокращаться из-за повышенной выработки окситоцина. Характерной особенностью данного вида кровотечения станут обильные кровянистые выделения ярко-красного цвета либо же смена прокладки чаще, чем каждые 2 часа.
Периодизация родов
Длительность каждого периода родовой деятельности зависит как от индивидуальных особенностей конкретной женщины, так и от положения плода. Нормальные роды протекают в такой последовательности:
- Раскрытие наружного зева матки приблизительно на 8 см, обычная скорость процесса около 2 см в час. Разрыв плодного пузыря.
- Раскрытие наружного зева матки полностью на 10 см, проход плода по родовым путям.
- Отслоение и выталкивание последа.
По своему влиянию на жизнедеятельность организма кровопотеря может быть компенсированной, то есть восполненной защитными механизмами в срочном порядке, и декомпенсированной, то есть невосполнимой на каком-то этапе.
- сужаются венозные сосуды, что помогает поддержать артериальное давление;
- дыхание становится частым, быстрым и поверхностным, что обеспечивает вентиляцию легких;
- в крови происходит резкое увеличение количества эритроцитов, благодаря мгновенной реакции костного мозга;
- тканевая жидкость восполняет собой недостаток крови, кровь разжижается, что позволяет увеличить ее объем.
Эритроциты отвечают за транспортировку кислорода к тканям и органам, поэтому одновременная одышка и увеличение числа эритроцитов препятствуют кислородному голоданию мозга. Несмотря на то, что в учебниках написано, что при потере 1000 мл крови должны наблюдаться все признаки декомпенсированной кровопотери, в некоторых клинических случаях у рожениц даже не падает артериальное давление.
Такие случаи свидетельствуют о том, что у женщин в экстремальной ситуации проявляется огромная физиологическая выносливость. Их венозные сосуды оказываются в состоянии быстро и сильно сужаться, чтобы обеспечивать нормальное артериальное давление.
Известны и другие случаи, когда геморрагический шок наступает уже при превышении объема в 400 мл, обычно это связано с личными особенностями пациентки, такими как заболевания сердечно-сосудистой системы.
При уменьшении объема крови более, чем на 500 мл, очень желательно обеспечить переливание. В том случае, если наблюдается снижение артериального давления, переливание строго обязательно. Если давление падает ниже 70 мм. рт.ст. следует незамедлительно перейти к мерам первой помощи.
Тяжелое акушерское кровотечение
Как известно, кровотечения в акушерстве развиваются внезапно и бывают очень интенсивными, Они достаточно часто приводят к развитию геморрагического шока. В целом, частота тяжелых кровотечений не слишком велика и оценивается как 2:1000 нормальных родов, но на их долю приходится более 25% случаев материнской смертности. Все кровотечения можно разделить на дородовые – кровотечение из половых путей после 24 недель беременности и встречаются с частой 2-5% от числа всех беременностей. Чаще всего они обусловлены аномалиями плацентарного предлежания или плацентарной отслойкой.
Разрыв матки остается одной из самых опасных для жизни аварийной ситуацией в акушерстве, поскольку это связано с высокой материнской и перинатальной смертностью. Иногда весьма сложно бывает определить объем кровопотери. Классическим примером скрытой кровопотери может служить центральная отслойка нормально расположенной плаценты, когда объем гематомы может достигать двух и более литров крови. А клинически это будет проявляться умеренной гипотензией и тахикардией.
Акушерским послеродовым кровотечением принято считать потерю крови > 500 мл после нормальных родов, и 1000 мл – после кесарева сечения. Тяжелым (массивным) кровотечением применительно к акушерству принято считать кровопотерю >1500 мл, или, если для ее восполнения было использовано более > 4 доз эритроцитов (1 доза = 250 мл эритроцитарной массы). В большинстве случаев послеродовое кровотечение легко диагностируется, так как истечение крови идет через родовые пути. Но иногда оно связано с недостаточным интраоперационным гемостазом, и тогда кровотечение может носить скрытый характер.
Геморрагический шок
Тяжелым материнским осложнением массивного кровотечения является геморрагический (гиповолемический) шок. При кровопотере более 25% объема циркулирующей крови (ОЦК), или более 1500 мл, развивается клиническая картина геморрагического шока. В 10% случаев ПВП, которые закончились смертью плода, то есть при отслойке > 2/3 площади плаценты, возможно развитие диссеминированной внутрисосудистой коагуляции, или синдрома диссеминированного внутрисосудистого свертывания крови (ДВС-синдрома).
Этот синдром развивается вследствие попадания массивных доз тканевого тромбопластина (с мест повреждения плаценты) в материнскую сосудистую систему, способствует активации коагуляционного каскада, в первую очередь, в микрососудистой русле. Это приводит к развитию ишемических некрозов паренхиматозных органов — почек, печени, надпочечников, гипофиза.
Ишемический некроз почек может развиваться вследствие острого тубулярного некроза или двустороннего кортикального некроза, манифестирует олигурией и анурией. Двусторонний кортикальный некроз является фатальным осложнением, что требует проведения гемодиализа и может привести к смерти женщины вследствие уремии через 1-2 нед.
Ведение пациенток с гиповолемическим шоком требует быстрого восстановления утраченного объема крови. Выполняется катетеризация центральной вены, измеряется центральное венозное давление для контроля за восстановлением кровопотери, вводится катетер в мочевой пузырь для контроля за диурезом, внедряется ингаляция кислорода и начинается инфузия крови и кровезаменителей до достижения уровня НЕТ более 30% и диуреза > 0,5 мл / кг / час. Исследования количества тромбоцитов, уровня фибриногена и сывороточного калия выполняют после вливания каждых 4-6 флаконов крови.
Исследование показателей коагуляции крови (тесты на ДВС-синдром) проводятся каждые 4 ч до родоразрешения. Наиболее чувствительным клиническим тестом на развитие ДВС синдрома является уровень продуктов деградации фибриногена (ПДФ), хотя прогностическое значение имеет лишь однократное исследование уровня ПДФ, т.е. по уровню ПДФ нельзя делать вывод об эффективности лечения. Хотя нормальные результаты уровня ПДФ не исключают возможности синдрома ДВС, уровень фибриногена и количество тромбоцитов является важнейшим маркером ДВС-синдрома.
Срочное родоразрешение является основным компонентом лечения синдрома ДВС, и приводит к регрессии его проявлений. Методом выбора является кесарево сечение. При смерти плода и стабильном состоянии пациентки возможно проведение влагалищного родоразрешения. При уменьшении уровня тромбоцитов <50 000 или уровня фибриногена <1 г / л эти компоненты крови должны быть восстановлены. Восстановление уровня фибриногена достигается переливанием свежезамороженной плазмы или криопреципитата. Гепарин обычно не применяется.
Рекомендации
- Если вы беременны необходимо встать на учет по беременности в женскую консультацию.
- Систематически, минимум один раз в год проходите медицинское обследование- проверяйте уровень гормонов, состояние органов репродуктивной системы, сдавайте все необходимые анализы.
- Не затягивайте с лечением хронических инфекций или заболеваний половой и репродуктивной системы.
- Внимательно следите за своим менструальным циклом.
- Не принимайте гормональные препараты без консультации специалиста (сюда же относятся и противозачаточные препараты).
- Соблюдайте интимную гигиену.
- Предохраняйтесь от заболеваний, передающихся половым путем.
- Следите за своим весом.
- Избегайте перенапряжения, стрессов и переутомления.
- Планируйте беременность, чтобы избежать абортов.
- Повышайте свой иммунитет, закаляйтесь, занимайтесь спортом.
Кровотечения в раннем послеродовом периоде
Основная статья: Кровотечение в раннем послеродовом периоде
Кровотечение из родовых путей в первые 2 часа после окончания родов связано с отделением плаценты от стенки матки. Является нормальным в послеродовом периоде, если не превышает 0,5 % от массы тела (300—400 мл). Кровотечение, превышающее 400 мл в объёме, считается опасным и происходит, как правило, в случае гипотонии или атонии матки. Частота кровотечения в раннем послеродовом периоде составляет 2,0-5,0 % от общего количества родов. По времени возникновения различают ранние и поздние послеродовые кровотечения.
Гипотонические и Атонические кровотечения
Основная статья:
Гипотонические (снижение тонуса миометрия) и атонические (полная потеря тонуса) кровотечения из матки в раннем послеродовом периоде возникают в результате нарушения механизма послеродового гемостаза. Снижение или потеря тонуса миометрия раньше завершения процесса тромбообразования сосудов приводят к вымыванию тромбов током крови и развитию кровотечения, вплоть до массивного, с быстрой кровопотерей до нескольких литров.
Также в разделе
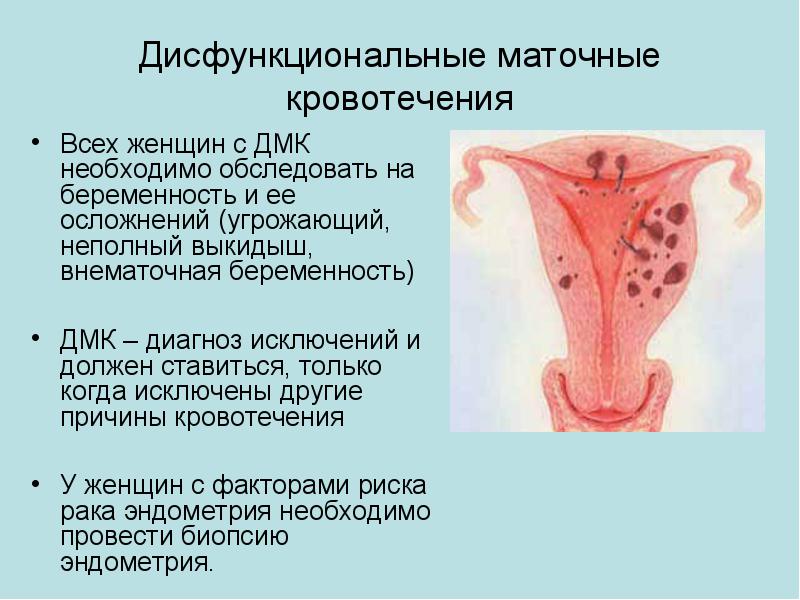
| Дисфункциональные маточные кровотечения репродуктивного периода Дисфункциональные маточные кровотечения составляют около 4-5% гинекологических заболеваний репродуктивного периода и остаются наиболее частой патологией… | |
| Эрозия. Прижигать нельзя подождать В списке болезней, подход к которым принципиально отличается в отечественной и зарубежной медицине, помимо всего прочего, значится эрозия шейки матки…. | |
| Что можно беременным? Когда женщина в «интересном положении», она сразу начинает интересоваться, что можно беременным. Ведь часть привычных дел может поставить под угрозу… | |
| Мочеточник, мочевой пузырь, прямая кишка у женщин Негенитальные тазовые органы женщины представлены: мочеточником , Мочеточник | |
| Предлежание плода: аномалии К аномальным предлежаниям плода относятся разгибательные головные предлежания (лицевое, лобовое, теменной), персистирующий задний вид затылочного предлежания… | |
| Полип в матке Полип в матке — это очаговая гиперплазия эндометрия или новообразования доброкачественного характера. Когда в матке начинается разрастание слизистого… | |
| Синдром после тотальной овариэктомии (посткастрационный) Гистерэктомия с удалением придатков матки является одной из более часто выполняемых операций в гинекологии и сопряжена с развитием синдрома после тотальной… | |
| Инородные тела в матке К инородным телам в матке относятся внутриматочные контрацептивы и их фрагменты, костные остатки, различные лигатуры. Клиника. Клиническая картина… | |
| Синдром резистентных яичников В редких случаях недостаточность яичников может быть обусловлена синдромом резистентных яичников (синдром Сэвиджа) . У женщин моложе 35 лет отмечаются аменорея,… | |
| Гипертензия у беременных, преэклампсия Артериальное давление (АД) при физиологической беременности обычно снижается. Вследствие уменьшения периферической сосудистой резистентности АД снижается во… |
Оценка и диагностика кровопотери
Первоначальная недооценка объема кровопотери и позднее начало лечения – универсальный провоцирующий фактор в развитии критического состояния. Клинические признаки и симптомы кровопотери в виде слабости, головокружения, потливости, тахикардия могут не наблюдаться, даже если кровопотеря достигает 15-25% ОЦК.
Внимание! Любой эпизод гипотонии и тахикардии > 100 уд/мин, головокружения, холодные руки у пациентки – должны настораживать врача именно с позиции кровопотери. В ранний период кровотечения наличие нормальных показателей уровня гемоглобина и гематокрита ни о чем не говорят – они меняются позднее
При любом подозрение на кровотечение повторите эти анализы 3-4 раза в сутки. Также необходимо проведение повторного ультразвукового исследования органов брюшной полости и малого таза. Если объем кровопотери превышает 30-40% ОЦК, появляется гипотония в положении лежа, тахикардия > 100 в 1 минуту. В таких случаях следует действовать быстро – проводить незамедлительные мероприятия по остановке кровотечения и поддержания гемодинамики у больной
В ранний период кровотечения наличие нормальных показателей уровня гемоглобина и гематокрита ни о чем не говорят – они меняются позднее. При любом подозрение на кровотечение повторите эти анализы 3-4 раза в сутки. Также необходимо проведение повторного ультразвукового исследования органов брюшной полости и малого таза. Если объем кровопотери превышает 30-40% ОЦК, появляется гипотония в положении лежа, тахикардия > 100 в 1 минуту. В таких случаях следует действовать быстро – проводить незамедлительные мероприятия по остановке кровотечения и поддержания гемодинамики у больной.
Правила
Когда после родов заканчиваются кровяные выделения, вопрос неоднозначный, но для предотвращения осложнений нужно придерживаться следующих правил:
Следует часто ходить в туалет, при малейших позывах, особенно в первый день после родов. Опустошенный мочевого пузырь играет огромную роль в профилактике развития осложнений, так как он не мешает нормальному сокращению матки. Желательно посещать дамскую комнату не менее одного раза в три часа.
Нужно выбрать естественное кормление для ребенка. Так как в процессе происходит выброс в кровь гормона окситоцина, который воздействует на мозг женщины, благодаря чему матка сокращается намного быстрей, остатки плаценты выходят активнее и лохии быстрее заканчиваются.
Требуется больше лежать на животе. Это способствует предотвращению застоя крови с остатками плаценты внутри матки, так как после родов главный репродуктивный орган перемещается к задней брюшной стенке, а такое расположение мешает отходу секрета.
Четыре раза в сутки в течение первых двух недель прикладывать лед к брюшной полости, чтобы он помог сокращению мышц и нормализации состояния сосудов
Но важно следить за тем, чтобы компресс не находился на животе более пяти минут, в противном случае может случиться переохлаждение.
Как долго кровяные выделения после родов идут у женщины, у которой появились на свет близнецы или крупный ребенок? Врачи назначают молодой маме капельницы с гормоном окситоцином, который поможет вернуть растянутую матку в нормальное состояние за тридцать дней.
Нужно особо тщательно следить за гигиеной половых органов все время, пока идут кровяные выделения после родов. Это поможет избежать попадания в организм инфекции
После каждого посещения дамской комнаты следует подмываться, используя специальные средства для интимной гигиены, которые содержат минимальное количество красителей и ароматизаторов.
Ни в коем случае нельзя принимать горячую ванну, пока не закончились лохии. Ведь известно, что тепло облегчает распространение бактерий. Также в воде может начаться воспаление половых органов.
Специалисты советуют менять гигиенические прокладки после рождения ребенка как можно чаще! Первые три недели на них нельзя экономить и стоит обновлять их каждый два часа. Наполненная выделениями прокладка является благоприятной средой для распространения патогенных бактерий. Важно знать про полнейший запрет на использование тампонов в послеродовом периоде, потому что они могут спровоцировать эндометриоз у молодой мамы.
Нужно тепло одеваться, ведь переохлаждение, в особенности зимой, может стать причиной серьезных осложнений.
Врачи запрещают родившим женщинам поднимать тяжести, это может разорвать швы и вызвать кровотечение. Обычно специалисты говорят девушкам не поднимать вещи, тяжесть которых превышает вес пяти книг.
Строгое соблюдение правил будет влиять на то, сколько длятся кровяные выделения после родов у женщины.
Послеродовое кровотечение является нормальным процессом, в результате которого происходит естественное очищение маточной полости от лохий и задержавшихся остатков плацентарной ткани. Тяжесть кровотечения зависит от его характера, общей кровопотери и продолжительности. Сколько после родов идет кровь — вопрос, волнующий каждую молодую маму.
Для многих женщин кровотечение в результате родоразрешения не становится поводом для тревоги и не вызывает какой-либо угрозы. Обильное в первые дни, постепенно оно уменьшается и в течение нескольких недель сходит на нет. Сильное кровотечение, которое протекает с болевыми схватками и тянущими болями, выраженным запахом и гнилостными выделениями, не является нормой и требует срочного врачебного вмешательства.
Симптомы
Характеризуется кровотечением, обусловленным отслойкой предлежащей плаценты от стенок матки. Имеется ряд косвенных симптомов, определяющихся до кровотечения. К ним относятся: высокое стояние над входом в малый таз предлежащей части плода, аномалии положения плода (поперечное, косое, неустойчивое), разгибательные варианты стояния головки, задержка развития плода, Кровотечения возникают уже в первом триместре беременности, чаще во втором. Чем более выражена степень предлежания плаценты (центральное), тем раньше возникает кровотечение. Оно может быть однократным и повторяющимся многократно, различной интенсивности (от «мажущего» до обильного). В соответствии с этим будет отмечаться различной степени анемизация больной. При шеечной беременности (шеечное и перешеечно-шеечное предлежание плаценты) кровотечение, начавшись однажды, всегда будет очень интенсивным и продолжительным (до прерывания беременности в этой ситуации). Параллельно с кровотечением может наблюдаться дистресс-синдром плода, который обусловлен потерей плодовой крови. Обычно механизм кровотечения при предлежании плаценты связывается с отрывом ворсин хориона от синусов матки.
Причины раннего послеродового кровотечения
Причины раннего послеродового кровотечения могут быть связаны с заболеваниями матери, осложнениями беременности и/или родов. К ним относятся:
- длительные и тяжелые роды;
- слабость родовых сил;
- стимуляция схваток окситоцином;
- перерастяжение матки (крупный плод, многоводие, многоплодие);
- возраст женщины (старше 30 лет);
- гестоз;
- заболевания крови;
- стремительные роды;
- применение обезболивающих во время родов;
- стрессы (например, боязнь операции);
- плотное прикрепление или приращение плаценты;
- задержка части последа в матке;
- разрыв матки и/или разрыв мягких тканей родовых путей;
- пороки развития матки, рубец на матке, миоматозные узлы.
Родовспоможение при кровотечении
Маточное кровотечение более рассеянное, чем из поврежденного крупного сосуда, поэтому его сложнее остановить. У беременных женщин увеличен объем крови, но при этом может наблюдаться замедленное свертывание
Если у роженицы существует вероятность осложненных родов, медицинскому персоналу важно подготовиться заранее как к реанимационным мероприятиям, так и к переливанию крови. При начале кровотечения анестезиолог производит замещение крови при помощи свежезамороженной плазмы в одну вену и эритроцитарной массы в другую вену
Обязательно должен осуществляться непрерывный мониторинг артериального давления.
Для профилактики кислородного голодания накладывается маска с ингаляционным увлажненным кислородом. В большинстве случаев при переливании крови вводится общий наркоз, потому что клиническая практика показывает, что пациенты под наркозом легче переносят переливание. После устранения причины кровотечения женщина переводится в отделение реанимации, в палату интенсивной терапии.
Конкретные показатели оценки кровопотери при родах:
- от 250 до 500 мл — норма превышена, легкая кровопотеря;
- до 1000 мл — опасная;
- до 1500 мл — угрожающая жизни, массивная;
- до 3000 мл — смертельная, однако в некоторых случаях пациентку можно спасти;
- более 3000 мл — абсолютно смертельная, спасти пациентку не удается никакими мерами.
Для предотвращения летального исхода рекомендуется рожать в медицинском учреждении при помощи действительно компетентного акушера.
Желтоватые и белые выделения с хлопьями на позднем сроке беременности
Такая секреция свидетельствуют о подтекании околоплодных вод. Наличие хлопьев — нормальное явление, свидетельствующее о попадании в жидкую субстанцию частиц смазки, защищающей плод во внутриутробный период.
Амниотические воды — естественная среда обитания ребенка на протяжении 9 месяцев. В ней активно проходят процессы его формирования, дыхания, движения. Наличие околоплодных вод вокруг созревающего эмбриона защищают его от внешних воздействий на живот (удар, толчок), выступая в качестве амортизатора. Отхождение субстанции — физиологический процесс, предшествующий началу схваток и предвещающий их учащение.
Как правило, отток вод сопровождается раскрытием матки на 2–4 см. Количество жидкости может варьироваться от стакана до 1.5 литров. Субстанция прозрачная и не имеет запаха, но и наличие сладковатых оттенков является нормой.
В процессе протекания беременности, у женщины может быть диагностировано как маловодье, так и многоводье. Наличие подобных патологий требует наблюдения в условиях стационара.
Отток вод провоцируется разрывом околоплодного пузыря и свидетельствует о скором начале родов. Присутствие в субстанции фекалий и наличие неприятного запаха свидетельствует об угрозе жизни и здоровью плода. Ребенок может проглотить жидкость что приведет к развитию инфекций и патологий дыхательных путей.
Часто диагностируют неполный разрыв, что и приводит к подтеканию субстанции. Говорить о нарушении течения беременности стоит только в том случае, если процесс активизировался задолго до предполагаемого срока родов.
Как определить подтекание вод?
Диагностировать постоянное подтекание жидкого секрета возможно и в домашних условиях:
- Необходимо провести гигиену интимной области. Выполнять подобную процедуру рекомендуется детским мылом или специальным гелем, обладающим мягким противомикробным воздействием;
- Обработать поверхность половых органов полотенцем или салфеткой;
- Прилечь на белую сухую простынь;
- Находиться в горизонтальном положении не менее 15–20 мин.
Выделения водянистые светло-желтые Выделения воды Если в процессе данных манипуляций на поверхности простыни появилось несколько мокрых пятен, можно смело говорить о подтекании вод.
Особенности послеродового кровотечения
Кровотечения после родов — это патология, которая не должна остаться без внимания родившей женщины и ее врачей. Существуют примерные нормы потери крови в послеродовой период, за которыми нужно следить и при выписке из родильного дома, если в этом есть необходимость.
В норме непосредственно во время родов женщина теряет 250 граммов крови. Это можно сравнить с тремя обильными менструациями. Кровотечение в послеродовом периоде продолжается. В течение 2-3 дней женщина еще может менять в среднем по 1 гигиенической прокладке в час. Затем выделений должно становиться меньше. Чрезмерно обильное маточное кровотечение после родов может стать поводом для вливания донорской крови. К счастью, такая необходимость возникает нечасто.
С каждым днем матка все больше сокращается, возвращается к своим небеременным размерам, выделения постепенно переходят в мажущие. И такими необильными они могут оставаться до 6-8 недель. Это именно тот срок, сколько длятся кровотечения после родов в норме у женщины.
Плохо, когда выделения резко увеличиваются в интенсивности. Такое может произойти через 10-15 дней после выписки из роддома. Это повод срочно посетить гинеколога. Конечно, вернуться в роддом уже не получится, но диагностику провести можно и в амбулаторных условиях. Если началось обильное кровотечение через неделю после родов, врач должен в первую очередь провести гинекологический осмотр пациентки, прощупать ее матку для того, чтобы определить ее примерный размер, консистенции, узнать, болезненна ли она, посмотреть закрыта ли шейка матки. Обязательно побеседовать с пациенткой, здесь важным моментом является наличие повышенной температуры тела. Если таковая женщину беспокоит, то нужно узнать как именно она измеряет температуру, в каком месте. В подмышечной впадине измерения могут быть неинформативными, поскольку на данном сроке устанавливается лактации, и небольшие лактостазы, застои грудного молока в молочных протоках, могут приводить к локальному повышению температуры. Будет правильнее измерить температуру, например, в локтевом сгибе.
И если имеется не связанное с грудью повышение температуры, кровотечение, боли — это чаще всего является показанием к госпитализации в гинекологический стационар. На УЗИ врач также осматривает матку. Главная цель — определить причины кровотечения после родов, не остались ли в матке частицы плаценты, не образовался ли плацентарный полип. Несмотря на то что после рождения плаценты ее всегда осматривают на целостность и в случае чего проводят ревизию матки («чистку»), нередко такие случаи бывают. Особенно часто этот диагноз подтверждается, когда начинается сильное кровотечение через месяц после родов.
Если же все более-менее в порядке по результатам УЗИ, женщина сдает анализы крови и мочи. Это делается для того, чтобы определить, имеется ли воспалительный процесс. И если да, тогда назначаются антибиотики. Максимально щадящие, чтобы можно было не сворачивать грудное вскармливание.
Часто большая длительность послеродового кровотечения объясняется субинволюцией матки, ее плохо сократительной способностью. Врачи такую матку называют «ленивой». Главное лечение в данном случае — назначение окситоцина, чтобы спровоцировать сокращения матки и кровоостанавливающих препаратов. Например, «Викасола». При необходимости параллельно с этим антибиотик.
После родов продолжительность кровотечения в норме до 8 недель, но в среднем выделения наблюдаются в течение первых 5-6. Но иногда после этого вновь появляются кровянистые выделения. Неужели это может быть ранняя менструация, когда женщина по требованию кормит грудью? Да, нередко бывает, что идут кровотечения через 2 месяца после родов. В этом случае женщина должна присмотреться к выделениям, их запаху и обильности. В норме женщина теряет порядка 50 граммов крови при менструации. При обильной — до 80-100 граммов. Но если женщина вынуждена менять прокладки каждые два часа — это и есть основной критерий, как отличить месячные от кровотечения после родов, а о бактериальной инфекции может говорить неприятный запах выделения. Кроме того, нехорошим симптомом считается наличие крупных сгустков, это также говорит о большой кровопотере и требует консультации врача.








Добавить комментарий