Реактивный артрит
Содержание:
Диагностика
Реактивный артрит предполагают у больных с острым асимметричным артритом крупных суставов нижних конечностей и пальцев, особенно при наличии тендинита, а также диареи или дизурических расстройств в анамнезе.
Диагноз устанавливают путем анализа клинических проявлений, какими являются типичный периферический артрит с симптомами инфекционного поражения мочевыводящей системы или желудочно-кишечного тракта либо другими внесуставными проявлениями. Поскольку различные симптомы реактивного артрита могут проявляться в разное время, постановка окончательного диагноза может потребовать нескольких месяцев.
Диссеминированная гонококковая инфекция может симулировать РА ( Гонорея). Артроцентез мало помогает в дифференциальной диагностике, поскольку воспалительный характер синовиальной жидкости отмечается в обоих случаях, а выделение культуры гонококков из синовиальной жидкости крайне сложно.
В этом случае поможет анализ клинических проявлений; диссеминированная гонококковая инфекция с равной вероятностью приводит к поражению суставов как нижних, так и верхних конечностей, проявляет более мигрирующий характер, не вызывают боли в спине, а везикулы не являются гиперкератозными.
Эти два состояния помогают дифференцировать выделение культуры гонококков из крови и кожных очагов, но не из уретры или цервикального канала. Если после этого остаются сомнения в диагнозе, следует начать пробную терапию цефтриаксоном.
Псориатический артрит тем не менее чаще поражает верхние конечности, особенно межфаланговые суставы; начало его может быть резким, но может быть также и постепенным, реже вызывает энтезопатии, не сопровождается изъязвлениями слизистой оболочки рта и проявлениями инфекции мочевыводящих путей и желудочно-кишечного тракта.
Для лабораторного подтверждения перенесенной инфекции используют следующие методы:
- Иммунологический — обнаружение антигенов хламидий или антител к ним в клетках соскоба из уретры, синовиальной жидкости и в крови, а также поиск антител к бактериям кишечной группы.
- Морфологический – поиск возбудителей под микроскопом, иммунофлюоресцентный анализ.
- Культуральный – выделение хламидий в культуре клеток.
- Молекулярно-биологический – выделение генетической структуры возбудителя с помощью полимеразной цепной реакции (ПЦР).
- Бактериологическое исследование кала.
Диагностические признаки:
- развитие заболевания у лиц молодого возраста (до 30-40 лет), преимущественно мужчин
хронологическая связь с урогенитальной или кишечной инфекцией (во время или спустя 2-6 нед) - негнойный артрит с выраженной асимметрией и предпочтительной локализацией в суставах нижних конечностей с частым вовлечением в процесс сухожильно-связочного аппарата и бурс (ахиллобурсит, подпяточный бурсит и т. д.)
- внесуставные проявления (поражение кожи, ротовой полости, половых органов)
- серонегативность (отсутствие в сыворотке крови ревматоидного фактора);
- частая ассоциация артрита с наличием у больных антигена НLА-В27;
- частое вовлечение в воспалительный процесс крестцово-подвздошных сочленений и позвоночника;
- выявление бактериологическими, серологическими и иммунологическими методами микроорганизмов, ответственных за развитие реактивного артрита или их антигенов.
Диагноз реактивный артрит устанавливается на основании истории болезни (наличие первичного инфекционного заболевания), клинических проявлений, и данных лабораторного и инструментального обследования. В общем анализе крови отмечается лейкоцитоз, ускорение СОЭ и анемия. В общем анализе мочи – протеинурия, микрогематурия и лейкоцитурия.
Диагноз «реактивный артрит» можно исключить в случаях, если доказана иная причина артрита:
- другие спондилоартропатии;
- стрептококковый, септический или кристаллический артрит;
- болезнь Лайма.
Симптомы
Фото: carence.ru
Клиническая картина реактивного артрита состоит из суставных и внесуставных проявлений. Внесуставные симптомы нередко возникают до развития суставного синдрома, но ведущую роль играет именно поражение суставов.
Суставные проявления
Воспаление ассиметричное. Чаще всего при реактивном артрите страдают крупные суставы нижних конечностей – коленные и голеностопные. Реже в воспалительный процесс вовлекаются мелкие суставы стопы. Характерно «лестничное» поражение – распространение воспаления от проксимальных суставов к дистальным в течение нескольких дней. Иногда поражаются крестцово-подвздошные суставы и вышележащие отделы позвоночника. После сальмонеллеза и иерсиниоза у некоторых больных воспаляются суставы кистей рук.
Выраженность симптоматики существенно различается. В тяжелых случаях пациентов беспокоят интенсивные боли на фоне повышения температуры тела, общей слабости, разбитости. Боли усиливаются по ночам. Кожа околосуставной области отекает, краснеет, пальцы приобретают «сосискообразный» вид. При воспалении средней тяжести боли незначительные или умеренно выраженные, общее состояние не страдает либо страдает незначительно. В легких случаях появляются артралгии, которые потом трансформируются в артрит.
Внесуставные проявления
Внесуставные симптомы реактивного артрита включают поражения сухожилий, кожи, ногтей и слизистых оболочек в сочетании с системными проявлениями. Со стороны сухожилий могут наблюдаться энтезиты или тендовагиниты. В первом случае возникают боли и воспаление в точке прикрепления к кости, во втором в процесс вовлекаются само сухожилие и его слизистая сумка. У пациентов старшей возрастной группы могут образовываться пяточные шпоры.
Кожная симптоматика проявляется в виде кератодермии или узловатой эритемы. Для кератодермии типично появление участков покраснения и усиленного шелушения участков кожи на ладонях и подошвах. Участки сливаются между собой, образуя зоны ороговения. Измененная кожа становится неэластичной, легко трескается с образованием сухих или мокнущих эрозий. Иногда трещины инфицируются, развивается гнойное воспаление.
При узловатой эритеме чаще страдает передняя поверхность голеней. Образуются гладкие плотные болезненные узлы, возвышающиеся над уровнем кожи. Через несколько дней кожа над узлами начинает «отцветать», как синяк, сначала приобретая бурый, затем – синюшный, зеленоватый и желтый оттенок. Поражение ногтей проявляется их пожелтением, шелушением и разрушением, чаще определяется на стопах.
Изменения слизистых, как правило, выражены слабо, быстро исчезают. При развитии конъюнктивита краснеют глаза, появляется ощущение «песка». Реже отмечается тяжелое течение, сочетание с иридоциклитом, острым увеитом. Во рту пациентов выявляются безболезненные язвочки на языке, твердом и мягком небе. При уретрите отмечаются рези и боли во время мочеиспускания. При баланите краснеет головка полового члена. Цервицит чаще протекает бессимптомно, обнаруживается в ходе гинекологического осмотра.
Системные проявления представляют наиболее серьезную угрозу для здоровья больного. Могут воспаляться плевра, оболочки и камеры сердца. В последнем случае возможны аритмии из-за нарушений проводимости. Следствием поражения сердца у некоторых больных становится недостаточность аортального клапана. Гломерулонефрит может привести к развитию почечной недостаточности. При полиневрите отмечаются боли, нарушения чувствительности и мышечная слабость в зоне пораженных нервов.
Синдром Рейтера
Считается классической формой реактивного артрита, известен со времен Гиппократа. Включает триаду признаков: поражение суставов (моно- или полиартрит), урогенитального тракта (уретрит) и слизистой глаз (конъюнктивит).
Вначале манифестирует уретрит. Пациенты отмечают учащение позывов, неприятные ощущения при мочеиспускании, покраснение наружного отверстия уретры, скудное слизистое отделяемое. Возможно бессимптомное течение, при котором воспаление мочеиспускательного канала определяется только лабораторно. Затем возникают явления конъюнктивита, реже – кератита, ретинита, ирита, иридоциклита или увеита. Дебют реактивного артрита наблюдается через 4-6 недель после урогенитальной инфекции.
Прогноз
Большинство людей с реактивным артритом полностью выздоравливают от начальных вспышек симптомов и могут вернуться к обычной деятельности через 2-6 месяцев после появления первых признаков.
Приблизительно у 20 процентов людей с реактивным артритом будет хронический (длительный) артрит, который обычно является умеренным.
Исследования показывают, что от 15 до 50 процентов пациентов снова начинают проявлять симптомы через некоторое время после исчезновения первоначальной вспышки. Возможно, что такие рецидивы могут быть вызваны повторным заражением. Боль в спине и воспаление — это симптомы, которые чаще всего возникают вновь.
У небольшого процента пациентов будет хронический, тяжелый артрит, который трудно контролируется с помощью лекарств и упражнений, и может вызвать деформацию суставов.
Причины
Выделяют 2 группы реактивного поражения суставов. Первая – постэнтеколитические артриты. Возбудителями в таком случае являются:
- иерсиния – 20% случаев;
- дизентерийная палочка – 1% случаев;
- кампилобактер – до 1,5 % случаев;
- сальмонелла – до 7 % случаев;
- шигелла – до 1,4% случаев.
Вторую группу реактивных артритов связывают с такими инфекционными агентами, как:
- хламидии;
- уреаплазма;
- ВИЧ-инфекции.
Коды болезни по МКБ 10 включены в класс M 02:
- M 02.1 – артропатия после дизентерии;
- M02.3 – синдром Рейтера;
- M02.8 – другие реактивные артропатии;
- M02.9 – реактивные артриты без уточнений.
Гимнастика и народная медицина
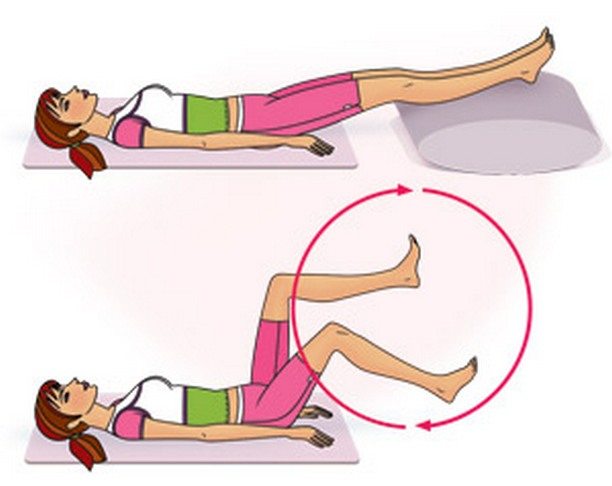
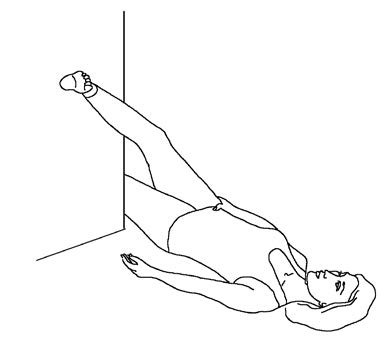
Реактивный артрит требует использования гимнастики. Такое лечение позволяет улучшить кровоток и избавиться от признаков. Во время мероприятия нужно выполнять движения плавно. Занятия проводятся каждый день, длительность равна 15-30 минутам. Используют следующие упражнения:
- Приседания;
- Вращение кистей рук;
- Круговые движения шеей;
- Сгибание и разгибание пальцев рук;
- Разминка для плеч – выполнение вращения;
- Наклоны в разные стороны;
- Вращения в локтевом суставе;
- Вращения в голеностопном суставе;
- Упражнение велосипед;
- Отведение ног в стороны;
- Махи ногами.
Реактивный артрит можно лечить народной медициной, которая успешно дополняет средства официального лечения. Для первого рецепта потребуются следующие компоненты:
- Семена петрушки.
- Листья березы.
- Трава крапивы.
- Фиалка.
Каждый ингредиент берется в количестве 10 г. смесь из компонентов заваривают в стакане кипятка. Для приготовления состава потребуется 1 ложка сбора. После 3 часов настаивания принимают в количестве 1 стакан в течение дня, поэтому средство делится на равные порции.
Аналогичным способом изготавливают состав из следующих ингредиентов:
- Корня пырея;
- Травы фиалки;
- Травы вероники;
- Корней лопуха.
Если реактивный артрит характеризуется сильными болезненными ощущениями в суставах, то подойдет рецепт из хрена и редьки. Компоненты требуется взять в равных пропорциях, измельчить, после чего добавить небольшое количество детского крема. Смесь наносится на больные суставы. Через 1-2 часа средство требуется смыть.
Избавиться от боли поможет мазь из окопника. Листья растения измельчаются, затем заливаются аналогичным количеством растительного масла. Средство кипятят в течение 20 минут на медленном огне. В состав добавляют ложку Димексида и 5 мл витамина E. Для применения наносят лекарство на компресс и прикладывается к пораженным участкам. Компресс прикладывают на полчаса.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Причины реактивного артрита
Реактивный артрит – это заболевание с неясной этиологией. Тем не менее медицинские исследования подтверждают гипотезу о том, что в основе недуга лежит генетическая предрасположенность в сочетании с негативным воздействием множества других факторов.
Свидетельством того, что патология во многом обусловливается генетической предрасположенностью, служит ее тесная взаимосвязь с антигеном HLA-B27, который является основным иммуногенетическим маркером высокой предрасположенности к развитию серонегативных спондилоартритов.
Реактивный артрит может быть следствием инфекционных заболеваний, вызванных рядом бактерий мочеполовой системы, а также возбудителями кишечных инфекций. Среди представителей патогенных микроорганизмов, относящихся к первой группе, причиной болезни наиболее часто являются уреаплазмы и хламидии. Ко второй группе относятся энтеробактерии, иерсиния, шигелла, кампилобактер.
Чаще всего заражение происходит во время полового акта. В особенности в тех случаях, когда возбудителем заболевания является генитальная инфекция. Однако не исключается также возможность заражения контактно-бытовым путем (например, при пользовании одними предметами обихода с человеком-носителем инфекции) и воздушно-капельным путем.
Реактивный артрит у детей чаще всего является следствием контакта с дворовыми животными (кошками и собаками, птицами). Иногда возбудитель попадает в детский организм с пищей, через грязные руки, какие-либо предметы или через воздух, а в отдельных случаях микроорганизмы (например, хламидия) передаются ребенку от инфицированной матери еще в период внутриутробного развития.
Виды болезни и их особенности
Артрит у детей бывает разных видов, в зависимости от вызвавших его причин
Детский артрит, равно как и взрослый, имеет различные формы. Наиболее часто встречаются следующие разновидности заболевания:
- Инфекционная. Возникает ввиду грибковых, бактериальных, вирусных и инфекционных поражений. Чаще всего поражается именно суставная полость, куда вместе с кровью и лимфой проникают возбудители заболевания.
- Реактивная. Это воспалительное заболевание асептического типа, поражающее преимущественно нижние конечности. Причиной болезни является бактериальная инфекция, перенесенная ребенком ранее.
- Ревматическая. Чаще всего возникает при развитии стрептококковой инфекции.
- Системная ювенильная форма. Основной ее причиной является тяжелая наследственность. Чаще всего недуг поражает подростков.
- Болезнь Бехтерева. Проявляется преимущественно у детей раннего возраста.
Чтобы лучше разобраться в особенностях каждого из вышеперечисленных заболеваний, необходимо рассмотреть их более подробно.
Ювенильный ревматоидный артрит
Данную форму артрита называют также болезнью Стилла. Она наблюдается преимущественно у пациентов, не достигших 16-летия. Чаще всего поражение суставов имеет воспалительный характер.
Ювенильный ревматоидный артрит – это наиболее опасная аутоиммунная форма заболевания, когда иммунная система человека принимает свои ткани в качестве чужеродных, пытаясь бороться с ними. Течение болезни характеризуется скоплением огромного количества жидкости, которая впоследствии переходит в твердое состояние, оказывая на хрящ разрушительное воздействие.
Основные симптомы недуга:
- плохой аппетит;
- частый плач;
- сустав краснеет и видоизменяется, возможны припухлости;
- по утрам у ребенка возникает болезненность и скованность движений4
- больная конечность растет медленнее здоровой;
- температура тела повышается.
Ювенильный анкилозирующий спондилоартрит
Это заболевание имеет и другое название – болезнь Бехтерева. Оно сопровождается поражением суставов пальцев, коленей, ног, голеностопа, плюсны и т. д. Недуг характеризуется острым течением. При артрите нередки симптомы интоксикации и возникновение ригидности позвоночника.
Основными симптомами анкилозирующего спондилоартрита являются:
- скованность движений в утреннее время суток;
- отечность;
- проблемы с осанкой;
- усталость в поясничной области;
- нефропатия;
- ограниченность движений.
Реактивный артрит
Болезнь чаще всего развивается на фоне мочеполовой или кишечной инфекций и наблюдается обычно через несколько недель после их окончания.
Первые признаки недуга – отечность суставов, покраснение и натянутость кожи. Сильные боли препятствуют нормальной опорной и двигательной функции суставов. У ребенка появляется лихорадка, анемия, мышечная гипотрофия.
Основными симптомами заболевания являются:
- измененная форма и цвет суставов;
- болезненность, проявляющаяся несимметрично;
- хромота;
- появление эрозий слизистой ротовой полости;
- резкая боль при движении;
- в редких случаях может проявляться конъюнктивит, покраснение глаз и слезоточивость, боязнь яркого света.
На самых ранних стадиях воспалительного процесса возможна повышенная температура, сопровождающаяся частыми позывами к мочеиспусканию и диареей.
Инфекционный артрит
Развитие данной формы артрита чаще всего происходит по причине инфицирования суставов патогенной микрофлорой. Выступают возбудителями инфекции стафилококки и стрептококки. Такой артрит наблюдается чаще всего у детей до 6 лет, поражая тазобедренный сустав.
Нередко заболевание передается малышу от больной матери, вызываясь гонококковой инфекцией. Новорожденные также могут заболеть при проведении больничных манипуляций, к примеру, от введения катетера.
Этот недуг характеризуется внезапным возникновением. Однако в редких случаях его симптомы нарастают по нескольку месяцев, сопровождаясь повышением болезненности сустава. Помимо этого, малыш может жаловаться на такие признаки:
- боль в области паха;
- озноб;
- тошнота;
- резкая болезненность при движении;
- нарастающая припухлость;
- рвота;
- повышение температуры;
- изменение контуров сустава.
Механизмы развития
РА относится к группе серонегативных спондилоартропатий, то есть суставных поражений, при которых не определяется ревматоидный фактор.
Классическая теория развития РА – иммуногенетическая. Согласно ей, РА возникает у лиц с генетически обусловленным чрезмерным иммунным ответом (ассоциация с антигеном гистосовместимости HLA В27). При попадании в организм возбудителя начинается интенсивная выработка антител, связывающих микробные антигены. Образуется большое количество иммунных комплексов. Они попадают во все ткани организма, в том числе и в синовиальную оболочку. Откладываясь в стенках сустава, иммунные комплексы вызывают воспаление — артрит.
Другим вероятным механизмом развития РА являются перекрестные иммунные реакции. Так, в клеточной оболочке хламидий обнаружены участки, по структуре похожие на часть молекулы HLA В27. Организм борется с бактериями, одновременно повреждая собственные клетки.
Предложена и другая теория возникновения РА. Ученые считают, что под действием возбудителя изменяется синтез белков в моноцитах, участвующих в иммунном ответе. В результате цепи реакций синтезируются провоспалительные цитокины – вещества, провоцирующие артрит. Одновременно может меняться структура генов, отвечающих за работу иммунных клеток, в частности, макрофагов. В итоге изменяется процесс уничтожения возбудителей болезни, что приводит к иммуно-воспалительным нарушениям.
В настоящее время все больше ученых склоняются к мысли, что основной механизм развития РА – нарушение баланса цитокинов, веществ, вызывающих воспалительные и иммунные реакции. Уменьшение выработки одних видов цитокинов и активация синтеза других приводят к длительному существованию (персистенции) бактерий в полости и стенке сустава.
Вопросам развития РА посвящено много работ, однако его механизм окончательно не изучен. Это отрицательно сказывается на эффективности диагностики и лечения болезни.
Характерные черты болезни
Реактивный артрит представляет собой воспалительное заболевание сустава и околосуставной сумки. Воспалительный процесс возникает у ребенка после проникновения в детский организм инфекции различной природы.
Чаще всего реактивный артрит развивается после:
- урогенитальной;
- кишечной;
- респираторной инфекции.
Крайне редко запустить механизм воспалительного процесса в суставе может вакцинация. Недуг связан с:
- энтеробактериями;
- хламидиями;
- инфекциями дыхательных путей (Mycoplasma pneumoniae и Chlamydophila pneumonia).
Есть данные о способности некоторых видов паразитов вызывать данное заболевание.
Реактивным артритом поражаются преимущественно мальчики. Причины заболевания имеют наследственный характер. В группе риска находятся генетически предрасположенные дети (носители гена HLA-В27). В результате проведенных исследований было обнаружено сходство белков кишечных бактерий и хламидий с участками молекулы HLA-В27.
Поэтому возникающие после инфицирования антитела атакуют не только патогенные микроорганизмы, но и клетки детского организма. Из-за наличия гена HLA-В27 ослабляется иммунная реакция на вторжение возбудителей инфекции. Поэтому у его носителей инфекционное заболевание часто приобретает хронический характер, увеличивая вероятность развития реактивного артрита.
Выявлена зависимость вида инфекции, вызвавшей реактивный артрит, от возраста детей. У малышей дошкольного возраста недуг развивается обычно на фоне кишечной инфекции. Младшие школьники чаще заболевают артритом после острого респираторного заболевания. А у подростков артрит диагностируют после обнаружения урогенитальной инфекции.
Диагностирование и способ лечения зависит от того, какая именно инфекция спровоцировала патологию. Реактивный артрит классифицирую по возбудителю заболевания:
- Вирусную этиологию врач определяет на основании хронологической связи с перенесенным вирусным заболеванием или проведенной вакцинацией (от гепатита, краснухи). Около 30 вирусов вызывают острую форму. Самые распмространенные из них это: вирус гепатита В, краснухи, паротита, герпеса, Коксаки, аденовирус, энтеровирусы, а также ЕСНО-вирусы. Возбудителя иногда обнаруживают в полости сустава либо это могут быть циркулирующие иммунные комплексы, которые содержат вирус (пример тому гепатит В).
- Постстрептококковая форма развивается на фоне перенесенных заболеваний, вызванных стрептококком (бронхит, пневмония). Признаки проявляются примерно через 1,5-2 месяца.
- Лаймскую болезнь вызывают спирохеты В. burgdorfery. Заболевание начинается после укуса клеща вида Ixodes (см. также: укус клеща на голове у детей: первые признаки с фото).
- Причиной септического вида становится генерализованное заражение крови. В группе повышенного риска дети со сниженным иммунитетом.
- Одним из самых распространенных проявлений внелегочного туберкулеза является туберкулезный артрит. Ребенок может заболеть после контакта с носителем палочки Коха. Для диагностики изучают семейный анамнез, рентгенологические данные, проводят анализ синовиальной жидкости, берут биопсию синовиальной оболочки. Протекает заболевание в основном как моноартрит коленного или тазобедренного сустава.
- Гонококковая форма возникает у лиц, ведущих хаотичную половую жизнь, и передается от матери ребенку трансплацентарным путем. Начало болезни протекает бессимптомно, поэтому зачастую обнаруживают недуг уже на запущенной стадии.
- Ювенильный артрит характерен только для детей до 16 лет. Под удар попадают дети с антигеном HLA-B27 и иммунологическими изменениями. В ходе болезни асимметрично поражается несколько суставов ног.
| Стадия реактивного артрита | Отличительные признаки |
| Острая | Характеризуется яркими, выраженными симптомами, которые могут угасать или возобновляться на протяжении 6 месяцев |
| Хроническая | Симптомы обычно стертые, заболевание повторяется не раньше, чем через 6 месяцев |
| Рецидивирующая | Болезнь обостряется (сопровождается выраженными симптомами) более чем через 12 месяцев после того, как окончилась острая стадия |






Добавить комментарий