Что такое вертеброгенная торакалгия и как это заболевание лечится?
Содержание:
- Классификация
- Какой бывает боль
- Терапия вне обострения
- Что это такое: определение и патогенез
- Диагностика
- Медикаменты
- Причины
- Лечение патологии
- Симптомы и диагностика
- Что такое торакалгия?
- Вертеброгенная гимнастика: видео
- Причины развития
- Симптомы заболевания
- Варианты консервативного и хирургического лечения
- Синдромы торакалгии
- Диагностика
- Симптомы
- Методы лечение торакалгии на фоне остеохондроза
- Терапия вне обострения
- Виды торакалгии
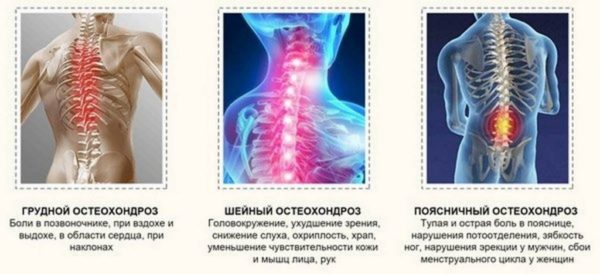
Классификация
Разделение недуга, опираясь на характер формирования, предполагает существование таких форм вертеброгенной торакалгии:
- травматическая – является следствием надрыва нервного корешка;
- компрессионная – возникает из-за ущемления нервного корешка;
- воспалительная – образуется на фоне локализации воспалительного процесса в нервной ткани корешка.
По клиническому варианту протекания подобное расстройство делится на:
- торакалгию позвоночного столба в нижнем шейном отделе – в таких ситуациях очаг болей находится надключичной или подключичной ямке. Болезненность может иррадиировать в район шеи, нижней челюсти или верхней конечности на стороне поражения;
- торакалгию позвоночника в области верхнего грудного отдела – боли за грудной зачастую носят ноющий характер и никак не связаны с движением туловища;
- торакалгию лопаточно-реберной области – ноющий или колющий болевой синдром, возникающий в грудной клетке слева, а также отдает в подмышечную впадину, в зону между лопатками и сосок
- торакалгию передней грудной стенки – длительные боли, усиливающиеся при движении или в процессе дыхания.
Кроме этого, вертеброгенная торакалгия бывает острая и хроническая.
Какой бывает боль
При воспалительных патологиях, особенно инфекционных, дорсалгия часто появляется внезапно. А на начальном этапе остеохондроза, спондилоартроза симптомы могут отсутствовать. Только при их медленном, но упорном развитии дискомфорт в спине сменяется сильными болями как при движении, так и в состоянии покоя. Характер дорсалгии всегда зависит от причины ее возникновения, как и сопутствующая симптоматика.
| Вид дорсалгии | Характерные особенности |
| Вертеброгенная | Всегда связана с повреждениями дисков и позвонков в результате развития заболевания или травмирования. Боли в спине становятся постоянными, усиливаются при ходьбе, поворотах, наклонах корпуса |
| Невертеброгенная | Возникает из-за прогрессирующих патологий внутренних органов, в результате эндокринных расстройств, психогенных факторов. Боль в спине появляется на фоне стресса, депрессивных состояний. Она непостоянная, на время исчезает, а затем возвращается, причем ее интенсивность повышается |
Дорсалгия бывает эпизодической, повторяется не чаще раза в 1-2 недели. А постоянные боли в спине сигнализируют о хронизации уже развившегося заболевания. Они острые, жгучие во время рецидивов и слабые, как бы отдаленные, на стадии ремиссии.
Терапия вне обострения
После указанных мероприятий, у больного отмечается существенное снижение болезненности. Но для того чтобы воздействие было эффективным, нужно продлить его даже после снятия острого приступа, и частичного восстановления функций позвоночного столба, конечностей, суставов, мышечного каркаса.
Пациенту рекомендуется пройти курс лечебного массажа, а также комплекс оздоровительной гимнастики. Кроме того, целесообразно занятие плаванием, приём укрепляющих, витаминизированных напитков, нормализация рациона, отказ от курения и употребления алкоголя, пересмотр способа времяпрепровождения.
Помимо указанных действий, терапия включает в себя регулярное посещение доктора, специализирующегося на этой патологии с целью проведения корректировки лечения, а также определения его целесообразности и эффективности.
ЛФК
Гимнастика обеспечивает укрепление мышц, необходимое растяжение позвоночника. Первый раз комплекс проводится под наблюдением специалиста, который подберёт нужные упражнения в соответствии с диагнозом. Далее, клиент может заниматься самостоятельно дома.
Обычно ЛФК состоит из десятидневного выполнения занятий с использованием перекладины, колец, турника, мяча и другого спортивного инвентаря, предназначенных для выполнения статистических упражнений по вытягиванию.
Массаж
Обычно для полного улучшения требуется два — три курса по десять сеансов. Массирование проводится только специалистом, имеющим медицинское образование. Особенности сеанса обусловлены типом деформации, местом поражения, состоянием здоровья.
Если массаж сопровождается болезненными ощущениями, его отменяют или откладывают до наступления улучшения. В целях профилактики, сеансы могут проводиться несколько раз в год после выздоровления или уменьшения дефекта.
Видео: «Остеохондроз грудного отдела»
Дистрофические нарушения суставов шейного, грудного, поясничного отделов вызывают сильные болевые ощущения, а также последующие повреждения элементов позвоночного столба, костно-мышечного каркаса. Этот недуг часто провоцирует возникновение других проблем (межпозвоночная грыжа), и, как следствие, плохого самочувствия.
Деформации необратимы, но остеохондроз можно остановить, используя различные способы исправления, профилактики, а также корректируя меню и образ жизни. Не последнюю роль в терапии играет отказ от вредных привычек и чрезмерных физических нагрузок.
https://youtube.com/watch?v=K4X2ORNR3qs
Что это такое: определение и патогенез
Торакалгия (межреберная невралгия) – это неврогенный болевой синдром, возникающий в результате компрессионного сжатия или раздражения нервов, находящихся в межреберном пространстве. Вызывать компрессию нервных окончаний в зоне их выхода из позвоночного столба могут не только грудные позвонки, но и связки, мышцы, сухожилия и другие ткани, находящиеся вокруг межреберных нервов. Основным провоцирующим механизмом в развитии торакалгии является остеохондроз грудного отдела: патология у пациентов с данным диагнозом выявляется в 50-60% случаев.
Слабые места позвоночника
Способствовать возникновению болевого приступа может мышечный спазм (непроизвольное, судорожное сокращение мышц, сопровождающееся резкой болью), поэтому причиной торакалгии может быть работа в неудобном положении, длительное пребывание в одной позе, интенсивная физическая нагрузка. К факторам, повышающим риск развития межреберной невралгии, специалисты также относят следующие причины:
- переохлаждение;
- сильное эмоциональное волнение (включая состояние хронического стресса);
- респираторные инфекции органов дыхания;
- травмы грудной клетки;
- эндокринные заболевания, характеризующиеся нарушением скорости метаболических реакций и обмена веществ;
- возрастные изменения кровеносных сосудов (снижение эластичности, изменение проницаемости сосудистых стенок и т. д.);
- повышенный тонус мышц-разгибателей плеча и спины.
Система кровообращения человека
Причинами торакалгии у больных любого возраста могут быть и другие заболевания позвоночника, например, спондилит или опухоли позвоночника. Большое значение имеет проведение дифференциальной диагностики с заболеваниями сердца и желудка, так как данных патологиях характер, локализация и интенсивность болевого синдрома может быть аналогичной.
Вертеброгенная торакалгия у взрослых. От чего появляется и основные причины болезни
Ортопедическое кресло
Диагностика
Для выяснения типа болезни необходимо провести диагностику. Врач выслушивает жалобы пациента, собирает анамнез (историю болезни), прослушивает сердце, определяет локализацию триггерных точек, прощупывает живот, изучает подвижность суставов.
Во время диагностики проводят дифференцированию торакалгии с такими заболеваниями, как стенокардия, инфаркт миокарда, болезни ЖКТ и дыхательной системы, ишемическая болезнь сердца. Для этого врач отправляет пациента на ЭКГ, рентген, флюорографию, при необходимости на МРТ позвоночника, дает направление на сдачу крови и мочи.
- Рентген помогает выявить переломы ребер, сужение межпозвонкового расстояния, повреждение позвонков, растяжение костной ткани.
- КТ выявляет костные изменения и деформацию внутренних органов.
- МРТ выявляет патологические процессы в мышцах, сосудах, связках.
- Денситометрия помогает диагностировать истончение костей.
- Электронейромиография определяет имеющиеся воспалительные изменения.
- Клинические исследования мочи и крови помогают выявить воспалительные процессы в организме.
Врач для диагностики может направить пациента к узким специалистам (пульмонологу, кардиологу, гастроэнтерологу, травматологу, ортопеду).
При помощи лабораторных и инструментальных диагностических методик можно провести дифференциацию торакалгий и назначить адекватное лечение.
Медикаменты
Медикаментозное лечение используется при остром течение синдрома и позволяет купировать воспалительный процесс, снять сильные боли. При терапии торакалгии используются препараты, входящие в группы:
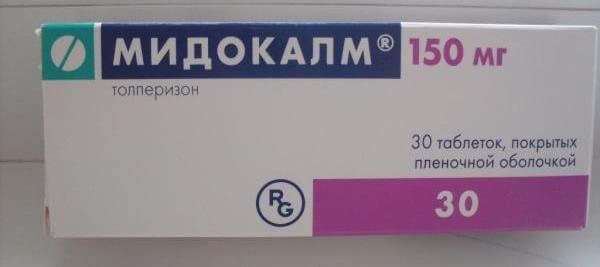
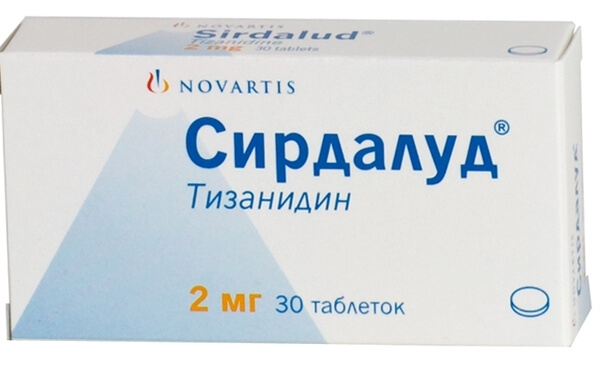
- Миорелаксантов. Чаще всего используются такие препараты, «Сирдалуд», «Мидокалм».
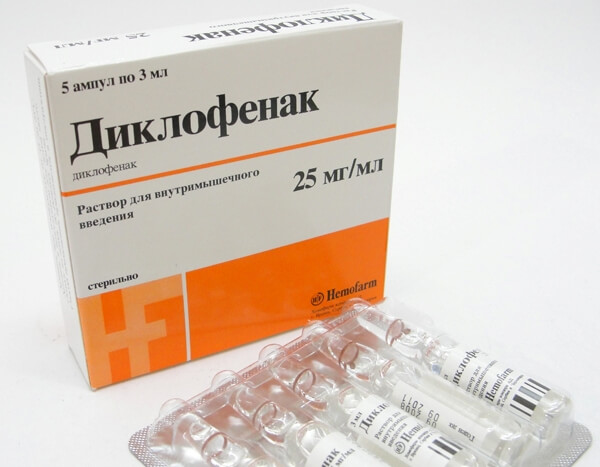
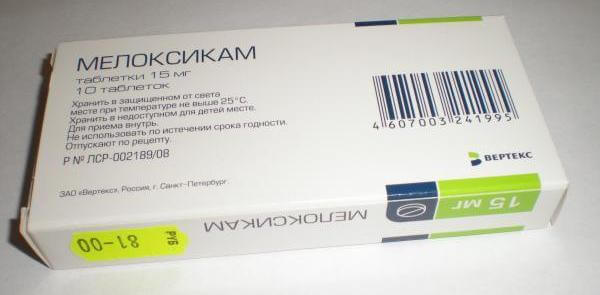
- Противовоспалительных средств («Аэртал», «Мелоксикам», «Диклофенак»).
- Хондропротекторов («Хондролон», «Хондрогард»).
- Нейропротекторов («Мекссидол», витамины группы В).
Важно отметить, что лечение только медикаментами не позволит полностью решить проблему. Для восстановления функции позвоночника и обеспечения декомпрессии нервных окончаний сначала необходимо купировать болевой синдром, а затем заняться ЛФК и массажем
Причины
Торакальный синдром может возникать по различным причинам, но главной является поражение позвоночника. Провоцирует появление заболевания:
- остеохондроз;
- сколиоз;
- остеопороз;
- кифоз;
- лордоз;
- артроз спондилогенной природы;
- опоясывающий лишай;
- мышечно-тонический синдром;
- межпозвоночная грыжа;
- травмы позвоночника;
- сильные и резкие нагрузки на позвоночник;
- опухоли;
- болезнь Шайермана-Мау, когда при усиленном росте организма деформируются нижнегрудные позвонки, мышечные спазмы. В итоге мышцы начинают сдавливать межреберные нервы. Нерв отекает, появляется его надрыв и сдавливание.
Торакалгия вертеброгенного генеза развивается из-за дегенеративно-дистрофических процессов в позвоночнике. Из-за смещения позвонков повреждаются или защемляются нервные корешки. Они могут воспаляться из-за пережимания их спазмированными мышечными тканями или из-за инфекционного поражения.
При любой форме недуга нерв в спинном мозге отекает, становится больше в объеме. Это приводит к нарушению обменных процессов и кровообращения в пораженном участке. Возникает боль, нарушается проводимость нервного импульса и работа органов, импульсы в которые проходят через поврежденный нерв.
Лечение патологии
Лечение люмбалгии прежде всего требует обращения к врачу, поскольку терапевтические мероприятия должны быть направлены на устранение первопричины появившихся болей. Только после того, как причина будет выявлена, можно подбирать эффективный лечебный курс. Стандартно терапия включает в себя несколько основных элементов: медикаментозное лечение, массаж и лечебная физкультура, физиотерапия, хирургическое вмешательство и народные рецепты.
Медикаментозная терапия
Обычно медикаментозное лечение назначается специалистом. Он же должен выписать определенные группы препаратов, установить их дозировку и обозначить длительность приёма.
Основными группами медикаментов, назначающихся при люмбалгии различного характера, являются:
- Анальгетики и спазмолитики. Эти препараты назначаются для улучшения общего состояния пациента, а также купирования сильных болей;
- НПВС (нестероидные противовоспалительные средства). Чаще всего пациентам с люмбалгией назначаются НПВС в форме мазей или гелей;
- Диуретики. Эта группа препаратов направлена на снятие отёков;
- Сосудорасширяющие препараты. Назначаются в индивидуальном порядке.
Это обобщенный список возможных препаратов. Для каждого конкретного клинического случая врач подберет индивидуальный медикаментозный терапевтический курс.
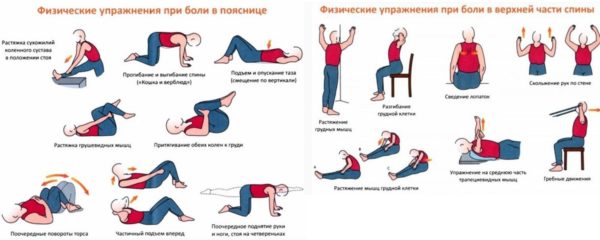
Лечебная физкультура и массаж
Лечебная физкультура может быть эффективным способом борьбы с болями в пояснице. Но лечебный гимнастический курс Вам может назначить только специалист. Это связано, во-первых, с индивидуальностью клинической картины (люмбалгия может быть вызвана бессчетным количеством причин, не все причины сочетаются с лечением гимнастикой), во-вторых, в период обострения любые физические нагрузки строго запрещены, в-третьих, комплекс упражнений должен побираться только специалистом, чтобы избежать любых травм, осложнений или ухудшений состояния.
Массаж может стать эффективным средством борьбы с люмбалгией, но только в том случае, если направление на массаж Вы получили от лечащего врача, а сеансы проводятся опытным мастером (физиотерапевтом).
Массаж поможет справиться с болями в пояснице, ускорить процесс регенерации, нормализует кровообращение, снимет отёки и спазмы, вернет позвоночнику подвижность, а мышцам и связкам эластичность.
Видео: «Массаж при болях в поясничном отделе позвоночника»
https://youtube.com/watch?v=opqX-bFJl1o
Физиотерапия
Наряду с массажем и лечебной физкультурой, пациентам с люмбалгией активно назначается физиотерапевтический курс.
Обычно такой курс включает в себя несколько методик, среди которых основными являются:
- Электрофорез;
- Магнитотерапия;
- Ультразвуковая терапия;
- Иглорефлексотерапия.
Видео: «Аппликации при люмбалгии в пояснице»
https://youtube.com/watch?v=5xMiTcYLNWU
Народное лечение
Народные рецепты также могут быть хорошим подспорьем при лечении люмбалгии. В зависимости от причин, которые вызывают постоянные боли в пояснице, можно подобрать уйму рецептов различного типа (от отваров и настоев, до самодельных мазей и растирок).
Два универсальных рецепта:
- Хвойная мазь. Для того, чтобы приготовить такую мазь, Вам понадобится 20 гр. хвойной смолы и 200 мл. растительного масла (желательно взять масло хорошего качества). Перемешайте ингредиенты до однородной консистенции, а затем полученной смесью натрите воспаленную область. Повторяйте процедуру ежедневного в течение 2-х недель;
- Растирка из грецких орехов. Старинный рецепт, который спасал многих наших бабушек и дедушек. Возьмите 0,5 л. качественного спирта, замочите в нем 4 ст. ложки измельченных грецких орехов. Настаивайте смесь в течение 2-х недель в темном прохладном месте. Каждый день смесь нужно взбалтывать. Втирать такую настойку следует в воспаленную зону ежедневно, до полного исчезновения болей.
Профилактика
Основными профилактическими рекомендациями в данном случае являются бережное отношение к своему здоровью, что означает:
- Избегайте травм и контролируйте развитие заболеваний (старайтесь проходить диагностику хотя бы раз в два года);
- Подберите себе ровный жесткий матрас (идеальным вариантом будет ортопедический матрас);
- Занимайтесь гимнастикой, если у Вас сидячая работа, то как можно чаще делайте перерывы на небольшую разминку);
- Избегайте переохлаждений;
- Следите за весом и правильно питайтесь;
- Поднимайте тяжести как можно реже и аккуратнее.
Это лишь несколько вариантов профилактических мероприятий, которые могут оградить Вас от развития люмбалгии.
Симптомы и диагностика
Клиническая картина данного недуга не характеризуется большим разнообразием симптомов. Состояние является узнаваемым и выражается в следующих проявлениях:
Патология имеет выраженную симптоматику
- Интенсивная пронизывающая боль в груди постоянного либо приступообразного характера.
- Болезненные ощущения могут быть как опоясывающие, охватывающие всю грудную клетку, так и односторонние, локализованные только с одной стороны туловища.
- Чувство жжения, онемения, покалывания в промежутках между ребрами.
- Усиление болезненности во время движений, кашля, глубоких вдохах.
- Нарушение чувствительности кожного покрова над пораженным нервом.
- Ощущение мурашек в проблемной области.
- Болезненные зонные хорошо прощупываются, обычно они расположены по ходу нервов.
- Ухудшение состояния больного после воздействия холода либо после длительного пребывания в одном положении.
- Возможна имитирующая боль сердца, почек либо других внутренних органов.
При возникновении подобной симптоматики следует сразу посетить врача. Если же оставить без внимания такие проявления, то заболевание приобретет хронических характер, которому характерно возникновение длительных периодов обострения (1-3 месяца).
После обращения к специалисту пациент проходит тщательное обследование для определения характера болезни, причин его развития и особенностей протекания.
Сначала врач выясняет жалобы пациента и обстоятельства появления боли. Далее проводит осмотр, во время которого пальпирует живот, слушает сердечные и дыхательные тоны, проверяет подвижность суставов, определяет местоположение болезненных точек.
После этого для подтверждения диагноза назначаются дополнительные методы исследования:
Пациент проходит тщательное обследование
- рентгенография — позволяет определить наличие травм и патологических изменений;
- КТ — помогает определить наличие изменений в костной ткани и внутренних органах;
- МРТ — выявляет патологии мягких тканей (мышечной, нервной, сосудистой);
- ЭНМГ (электронейромиография) — позволяет установить патологические изменения в мышцах и нервах;
- денситометрия — указывает на возможное наличие остеопороза в костной ткани;
- общий анализ мочи и крови — выявляют воспалительные процессы в организме.
Используя результаты диагностирования, специалист подбирает эффективную терапевтическую схему индивидуально для каждого пациента.
Что такое торакалгия?
Торакалгия — это сильная боль в грудине, которая возникает в ответ на сдавливание или раздражение межреберных нервов окружающими их тканями. В большинстве случаев она связана с проблемами позвоночника, но может также указывать на ишемическую болезнь сердца и другие соматические заболевания.
Согласно проведенным исследованиям, по частоте обращений в скорую помощь торакалгия лидирует после жалоб на острую боль в брюшине. Такие боли случаются не только у зрелых людей, но их можно наблюдать и среди детей (виной тому быстрый рост), и у беременных женщин (ношение ребенка отражается на позвоночнике).
Вертеброгенная гимнастика: видео
Борьба с остеохондрозом, а также другими патологиями костно-мышечного каркаса, позвоночника, суставов требует грамотного комплексного лечения. Терапия включает и оздоровительную зарядку. Комплекс упражнений подбирается в соответствии с симптоматикой и состоянием больного, а проводится под руководством квалифицированного тренера.
Важно помнить, что лечебная гимнастика выполняется при соблюдении некоторых правил:
комплекс осуществляется в хорошо проветренном помещении, предпочтительно утром;
нельзя допускать резких движений;
упражнения надо выполнять неспешно;
нагрузку важно увеличивать постепенно;
начинать гимнастику следует упражнениями на разминку, а завершать восстановлением дыхания;
при ухудшении самочувствия, возникновении болезненности, дискомфорта занятие надо прекратить.
Торакалгия любой этиологии вызывает, как правило, сильную боль. Этот недуг требует лечения и коррекции, поскольку причины его возникновения могут вызывать не только дискомфорт, но и нести серьёзную угрозу здоровью.
Причины развития
Боль в груди может возникать из-за множества причин. К ним относят:
- остеохондроз;
- межпозвонковая грыжа или протрузия;
- болезнь Шейермана-Мау;
- сколиоз;
- кифосколиоз;
- травмы позвоночника, включая переломы, трещины и сдвиги позвонков;
- мышечные спазмы;
- чрезмерные нагрузки на позвоночник;
- инфекционные заболевания;
- переломы ребер;
- опухоли в грудном отделе;
- заболевания нервной системы;
- частые стрессы;
- спондилоартроз;
- сутулость;
- воспалительные процессы в нервных ганглиях;
- остеопороз;
- поражение вирусом герпеса;
- аллергия;
- пониженный иммунитет и др.
Если обобщить, то торакалгия возникает при любых процессах в организме, в результате которых происходит сдавливание нервов, и они перестают выполнять свои функции.
болезни позвоночника;
- нарушения развития позвоночника;
- лишний вес;
- слабая двигательная активность;
- продолжительное выполнение одинаковых монотонных движений;
- подъем и перенос тяжестей;
- вредные привычки;
- переохлаждения.
Симптомы заболевания
Синдром торакалгия имеет различные симптомы, что обусловлено причиной, видом, степенью повреждения. Среди основных выделяют:
- приступообразная, продолжительная, опоясывающая, локализированная боль;
- болезненность иррадиирующая в район шеи, нижней челюсти;
- ощущения усиливаются при чихании, кашле, глубоком вдохе;
- жжение в районе рёбер;
- онемение кожи;
- поражённые участки прощупываются;
- переохлаждение, длительное нахождение в одной позе усугубляют недуг.
Основные признаки заболевания
Независимо от характера, болезнь сопровождается такими признаками:
- затруднённое дыхание, которое сопровождается дискомфортом и болезненностью;
- покалывание в грудном отделе;
- нарушение чувствительности в конечностях;
- подёргивание мышц;
- слышен хруст позвонков;
- усиленное потоотделение;
- общая слабость;
- головная боль;
- нарушение сна;
- зябкость;
- тремор (ритмичные колебательные движения частей тела );
- повышение температуры тела.
Варианты консервативного и хирургического лечения
Важно понимать, что при развитии вертеброгенной цервикалгии с выраженным мышечно-тоническим синдромом требуется немедленная медицинская помощь. Важно купировать спазм мышечных волокон
Для этого применяются миорелаксанты. Наиболее эффективным считается препарат «Мидокалм» его вводят внутримышечно в количестве 2 мл 1-2 раза в сутки в зависимости от тяжести состояния пациента. Если положительный эффект не наступает, то в дополнение назначается «Платифиллина гидрохлорид» в дозировке 1 мл подкожно 1 раз в сутки.
При выраженном болевом синдроме назначаются инъекции нестероидных противовоспалительных препаратов. Это может быть «Диклофенак» по 3 мл внутримышечно 1 раз в сутки или «Ортофен» в дозировке 2,5 мл в-м 1 раз в сутки. Также положительный эффект можно получить после введения внутримышечно 5 мл «Баралгина» или 3 мл «Метамизола натрия». В особо тяжелых случаях применяются инжекции «Кеторола», «Кеторолака» и т.д.
В дальнейшем курс лечения зависит от того заболевания, которое спровоцировало хроническую вертеброгенную цервикалгию.
Если синдром вертеброгенной цервикалгии является следствием остеохондроза и его осложнений, то лучшим вариантом консервативного лечения является мануальная терапия. Она позволяет полностью восстановлять целостность межпозвоночных дисков.
При отсутствии эффекта от консервативной терапии назначается хирургическая операция. В ходе вмешательства устраняются факторы, провоцирующие болевой синдром.
Категории:
Цервикалгия представляет собой болевой синдром, он локализуется в шейной зоне позвоночника. Патология сопровождается болезненностью шейных мышц, головокружением, ограничением подвижности шейной зоны позвоночного столба. Причинами цервикалгии выступают множественные патологии, поэтому от самолечения лучше отказаться.
При появлении неприятных симптомов посетите врача, опишите свои ощущения. Медик проведёт ряд анализов, назначит соответствующий терапевтический курс. Ошибочно полагать, что цервикалгия формируется только у пожилых пациентов. Патология отмечается у лиц разных полов и возрастов. Своевременная и адекватная терапия поможет полностью избавиться от цервикалгии.
Синдромы торакалгии
Торакалгия имеет несколько характерных синдромов:
- Болевой или корешковый проявляется сильно выраженными болевыми ощущениями.
- Висцеральный синдром проявляется если повреждены нервы, которые отвечают за иннервацию внутренних органов. При этом заболевание может напоминать плеврит, язву желудка, инфаркт миокарда, стенокардию и другие заболевания внутренних органов. Это объясняется функциональными нарушениями внутренних органов, при их нормальном органическом состоянии. Поэтому такой вид торакалгии требует проведения дополнительных исследований, которые позволят исключить наличие заболеваний этих органов.
- Корешковый синдром, сопровождающийся вегетативными состояниями. Этот синдром часто проявляется перепадами кровяного давления, ощущением комка в горле, повышенной тревожностью, нехваткой воздуха.
Диагностика
Для постановки диагноза не требуется проведение подтверждающих лабораторных тестов. Пациент может иметь историю острой травмы, связанной с персистирующей мускульной болью. Однако, боль также может появляться вне зависимости от травмы. Это может быть связано с повторяющимися физическими нагрузками, плохой осанкой, стрессом или холодной погодой. О появлении любых симптомов (в области предплечья, затылка) требуется сообщать врачу
Особенно подросткам (как мужчинам, так и женщинам) при открытых ранах важно ходить к специалисту
В нескольких исследовательских статьях были предприняты попытки определить изменения в скорости нервной проводимости, которые могут быть уникальными для пациентов с цервикалгией. Исследования были несколько противоречивыми: некоторые исследования не обнаружили реальной электромиографической активности, а другие обнаружили неспецифическую электрическую активность.
Электромиография
Исследования Саймонса, Хоббарда и Беркоффа описывали малоамплитудные потенциалы действия, зарегистрированные в области миофасциальной болевой точки. По-видимому, спонтанная электрическая активность может быть обнаружена с использованием высокочувствительных методов на месте триггерной точки – области, в которой возникает боль при надавливании.
В другом исследовании было описано использование соноэластографии при классификации болевых точек. Она помогает точно определить место боли и улучшить схему лечения пациента.
Симптомы
Боль в грудной клетке может быть как острой, так и тупой, могут быть ощущения жжения, покалывания. Боль может усиливаться при нагрузках или при глубоком вдохе, наклоне туловища, вниз в стороны. Боль может локализоваться как в правой, так и в левой половине грудной клетки. Боль также может идти по ходу ребер или под лопаткой, усиливаться при движении в плече. Существует ряд симптомов и признаков, которые называют «красными флажками» и наличие их требует экстренной госпитализации потому, что некоторые состояния могут быть угрожающими для жизни. Это следующие факторы:
- Возраст младше 20 лет или старше 55 лет
- Наличие в анамнезе травмы (падение с высоты или дорожно-транспортное происшествие)
- Постоянная прогрессирующая не механическая боль
- Боль за грудиной
- Наличие признаков сердечно-сосудистой или дыхательной недостаточности
- Наличие в анамнезе онкологии
- Длительный прием стероидов
- Наличие наркозависимости или ВИЧ инфекции
- Наличие системного заболевания
- Необъяснимая потеря веса
- Стойкое нарушение подвижности туловища во всех направлениях
- Наличие неврологической симптоматики (онемение конечностей, нарушения функции органов малого таза).
Поэтому, боль в грудной клетке требует очень внимательного изучения симптоматики и нередко возникает необходимость в консультации специалистов разного профиля для постановки точного диагноза.
Методы лечение торакалгии на фоне остеохондроза
Лечебные мероприятия, направленные на устранение торакалгии, возникшей на фоне остеохондроза, назначаются только в тех случаях, когда не было выявлено никаких других проблем, касательно патологических изменений, происходящих в грудной клетке. Схема лечения разрабатывается в строго индивидуальном порядке, при учете физиологических особенностей каждого человека.
Подход к лечению вертеброгенной торакалгии предполагает комплексные меры, где помимо консервативного лечения, основанного на приеме медикаментозных препаратов, немаловажное значение имеют массажи, специальные упражнения, физиотерапевтические методы. Назначаемые препараты имеют противовоспалительный спектр действия
В большинстве случаев, для лечения данного заболевания используются следующие препараты:
- диклофенак;
- мелоксикам.
Для восстановления мышечного тонуса применяются миорелаксанты, нейропротекторы и витамины. В данном случае используют следующие лекарства:
- мидокалм;
- сирдалуд.
Что касается физиотерапии, то при лечении подобных проявлений применяется лазерная и криотерапия, а также электрофорез.
Лечение направлено на стимуляцию регенеративных процессов, а также на снятие воспалений и увеличение циркуляционных процессов в тканях.
Массаж должен воспроизводиться в строгой последовательности после проведения физиотерапевтических методов лечения. Манипуляции при массаже направлены на подлопаточную и грудную области.
Стоит заметить, что его применение требует определенного подхода, где предполагается временное приостановление действий в случае нарастания болевых ощущений.
Терапия вне обострения
Чтобы свести к минимуму риск повторных рецидивов, лечение необходимо продолжать и после купирования острых симптомов. Выбор конкретного метода зависит от имеющихся заболеваний и подбирается индивидуально лечащим врачом.
ЛФК
Лечебная физкультура – обязательный компонент вспомогательной терапии торакалгии и заболеваний позвоночника. Она необходима для растяжения позвоночника и профилактики повторного защемления нервных корешков. Для укрепления костно-мышечного корсета полезны статические упражнения на вытягивания, занятия на спортивных кольцах и турнике.
Упражнения при боли в пояснице и в верхней части спины
Массаж
Массаж применяется на завершающем этапе восстановительной терапии. Делать его должен специалист, имеющий медицинское образование, так как неправильные действия могут усугубить ситуацию и ухудшить самочувствие больного. Для достижения стабильного результата требуется пройти 2-3 курса по 10 сеансов.
Массаж
В качестве мер вспомогательной терапии применяется также физиотерапия (иглорефлексотерапия, электрофорез, ультразвук), грязелечение, мануальная терапия. В некоторых случаях врач может посоветовать применение рецептов народной медицины (настойка календулы, отвар лаврового листа) для уменьшения боли, но подобные методы не должны заменять основное лечение.
Цены на средства народной медицины
Видео — Остеохондроз грудного отдела
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Виды торакалгии
По характеру боли, её локализации, интенсивности медики определяют тип недуга. Торакалгия симптомы которой явно выражены, разделяют на:
- хроническую;
- психогенную;
- костно-мышечную;
- вертебральную (вертеброгенную);
- локализующуюся слева, справа;
- возникшую на фоне беременности.
Заболевание торакалгия обусловливает ряд симптомов, их способ лечения обеспечиваеться в соответствии с типом и тяжестью протекания.
Вертеброгенная торакалгия — дисфункция нервных окончаний грудной клетки вследствие их защемления, раздражения, воспаления. Причина такого состояния чаще всего заключается в деформации позвоночника (остеохондроз).
Костно-мышечная торакалгия развивается после травм, ревматических процессов, метаболических расстройств, перегрузок мышц и костно-мышечного каркаса. Выражается недомогание образованием болезненных точек в мышцах спины, костно-хрящевых структурах.
Болезненные ощущения могут локализоваться с одной из сторон. В таком случае диагноз обозначают как торакалгия левой стороны или правой.
Психогенный вид проявляется как реакция на эмоциональное переутомление, сопровождается депрессией, тревожностью.
У женщин на фоне беременности часто проявляются заболевания, вызванные повышенной нагрузкой на скелет и мышечный каркас. В этом положении пациентки ощущают дискомфорт, боль разной локализации и характера. Если не принимать необходимые меры профилактики, развивается дорсопатия, требующая медикаментозной терапии.
Хроническая торакалгия становится следствием несвоевременного, неправильного лечения. Интенсивность ощущений несколько снижается по сравнению с острой формой, но тяжесть повреждения органов существенно увеличивается. В периоды обострения приступ гораздо интенсивнее, чем в начале недуга.
Разновидности синдромов при торакалгии
Несмотря на различие типов недуга, им характерны сходные нарушения:
- Поражение нижнегрудного отдела.
- Дисфункции верхнегрудного отдела.
- Проблемы лопаточно-рёберной зоны.
- Дефект передней стенки грудины.
В первом случае болезненные ощущения затрагивают шею, руки, ключицу, верхнюю грудную область (цервикалгия). Если очаг воспаления в верхнегрудном отделе, пациент чувствует ноющую боль в районе лопаток и по центру груди. Ноющая, режущая болезненность, локализированная в районе лопаток, а также с левой стороны сопровождает спондилогенную торакалгию. Продолжительный приступ в области окологрудной и подмышечной линий свидетельствует о поражениях фронтальной стенки грудной клетки.
Кроме указанных нарушений, вертебральная торакалгия вызывает:
- висцеральные изменения, с нарушением иннервации отделов позвоночника;
- болевой синдром (корешковый);
- корешковый с вегетативным состоянием.
Особенности и виды протекания заболевания
Как было указано выше, развитие болезней позвоночника, внутренних органов, конечностей зависит от типа, тяжести, прочих особенностей.
Часто проявляется торакалгия на фоне остеохондроза грудного отдела позвоночника, что приводит к существенным поражениям костно-мышечного каркаса, суставов, дисков.
Вертеброгенная торакалгия наиболее распространённый вид недомогания, при котором болезненность возникает как следствие проблем с позвоночником. Синдром сопровождается болью, онемением некоторых участков кожных покровов, покалыванием, нарушением иннервации, кроме того, наблюдается затруднение дыхания, скованность движений. Приступы носят разный характер и интенсивность, а обусловлены они местом дефекта, наличием сопутствующих проблем (сколиоз, кифоз, артрит, остеопороз).
Как было обозначено, костно-мышечный дефект затрагивает костно-хрящевые структуры и мышцы. Довольно часто его провоцирует мышечно-тонический синдром — напряжение мышц в течение длительного периода с образованием уплотнений в них. Характер ощущений и их интенсивность различные, но места поражения хорошо пульпируются. Недуг сопровождается онемением кожи в местах воспаления, конечностях, связанных с проблемной зоной опорно-двигательного аппарата.
Левосторонняя, правосторонняя деформации развиваются, как следствие не только деформаций хребта, но и органов, иннервирующих с ним. Развитие недуга, болезненность зависят от дефекта и стадии дегенерация органа.
Невертеброгенная скелетно-мышечная торакалгия, возникшая на фоне эмоционального перенапряжения, физической усталости, характеризуется умеренной болью (колющей, сжимающей) в районе сосков. Приступ начинается после нагрузки. У пациента, помимо болезненности, начинается тахикардия, появляется чувство недостатка воздуха, возникает тревога.













Добавить комментарий