Васкулит
Содержание:
- Клинические проявления
- Когда же идти к неврологу
- Причины
- Классификация
- Классификация
- Диагностика васкулита
- Чего ожидать пациенту
- Профилактика васкулита
- Местное лечение васкулита
- Чего ожидать пациенту
- Системный васкулит
- Васкулиты — классификация
- Общая характеристика геморрагического васкулита
- Диета
- Народные средства при борьбе с васкулитом ног
- Васкулит – что это такое?
Клинические проявления
В зависимости от калибра пораженных сосудов наблюдаются различные проявления заболеваний. Клиническая картина не всегда является специфичной, однако для каждого васкулита существуют свои симптомы, которые определяются особенностями заболевания.
Васкулит у ребенка в начальных стадиях заболевания может проявляться неспецифическими симптомами, характерными для любого воспалительного процесса. Это:
- повышение температуры тела;
- незначительная потеря массы тела;
- сонливость;
- лейкоцитоз в общем анализе крови;
- увеличение скорости оседания эритроцитов в крови;
- появление в крови С-реактивного белка.
Довольно часто васкулиты проявляются в виде суставного синдрома. Для него характерно появление:
- болей в суставах;
- покраснение кожи вокруг сустава;
- ограничение движения из-за болевых ощущений;
- незначительная утренняя скованность;
- значительное уменьшение симптомов на фоне приема нестероидных противовоспалительных препаратов.
Также существуют общие симптомы для заболеваний, которые поражают сосуды одинаковых калибров.
Так, для заболеваний, поражающих сосуды мелкого калибра (геморрагический васкулит, эсенциальная криоглобулинемия), характерно поражение абсолютно всех органов и тканей. Сосуды мелкого калибра – это сосуды микроциркуляторного русла.
Артериолы, венулы, капилляры находятся абсолютно во всех органах. Их поражение и воспаление приводит к недостаточной доставке кислорода с кровотоком в органы и ткани. Это, в свою очередь, приводит к развитию ишемии органа.
Так, как дети постоянно растут, клетки их организма постоянно делятся. Этот процесс происходит с значительными энергозатратами и требует присутствия кислорода. При поражении сосудов микроциркуляторного русла, количество кислорода, которое поступает к органам, значительно уменьшается.
Это может привести к недостаточному развитию органов и ткани и нарушению их функций. Клинически это проявляется в задержке развития (которое может обнаруживаться не сразу), снижении концентрации внимания, умственной отсталости (особенно при развитии васкулита у детей до трех лет), нарушении работы внутренних органов.
Геморрагический васкулит у детей
Геморрагический васкулит также может появляться возникновением петехиальной сыпи на коже. При этом мелкие кровоизлияния обнаруживаются во всех внутренних органах.
Поражение крупных артерий, как при аортоартериите, длительно может протекать бессимптомно или с минимальным количеством клинических проявлений. Это связано с калибром сосуда. Большие артерии, такие, как аорта, длительное время не сохраняют показатели нормальной гемодинамики, даже при развитии в них воспалительного процесса.
Скрытая опасность
Васкулит у детейопасен не столько наличием воспалительного процесса в стенке сосудов, сколько осложнениями, которые возникают из-за повреждения сосудов.Основными осложнениями васкулитов считаются:
развитие сердечной недостаточности;
- задержка физического развития;
- задержка умственного развития;
- формирование нефритов и почечной недостаточности;
- ишемия сосудов кишечника и развитие кишечной непроходимости;
- формирование дыхательной недостаточности;
- формирование аневризм крупных сосудов (особенно аорты) с возможностью последующего их разрыва;
- потеря чувствительности пальцев рук и ног (при поражении сосудов мелкого калибра).
При поражении сосудов крупного или мелкого калибра может развиваться хроническая недостаточность одного или двух органов (сердечная и дыхательная, как при узелковом полиартериите). При поражении сосудов мелкого калибра, с течением времени, может развиваться полиорганная недостаточность.
Когда же идти к неврологу
- Частые, сильные и продолжительные (пульсирующие) головные боли (напомним, что приступы мигрени могут длиться от нескольких часов до нескольких дней);
- Нейропатическую боль (боль, возникающая при повреждении нервов в результате травмы или болезни). Как известно, диабет может вызвать повреждение нервов такого типа. Боль может быть острой, стреляющей или жгучей. Такой симптом характерен и для постинсультного периода. Необходимо учитывать, что нейропатическая боль не купируется обычными анальгетиками;
- Мышечную слабость;
- Спутанность сознания или прогрессирующие проблемы с памятью;
- Головокружение;
- Потерю координации (в т.ч. затруднения при ходьбе, шарканье ногами, тремор, подергивания конечностей);
- Частичный или полный паралич;
- Сенсорные изменения, влияющие на осязание, зрение, запах или вкус;
- Судороги.
- какова интенсивность, длительность и частота появления какого-либо симптома;
- есть ли определенные факторы (триггеры), влияющие на частоту обострений симптомов;
- последовательность появления симптомов.
Причины
Совокупность всех кровеносных сосудов в организме образует сосудистую систему. Кровеносные сосуды, как правило, делятся на артерии, которые поставляют тканям и органам кровь, богатой кислородом, и вены, которые возвращают в легкие обедненную кислородом кровь из тканей. Васкулит вызывает воспаление и повреждение стенки различных кровеносных сосудов. Воспаление может быть кратковременным (острым) или присутствовать в течение длительного периода времени (хроническим).
Воспалительный процесс может иметь различные степени тяжести. В тяжелых случаях повреждение стенки кровеносных сосудов нарушает снабжение органов кровью, что лишает их кислорода и питательных веществ. Это может привести к серьезному повреждению тканей и органов, особенно при поражении кровеносных сосудов жизненно важных органов, таких как мозг, легкие, почки и т. д.
Каждое из заболеваний в группе васкулита характеризуется особенностями, возникающими в зависимости от типа пораженных кровеносных сосудов, характера и степени поражения сосудов, типа и количества пораженных органов и специфических отклонений, определяемых в результатах лабораторных исследований.
Причина развития большинства форм васкулита остается неясной. Считается, что большинство из них связано с проблемой в функционировании иммунной системы.
Наиболее распространенная теория заключается в том, что иммунная система атакует стенки кровеносных сосудов. Это связано с некоторой генетической предрасположенностью (у определенного числа больных васкулит проявляет наследственность, а также наблюдается более высокая его частота в определенных семьях, возрастная и половая зависимость и т. д.) и «разблокировкой» аутоиммунной реакции под влиянием внешних факторов, таких как некоторые лекарства, вредные вещества в окружающей среде и т. д.
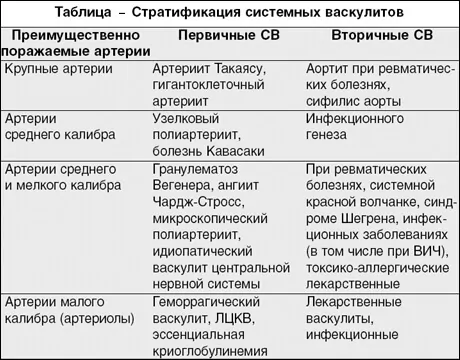
Классификация
Прежде всего, васкулиты подразделяют на первичные и вторичные.
- Первичные поражения представляют собой самостоятельный процесс, при котором воспаляются сосуды. Их причина неизвестна.
- Вторичные – это поражения, которые развиваются в качестве осложнения протекающих инфекционных или онкологических болезней. Причиной таких болезней также может быть применение лекарств, влияние токсинов, инфекционные агенты.
Васкулит фото
В свою очередь, первичный васкулит с учетом размеров воспаленных сосудов подразделяется на такие группы:
- Воспалительный процесс мелких сосудов: гранулематоз Вегенера, геморрагический васкулит (пурпура Шенлейна-Геноха), криоглобулинемический васкулит, микроскопический полиангиит, гипокомплементарный уртикарный васкулит, синдром Чарга-Стросса, васкулит гиперчувствительности.
- Воспалительный процесс средних сосудов: болезнь Кавасаки, узелковый периартериит.
- Воспалительный процесс крупных сосудов: гигантоклеточный артериит, болезнь Такаясу.
- Воспаление сосудов разных размеров: болезнь Бехчета, васкулит при синдроме Когана.
- Воспаление при системных болезнях: волчаночный, саркоидозный, ревматоидный васкулит.
- Васкулит отдельных органов: первичный ангиит ЦНС, кожный артериит, изолированный аортрит, кожный лейкоциткластный ангиит, другие.
Также выделяют изолированный кожный васкулит. Он может быть проявлением таких болезней:
- геморрагический васкулит Шенлейна-Геноха;
- гиперчувствительный аллергический васкулит;
- узловатый васкулит;
- узловатая эритема;
- узелковый периартериит.
В зависимости от того, каким является калибр пораженных сосудов, где именно они локализуются и каким является тип поражения, в наличии определенная клиническая картина.
Вторичная форма васкулита может быть следующей:
- ассоциированный с сифилисом;
- с вирусом гепатита B;
- с вирусом гепатита C;
- с онкологическими заболеваниями;
- иммуннокомплексные, ассоциированные с лекарственными препаратами;
- ANCA-васкулиты, ассоциированные с лекарственными препаратами;
- другие.
Поскольку системные васкулиты определяют иммунные механизмы, то, в зависимости от типа иммунопатологического процесса, системные первичные васкулиты подразделяют на такие группы:
- Те, которые связаны с иммунными комплексами: волчаночный и ревматоидный васкулит, болезнь Бехчета, геморрагический васкулит, криоглобулинемический васкулит.
- Те, которые связаны с органоспецифическими антителами болезнь Кавасаки.
- Те, которые связаны с антинейрофильными цитоплазматическими антителами: микроскопический полиартериит, гранулематоз Вегенера, классический узелковый полиартериит, синдром Чарга-Стросса.
Классификация
Согласно принятой классификации, выделяют первичные и вторичные разновидности воспалительных поражений сосудистых стенок.
В зависимости от вида сосудов, пораженных воспалительным процессом, васкулиты подразделяются на:
- артерииты (страдают крупные сосуды – артерии);
- артериолиты (затронуты артериолы);
- флебиты (воспалены вены);
- капилляриты (поражены мелкие кровеносные сосуды).
К группе васкулитов относятся следующие заболевания:
- геморрагический васкулит (синдром Шенлейна-Геноха);
- болезнь Такаясу (неспецифический аортоартериит);
- микроскопический полиангиит;
- болезнь Кавасаки;
- смешанный васкулит;
- узелковый полиартериит;
- аллергический васкулит кожи;
- болезнь Бехчета;
- болезнь Хортона (гигантоклеточный васкулит);
- гранулематоз Вегенера;
- криоглобулинемический васкулит.
Диагностика васкулита
Клиническая картина васкулитов становится ясна уже после получения первых результатов анализов крови и мочи. Методы забора крови не отличаются спецификой, так же, как и сбор утренней урины не требует никакой предварительной подготовки.
Анализы крови
Анализы крови, требующиеся для подтверждения диагноза, это:
- Общий анализ (из пальца, реже — из вены);
- Биохимический анализ (из лучевой или локтевой вены);
- Иммунологическое обследование крови (из вены).
Все три анализа требуют минимального соблюдения условий и производятся в утреннее время:
До момента забора крови пациенту не разрешено есть и пить жидкости, а также чистить зубы или принимать лекарства. Исходя из воспалительной этиологии патологии, в результатах анализов обязательно присутствуют: показатели повышенной скорости оседания эритроцитов (от 10 мм/ч у мужчин и от 15 мм/ч у женщин) и увеличение лейкоцитов.
- Биохимический анализ крови
Не рекомендуется за 24 часа перед тем, как сдавать кровь, пить спиртные напитки и принимать в пищу углеводистые, или жирные продукты. Перед сном, накануне сдачи крови, придется отказаться от позднего ужина и исключить физическое перенапряжение.
Факторы, на которых доктор акцентирует внимание при получении распечатки результатов, это количество иммуноглобулинов и уровень фибриногена в крови (от 4 г/л). В случае, если болезнь уже перешла на почки, уровень креатинина покажет критические значения от 120 мкмль/л
Метод забора стандартный — на голодный желудок, соблюдения других условий не требуется.
Как и в предыдущем анализу, в первую очередь внимание врача обращается на значения иммуноглобулина, который однозначно укажет на васкулит при цифирных данных от 4, 5 г/л
Исследование мочи
Сбор мочи производится на голодный желудок с утра. Процесс, оценивающийся лаборантами как воспалительный, выражен в следующих показателях:
- Элементы крови, содержащиеся в моче (выявляется путем микроскопического изучения);
- Превышение количества белка в моче, свыше 0, 033 г/л.
Чего ожидать пациенту
При обнаружении первых симптомов заболевания (повышенная температура, слабость, аллергические высыпания, ломота в суставах) необходимо обратиться к терапевту. Поскольку сам пациент не может с полной уверенностью знать, что это — простуда, аллергия или более серьезное заболевание, лучше доверить диагностику специалисту. Врач даст назначение на общие анализы мочи и крови, по результатам которых сможет сделать предварительное заключение о васкулите.
После постановки первичного диагноза терапевт отправит пациента к ревматологу, который и занимается лечением любых васкулитов. Однако заболевание может поражать не только кровеносную систему, поэтому нужно приготовиться к тому, что потребуется множество анализов для выявления осложнений патологии. Это может быть суставный, абдоминальный, легочный, печеночный и другие синдромы, которые тоже потребуется лечить.
Профилактика васкулита
Профилактика васкулита необходима не только для предотвращения развития данного заболевания, но и в терапевтических его целях, что поможет ускорить выздоровление и минимизировать развитие осложнений.
Профилактические мероприятия включают в себя:
- Избегание стрессов;
- Не употреблять лекарственные препараты без консультации врача;
- Не оставлять различные заболевания на самотек, чтобы они не перешли в хроническую форму, особенно инфекционного характера;
- Отказ от вредных привычек – курения, употребления алкогольных напитков;
- Поддержание нормальной массы тела;
- Вести активный образ жизни, больше двигаться;
- Стараться не употреблять малополезные и вредные продукты питания;
- Употребление преимущественно пищу, обогащенную витаминами и микроэлементами (минералами).
Местное лечение васкулита
Наружная обработка поверхности кожи при васкулитах основан на применении мазей и кремов для улучшения состояния сосудов. К таким можно отнести Троксевазин, Троксерутин, Ируксол, Солкосерил. Полезны аппликации Димексида.
При первой степени поражения кожи достаточно пользоваться мазями Бетаметазон, Мометазона фуроат, Метилпреднизолона ацепонат. Вторая степень поражения кожи должна обрабатываться такими средствами, как Левомеколь, Солкосерил, Дексаметазон, Актовегин. При возникновении ран лечить васкулит на ногах, руках и теле рекомендуют двухпроцентным сульфатиазолом серебра. Будут полезны примочки из Трипсина и Химотрипсина.
Чего ожидать пациенту
При обнаружении первых симптомов заболевания (повышенная температура, слабость, аллергические высыпания, ломота в суставах) необходимо обратиться к терапевту. Поскольку сам пациент не может с полной уверенностью знать, что это — простуда, аллергия или более серьезное заболевание, лучше доверить диагностику специалисту. Врач даст назначение на общие анализы мочи и крови, по результатам которых сможет сделать предварительное заключение о васкулите.
После постановки первичного диагноза терапевт отправит пациента к ревматологу, который и занимается лечением любых васкулитов. Однако заболевание может поражать не только кровеносную систему, поэтому нужно приготовиться к тому, что потребуется множество анализов для выявления осложнений патологии. Это может быть суставный, абдоминальный, легочный, печеночный и другие синдромы, которые тоже потребуется лечить.
Системный васкулит
Системный васкулит встречается при заболеваниях соединительной ткани, таких как гранулематоз Вегенера, системная красная волчанка, ревматизм.
Васкулит при гранулематозе Вегенера проявляется деструктивными изменениями стенки сосудов разного калибра верхних и нижних отделах дыхательных путей, а также почек. Ученые предполагают, что это заболевание провоцируется вдыханием некого специфического антигена. Заболевание протекает тяжело. У больных появляются изъязвленные гранулемы на слизистой оболочке ротовой полости, носа, бронхов. На фоне этих проявлений возникает гломерулонефрит, усугубляющий тяжесть состояния. В далеко зашедших случаях нередко страдает сердце, кожа, органы зрения, нервная система. Диагностика основывается на взятии биопсии с пораженных участков слизистой.
Васкулит при ревматизме носит генерализованный характер. Выраженность проявлений зависят от стадии васкулита. Характерные геморрагические высыпания часто меняют локализацию. Помимо кожных проявлений васкулита при ревматизме, часто поражаются сосуды жизненно важных органов – сердца, головного мозга, легких, желудка, пищевода, почек. При агрессивном течении ревматизма, плохо поддающегося лечению, возможны внутренние кровотечения из этих сосудов. Такие последствия, часто застающие больных врасплох, могут привести к летальному исходу. К сожалению, по статистике, больше половины больных ревматизмом – женщины молодого возраста.
Васкулиты при системных заболеваниях, например, при системной красной волчанке характеризуются эритематозными высыпаниями, фолликулярным гиперкератозом (утолщение чешуек эпедермиса), атрофией кожи и наличием телеангиэктазий (сосудистые «звездочки», исчезающие при надавливании стеклышком). Что же касается сосудов внутренних органов, они нередко страдают вследствие генерализации процесса при малой эффективности гормональных препаратов. Поражение сосудов почек, сочетанное с аутоагрессией к почечным тельцам, приводит к волчаночному нефриту. Это в некоторых случаях приводит к грозному осложнению – хронической почечной недостаточности. Таким больным необходим гемодиализ и трансплантация почки.
Церебральные васкулиты у больных системной красной волчанкой могут стать причиной кровотечения под мозговые оболочки или даже в головной мозг.
Васкулиты — классификация
Все формы воспаления сосудов по своей природе одинаковы, но существуют некоторые различия. Одни патологии ведут к необратимым последствиям и летальному исходу, а другие только поражают кожный покров. Классификация васкулита по степени поражения сосудов:
- Крупные:
- тропический аортит;
- синдром Когана;
- саркоидоз;
- гигантоклеточный артериит;
- болезнь Такаясу (неспецифический аортоартериит).
- Средние:
- семейная средиземная лихорадка;
- лепроматозный артериит;
- стриарная васкулопатия;
- узелковый полиартериит;
- болезнь Кавасаки.
- Мелкие (криоглобулинемическая форма):
- уртикарный васкулит;
- болезнь Дего;
- пигментная пурпура Шемберга;
- кожный лейкоцитокластический ангиит;
- облитерирующий тромбангиит;
- синдром Черджа-Стросса (эозинофильный гранулематоз);
- гранулематоз Вегенера;
- болезнь Бехчета;
- болезнь Шенлейн-Геноха.
В зависимости от размера кровеносных сосудов, воспаление сосудов подразделяют на несколько групп:
- флебит (воспаление сосредоточено в венозной стенке);
- капиллярит (задействованы капилляры);
- артериолит (повреждаются артериолы);
- артериит (в патологический процесс вовлекаются стенки артерий).
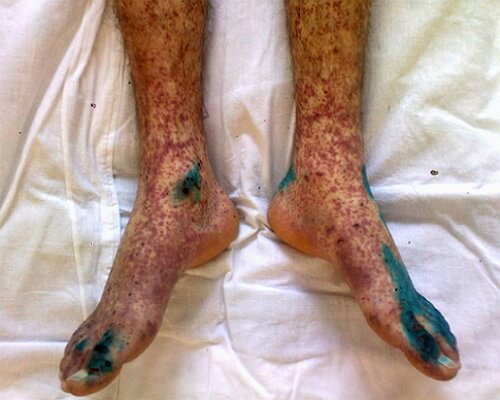
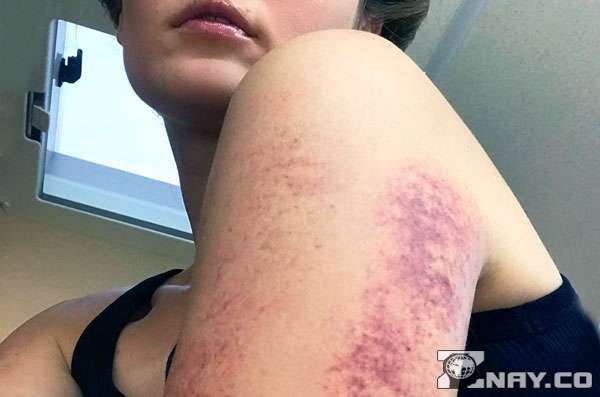
Общая характеристика геморрагического васкулита
Геморрагический васкулит (ГВ, болезнь Шенлейн-Геноха, аллергическая пурпура, капилляротоксикоз) относится к наиболее распространенным на сегодняшний день геморрагическим заболеваниям. По сути своей он является аллергическим васкулитом поверхностного характера с поражением мелких артериол, венул, а также капилляров.
В Международной классификации болезней (МКБ) заболевание имеет название «аллергическая пурпура». Болезнь Шенлейн-Геноха встречается в основном в детском возрасте — от 5 до 14 лет. Средняя распространенность среди детей этого возраста составляет 23-25 случая на 10 тыс. Наиболее подвержены заболеванию лица в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения пурпуры.
Геморрагический васкулит
Согласно статистике отмечается 25 случаев васкулита на 10000 человек. В группу риска входят дети от 4 до 12 лет, чаще мальчики. Не исключается и наследственная предрасположенность. Геморрагический васкулит часто проявляется у детей, чьи родители имеют в анамнезе аллергические патологии. До 3 лет болезнь встречается редко.
Основа развития геморрагического васкулита — гиперпродукция антител IgA, IgG после попадания в организм антигена. В результате этого происходит чрезмерная выработка иммунных комплексов.
Активность системы комплемента приводит к высвобождению медиаторов воспаления (гистамина, серотонина) и брадикинина (пептид, расширяющий сосуды). Это сопровождается усилением проницаемости стенок и дилатацией полости сосудов. В пораженных стенках сосудов происходит разрушение компонентов. Эндотелий постепенно отслаивается от подлежащей ткани.
На этом фоне развивается асептическое воспаление, запускаются механизмы гиперкоагуляции (повышенная свертываемость крови), ухудшаются качества крови, образуются свободные радикалы. Все это приводит к развитию микротромбозов.
В сложных случаях возможно истощение антикоагулянтного звена (подавление свертывания крови). При таких нарушениях сосуды не могут обеспечивать кровоснабжение тканей, развивается ишемия. Многочисленные повреждения сосудов приводят к развитию геморрагического синдрома, проявляющегося мелкими кровоизлияниями в ткани.
В ЖКТ возможны отеки и кровоизлияния в подслизистых тканях, язвенные поражения слизистой оболочки. В почках развивается сегментарный гломерулит, отмечается окклюзия (нарушение проходимости) сосудов, набухшими фибриноидными массами.
Формы патологии
Формы:
- кожная пурпура;
- с кожно-суставным синдромом (пурпура, артралгии);
- с кожно-абдоминальным синдромом (пурпура, поражение ЖКТ);
- пурпура с поражением почек;
- смешанная (сочетание всех форм).
Различают острую (до 1 месяца), волнообразную и рецидивирующую форму заболевания.
Наиболее опасно при геморрагическом васкулите поражение почек. В основном вовлечение почек в патологический процесс обнаруживается через некоторое время, после появления главного симптома — сыпи.
Этот период может быть несколько недель или месяцев, а в некоторых случаях бессимптомно протекать и годами. Все это время скрыто протекающий гломерулит ведет к необратимым последствиям в органе, что может закончиться почечной недостаточностью. В таких случаях больному всю жизнь нужно проходить процедуры гемодиализа.
Диета
Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
В период болезни важно исключить из рациона все продукты, которые могут провоцировать аллергические проявления. Необходимо полностью убрать из рациона шоколад, какао, яйца, цитрусовые
При почечной недостаточности нельзя есть слишком соленую пищу, а также продукты, содержащие много калия. Следует полностью исключить алкоголь, не есть слишком холодных и слишком горячих блюд.
Важно придерживаться следующих рекомендаций:
Есть маленькими порциями и не меньше 6 раз в день.
Ввести в рацион продукты, содержащие витамины С, В, К и A.
Количество соли в день не должно превышать 8 г.
Важно есть много кисломолочных продуктов, чтобы восстанавливать запасы кальция в организме.
В меню должны быть овощные супы, отварные овощи, каши с молоком и обычные, растительные масла, сладкие фрукты, отварное мясо и рыба, сухари из белого хлеба.
Пить нужно зеленый чай, травяные отвары, кисели и компоты.
По мере выздоровления диету корректируют.
Народные средства при борьбе с васкулитом ног
Чеснок, эхинацеи и гидрастис канадский рассматриваются, как основное лечение васкулита нижних конечностей народными средствами. Это отличный способ нормализовать работу иммунной системы. Чеснок обладает противовоспалительными и вяжущими свойствами. Кроме того, он является отличным антисептиком (эффективно борется с бактериями и вирусами)
Эхинацея улучшает циркуляцию лимфы, а гидрастис канадский помогает организму избавиться от токсинов, что важно при васкулите
Берутся анализы на васкулит для подбора дозировки лекарств и степени прогрессирования заболевания. О чем расскажет диагностика по анализам крови? Какие сдают лабораторные и инструментальные при геморрагическом васкулите, чтобы его определить?
Геморрагический васкулит (кожная форма) проявляется высыпанием и покраснением. Чаще всего подвержены ему дети. Как лечить и что делать?
Если появился васкулит, лечение народными средствами способно снять его проявление, а также повлиять на работу других органов. Что предложит фитотерапия?
Васкулит — серьезное заболевание. Диета при геморрагическом васкулите сможет облегчить его проявления у детей и взрослых, улучшит общее состояние организма. Что можно есть? Как составить рацион питания на день?
Такая патология, как ревматоидный васкулит, является продолжением артрита, добавляя больному много новых проблем. Какие симптомы начала патологии? Какое будет выбрано лечение?
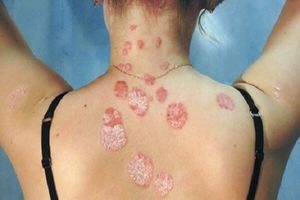
Остро возникшая иммунная реакция организма на ряд факторов приводит к развитию аллергического васкулита кожи. Он имеет и ряд форм: токсико-аллергический, инфекционно-аллергический, геморрагический.
Классификация васулитов на сегодняшний день достаточно поверхностная, поскольку объединить четко все параметры под один невозможно. Тем не менее, она есть.
Если воспалились мелкие кровеносные сосуды и капилляры на коже, это может сигнализировать о том, что начался уртикарный васкулит. Правильно разобраться в симптомах поможет врач.
Определяют васкулит при волчанке практически в 100% случаев. Лечение заключается в приеме гормональных препаратов, которые одновременно действуют на красную волчанку и волчаночных васкулит.
Васкулит – что это такое?
В основе патологии лежит воспаление и последующее разрушение (некроз) стенок сосудов, по которым течет кровь. В результате сосуды утрачивают функции по снабжению и выведению продуктов метаболизма, из-за чего зависящие от них ткани, органы тоже поражаются. В воспалительный процесс могут вовлекаться и мелкие кровеносные сосуды (капилляры, венулы, артериолы), и крупные (аорта и ее ответвления), расположенные в неглубоких подкожных слоях и в самих внутренних полостях и органах.
Считается, что васкулит – аутоиммунное заболевание, патогенез которого связан с двумя основными механизмами:
- Образование иммунных комплексов в ответ на влияние тех или иных антигенов (опасных или чужеродных для организма веществ), которые фиксируются на внутренних оболочках сосудистых стенок и привлекают защитные клетки фагоциты, высвобождающие разрушительные для сосудов ферменты.
- Развитие аллергических реакций замедленного типа, вызывающих формирование воспалительных гранулем (узелков) в стенках сосудов и возле них.
Васкулиты – классификация, этиология
Васкулит, виды которого многочисленны и разнообразны, классифицируются по системности поражения, клиническим проявлениям, иммунным и гематологическим нарушениям. В зависимости от причинного фактора выделяют:
- первичные васкулиты – самостоятельные недуги, изначально вызываемые воспалительными изменениями самих сосудов;
- вторичные васкулиты – патологии, для которых характерно развитие сосудистого воспаления как реакция на другие заболевания (вирусные и бактериальные инфекции, глистные инвазии, системные заболевания соединительной ткани, онкозаболевания), воздействие токсических агентов и медикаментов.
Исходя из размеров затронутых патологией сосудов, первичные васкулиты подразделяют на:
- воспаления мелких сосудов (васкулит Вегенера, геморрагический васкулит, микроскопический полиартериит, криоглобулинемический васкулит, синдром Чардж-Стросса);
- воспаления средних сосудов (узелковый периартериит, синдром Кавасаки);
- воспаления крупных сосудов (гигантоклеточный артериит, болезнь Такаясу).
В зависимости от поражаемых органов бывают:
- васкулит головного мозга;
- васкулит легких;
- васкулит глаз;
- васкулит нижних конечностей;
- дермальный ангиит.
Васкулит – причины возникновения
На данный момент рассматриваемая группа болезней пока еще остается недостаточно изученной, и достоверных данных о причинных факторах нет. Ведущей теорией возникновения патологии является иммунологическая, есть мнение о наследственном ее характере, а дополнительными факторами могут являться различные внешние негативные воздействия. Учитывая возрастающую с каждым годом заболеваемость, некоторые специалисты полагают, что это может быть связано с бесконтрольным приемом иммунных стимуляторов и ухудшением экологической обстановки.
Васкулит причины (пусковые факторы) может иметь следующие:
- аллергические реакции (на пыльцу растений, домашнюю пыль, пух);
- эндогенные антигены при аутоиммунных и некоторых других заболеваниях (системная красная волчанка, паранеопластический синдром, врожденная недостаточность компонентов комплемента крови);
- вакцинация;
- лекарственные препараты (анальгетики, антибиотики, йодсодержащие средства, рентгеноконтрастные вещества, витамины группы В);
- длительные солнечные ванны;
- последствия травм;
- переохлаждение организма;
- воздействие химикатов, токсинов;
- инфекции;
- чрезмерные психические нагрузки;
- злокачественные опухоли;
- травмы, оперативные вмешательства.
Чем опасен васкулит?
Учитывая, васкулиты – что это такое, какие важные для организма образования повреждаются при этом, нужно понимать всю серьезность такого диагноза.
Оставленный без должного лечения васкулит последствия может иметь крайне негативные, среди которых:
- легочные кровотечения;
- кишечные кровотечения;
- тромбозы;
- почечная недостаточность;
- печеночная недостаточность;
- инфаркт миокарда;
- геморрагический инсульт;
- при беременности – задержка развития плода, выкидыш.









Добавить комментарий