Диабет у беременных и последствия для ребенка
Содержание:
Прегестационный диабет
Сахарный диабет в течение беременности сопровождается многочисленными неблагоприятными эффектами в отношении матери и плода. У матерей с сахарным диабетом риск самопроизвольного выкидыша увеличивается в 2 раза, а риск преэклампсии и эклампсии — в 4 раза по сравнению с пациентками без диабета. Кроме того, риск инфекции, многоводие, кесарева сечения и послеродовых кровотечений также растет. У новорожденных от матерей с прегестационным сахарным диабетом риск перинатальной смерти увеличивается в 5 раз, а риск врожденных аномалий развития — в 2-3 раза.
Важнейшим фактором, определяющим прогноз для плода при сахарном диабете матери, является степень контроля за уровнем глюкозы в материнской крови. Без адекватного контроля за гликемии матери перинатальная смертность при сахарном диабете превышает 30%. Но при адекватном ведении беременности при сахарном диабете перинатальная смертность может быть снижена до 1%. Дети от матерей с сахарным диабетом имеют повышенный риск врожденных аномалий развития, в частности пороков сердца и синдрома каудальной регрессии. При тяжелом диабете с сосудистыми осложнениями риск ЗВУР и внутриутробной смерти плода.
Эпидемиология. Частота прегестационного диабета у беременных составляет около 1%, но имеет тенденцию к росту в связи с улучшением лечения диабета типа 1 и увеличением популяционной частоты диабета типа 2.
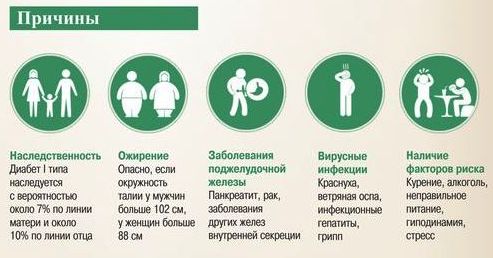
Факторы риска. Худшие перинатальные исходы наблюдаются при росте тяжести сахарного диабета и ухудшении контроля за уровнем глюкозы. Поэтому пациентки с сахарным диабетом классов К, Р, и Н имеют значительно больший риск неблагоприятных перинатальных исходов, чем пациентки классов В, С. Среди больных с диабетом классов В, С прогноз перинатального результата определяется более степенью компенсации, чем продолжительностью диабета. Перинатальный прогноз ухудшают такие факторы, как наличие сопутствующей гипертензии, пиелонефрита, кетоацидоза и недостаточный контроль за уровнем глюкозы в крови. Степень гликемического контроля определяют по уровню гликозилированного гемоглобина каждые 8-12 мес.
Лечение. Целью ведения пациенток с сахарным диабетом является образование пациенток, контроль уровня глюкозы в крови матери, внимательный мониторинг состояния матери и плода. Для достижения благоприятных исходов беременности, уменьшение материнских и перинатальных осложнений важнейшим условием является строгий контроль за уровнем глюкозы в крови до оплодотворения и в течение всего гестационного периода. Для достижения состояния эугликемии назначают диабетическую диету, адекватные дозы инсулина и специальный режим физических упражнений.
Пациентки с сахарным диабетом могут не осознавать тяжести своего состояния и необходимости строгого соблюдения режима, диеты и дозы. Желательно, чтобы такие пациентки получили доконцепционную консультацию по осложнениям беременности при сахарном диабете, увеличении риска врожденных аномалий развития плода при недостаточном контроле за уровнем НдЬА1С. Сопутствующие хронические заболевания почек при сахарном диабете могут перейти в состояние декомпенсации при беременности и значительно ухудшают последствия беременности.
При декомпенсации или субкомпенсации диабета пациенткам рекомендуют отложить беременность и запланировать ее после достижения оптимального гликемического контроля. Всем пациенткам с сахарным диабетом на доконцепционном этапе рекомендуют ежедневное употребление 4 мг фолиевой кислоты, что может уменьшить риск рождения детей с пороками нервной трубки.
Американская диабетическая ассоциация рекомендует пациенткам с сахарным диабетом применять диету общей калорийностью 2200 ккал / день
Но основное внимание следует уделять углеводной диете, поэтому пациенток инструктируют относительно употребления не более 30-45 г углеводов на завтрак, 45-60 г углеводов на обед и ужин и 15 г углеводов на перекусы. Количество белков и жиров пациентки могут самостоятельно увеличивать или уменьшать в зависимости от необходимых калорий для поддержания или снижения массы тела
Беременные с сахарным диабетом должны придерживаться этой диеты в течение беременности с дополнительным употреблением 300 ккал / день для нужд плода.
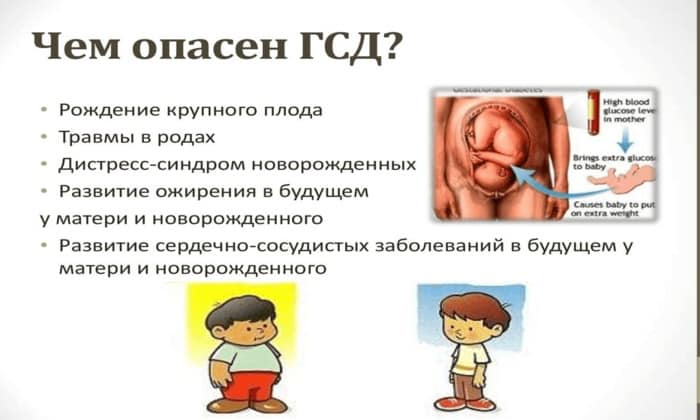
Осложнения при диабете у беременных
Осложнения, которые могут наблюдаться при ГСД:
- Гипергликемия – резкое повышение сахара крови;
- Гипогликемия – внезапное понижение сахара в крови;
- Высокое артериальное давление;
- Болезни сердца; инсульт;
- Диабетическое поражение почек;
- Поражение сосудов сетчатки – снижение зрения, вплоть до слепоты, катаракта;
- Гангрена (омертвение тканей) обычно стопы или больших пальцев ног;
- Инфекционные процессы (поражаются кожные покровы, мягкие ткани, влагалище);
- Нейропатии – онемение конечностей, утрата чувствительности в стопах;
- Развитие позднего гестоза, слабой родовой деятельности;
- Многоводье, гипоксия плода (кислородное голодание);
- Послеродовые кровотечения.
Если мать больна диабетом, у ребенка возможны следующие негативные последствия:
- Травмирование плечевых костей при родах – избыточное развитие подкожно-жирового слоя (диабетическая фетопатия);
- Поджелудочная железа продуцирует повышенное количество инсулина – у ребенка может наблюдаться понижение уровня сахара;
- Дыхательные расстройства;
- Ацидоз (скопление жидкости в брюшной полости);
- Склонность к ожирению;
- Инфицирование малыша; Желтуха;
- Задержка психического развития;
- Во взрослом возрасте риск развития СД 2 типа.
Особенности гестационного диабета
Патогенез развития диабета беременных складывается из нескольких компонентов. Важнейшую роль при этом играет функциональный дисбаланс между гипогликемическим действием инсулина и гипергликемическим эффектом группы других гормонов. Постепенно нарастающая инсулинорезистентность тканей усугубляет картину относительной инсулярной недостаточности. А гиподинамия, повышение массы тела с приростом процента жировой ткани и нередко отмечаемое увеличение общей калорийности пищи становятся провоцирующими факторами.
Фоном для эндокринных нарушений при беременности являются физиологические метаболические изменения. Уже на ранних сроках гестации происходит перестройка обмена веществ. В результате при малейших признаках снижения поступления к плоду глюкозы основной углеводный путь энергообмена быстро переключается на резервный липидный. Этот защитный механизм называют феноменом быстрого голодания. Он обеспечивает постоянный транспорт глюкозы через фетоплацентарный барьер даже при истощении доступных запасов гликогена и субстрата для глюкнеогенеза в печени матери.
В начале беременности такой метаболической перестройки достаточно для удовлетворения энергетических потребностей развивающегося ребенка. В последующем для преодоления инсулинорезистентности развивается гипертрофия β-клеток островков Лагнерганса и повышение их функциональной активности. Увеличение количества вырабатываемого инсулина компенсируется ускорением его разрушения, благодаря усилению работы почек и активизации инсулиназы плаценты. Но уже во втором триместре беременности созревающая плацента начинает выполнять эндокринную функцию, что может повлиять на углеводный обмен.
Антагонистами инсулина являются синтезируемые плацентой стероидные и стероидоподобные гормоны (прогестерон и плацентарный лактоген), эстрогены и выделяемый надпочечниками матери кортизол. Они считаются потенциально диабетогенными, причем наибольшее влияние оказывают фетоплацентарные гормоны. Их концентрация начинает нарастать с 16-18 недель гестации. И обычно уже к 20 неделе у беременной с относительной инсулярной недостаточностью появляются первые лабораторные признаки гестационного диабета. Чаще всего заболевание выявляется на 24-28 неделях, причем женщина может и не предъявлять типичных жалоб.
Иногда же диагностируется лишь изменение толератности к глюкозе, что считается предиабетом. В этом случае недостаток инсулина проявляется лишь при избыточном поступлении углеводов с пищей и при некоторых других провоцирующих моментах.
Согласно современным данным, диабет беременных не сопровождается гибелью клеток поджелудочной железы или изменением молекулы инсулина. Именно поэтому возникающие у женщины эндокринные нарушения являются обратимыми и чаще всего самостоятельно купируются вскоре после родов.
Инсулин при гестационном диабете
Инсулин обычно вырабатывается поджелудочной железой. Его лекарственная форма помогает организму перерабатывать глюкозу. Его нельзя принимать прерорально, поскольку желудочная кислота его разрушает еще до того, как он попадает в кровь. Выпускаются разные виды инсулина в зависимости от быстроты и длительности его действия: быстрой/ длительной/ средней длительности действия.
[], [], [], [], [], [], []
Упаковка
Инсулин выпускают в маленьких стеклянных баночках, закрытых резиновыми колпачками, содержащих 1000 единиц. Его также выпускают в катриджах — шприц-ручках со специальными иглами. На каждой упаковке содержится детальная инструкция по применению.
[]
Инсулин вводят под кожу, а иногда — в вену, но только в медицинском учреждении.
[]
Действие инсулина
Инсулин понижает уровень сахара в крови, помогая глюкозе достигать клеток и использоваться в виде энергии. Иногда женщинам с гестационным диабетом нужно принимать два типа инсулина — быстрого и среднего действия. Инсулин длительного действия не рекомендуется использовать во время беременности. Краткодействующий инсулин понижает уровень сахара в крови и прекращает действие. Тогда и начинает действовать инсулин длительного действия. Сочетание инсулина кратковременного и длительного действия помогает поддерживать уровень сахара в крови в пределах нормы до и после приема пищи.
[], [], [], [], []
Почему его используют?
Врач порекомендует вводение инсулина, если диета и физические упражнения не способствуют нормализации уровня сахара в крови, что необходимо для здоровья матери и малыша. Обычно гестационный диабет проходит после родов, и больше нет необходимости во введении инсулина.
Эффективность инсулина
На сегодняшний день инсулин является единственным одобренным средством, которое назначается при гестационном диабете.
[], [], [], [], [], [], [], [], []
Побочные эффекты
В результате введения инсулина может проявиться гипоглицемия (низкий уровень сахара в крови).
Сахар падает очень быстро — на протяжении 10-15 минут в результате:
- превышения дозы инсулина;
- введения его в мышечную, а не жировую ткань;
- пропуска приема пищи;
- чрезмерных физических нагрузок без надлежащего питания;
- употребления алкоголя, особенно на пустой желудок (любое количество алкоголя во время беременности считается опасным для здоровья ребенка);
- приема медицинских препаратов, которые понижают сахар (некоторые безрецептурные препараты имеют свойство понижать уровень сахара в крови, поэтому перед тем, как купить любой препарат, нужно проконсультироваться с врачом).
[], [], [], []
О чем следует подумать?
Прием инсулина должен соответствовать Вашим потребностям. Развитие побочных эффектов и действие инсулина зависят от многих факторов:
- места введения инсулина: если делать инъекцию в мышечную, а не в жировую ткань, инсулин подействует очень быстро;
- количества вводимого инсулина: превышение дозировки чревато сильным понижением сахара в крови;
- комбинации типов инсулина: препарат действует быстрее, если принимать только быстродействующий инсулин;
- делались ли физические упражнения до введения препарата: если делать инъекцию в мышечную ткань, которая находилась в напряжении в процессе тренировки, препарат попадет в кровь быстрее.
Женщинам с гестационным диабетом нужно проверять уровень сахара в крови до 6 раз в день (до еды и час спустя после приема пищи).
Проверяйте срок годности препарата и следите за тем, когда открыли очередной флакон. По истечению 30 дней возьмите следующий флакон, а остатки инсулина выбросьте.
Храните коробку с инсулином согласно инструкции.
Последствия и риски гестационного диабета у беременных
Без своевременной и адекватно подобранной терапии заболевание не проходит бесследно ни для матери, ни для ожидаемого малыша. Существует целый ряд нежелательных осложнений, некоторые из которых вовсе опасны для здоровья и жизни плода или способны привести к формированию врожденных пороков строения, роста и развития.
Риски диабета в отношении ребенка:
- Развивающаяся поджелудочная железа малыша, которая в норме функционирует в пределах физиологического уровня глюкозы, получаемого от здоровой мамы, при гипергликемии выделяет избыток инсулина. С течением времени организм адаптируется к таким высоким цифрам инсулина и глюкозы крови. Но после родов имеется риск резкого падения сахара, так как избыточное поступление углеводов от матери не осуществляется более, а поджелудочная железа до сих пор выделяет много своих гормонов.
- В связи с вышеуказанным патологическим механизмом, у ребенка имеется риск нарушений работы дыхательной системы, функционирования головного мозга (так как глюкоза является основным субстратом для его нормальной деятельности).
- Внутриутробная прибавка в массе и росте.
- Развитие диабетической фетопатии после рождения, к проявлениям которой относят избыточный вес с увеличением живота относительно конечностей, пастозность, желтушность кожных покровов и склер, расстройства дыхательной функции и увеличение содержания тромбоцитов в крови с риском усиленного образования тромбов в сосудистом русле.
Риски диабета в отношении матери:
Развитие почечной недостаточности.
Ухудшение работы зрительного анализатора.
Поздние роды из-за ребенка, имеющего большие размеры.
Невозможность родов естественным путем.
Ссылаясь на это, можно утверждать, что ранняя диагностика и правильно подобранная терапия гестационного сахарного диабета является крайне важной для пострадавшей беременной женщины.
Диагностика
Понять, как врачи выявляют ГСД — не сложно. Как и диагностика любого другого заболевания все начинается со сбора анамнеза. Оцениваются критерии, а также симптомы, характерные для заболевания.
После этого проводится физикальное обследование. Важный момент на этом этапе — измерение массы тела. При первом посещении врача по поводу беременности, должен быть составлена кривая предельно допустимого набора веса. Определение избытка массы позволит сказать о степени риска для плода.
Для точной диагностики заболевания используется лабораторный метод.
Так, для постановки диагноза ГСД и определения степени тяжести заболевания, назначаются следующие анализы:
- общий анализ мочи;
- биохимический анализ крови с определением холестерина, липидного профиля, креатинина;
- коагулограмма;
- определение скорости клубочковой фильтрации;
- подсчет гликемического профиля.
Определение состояния плода и матери проводят следующими обследованиями:
- суточное мониторирование артериального давления;
- УЗИ плода;
- доплерометрия;
- кардиомониторное наблюдение за будущим ребенком.
Для постановки диагноза и определения лечебной методики проводят тщательное обследование беременной женщины и плода. Только так специалист сможет правильно оценить ситуацию.
Признаки на УЗИ
Проведение УЗИ плода необходимо, чтобы определить наличие признаков диабетической фетопатии, к которым относят:
- крупный плод;
- двухконтурная головка;
- утолщение подкожно-жировой клетчатки;
- увеличение печени и селезенки.
В целом, УЗИ необходимо исключительно для оценки состояния плода и не влияет на постановку диагноза.
Анализы
Общий анализ мочи при сахарном диабете назначается с целью оценки ряда показателей. Больший интерес представляют кетоновые тела, которые появляются в моче при обострении заболевания. В норме должны отсутствовать.
Основной метод обследования — подсчет уровня глюкозы крови. Анализы при ГСД можно разделить на 2 основных этапа.
- Первое обследование крови на сахар проводится при обращении беременной на сроке до 24 недель. Может определяться натощак, так и вне зависимости от давности трапезы. Возможно назначение исследования на определение гликозилированного гемоглобина.
- Второй этап обследований назначается только в том случае, если при первом были выявлены отклонения от нормы. Врач отправляет беременную женщину на глюкозотолерантный тест. Данный утренний тест позволяет четко выявить нарушение углеводного обмена.
Глюкозотолерантный тест имеет ряд противопоказаний.
Так, его не допускается проводить в следующих ситуациях:
- токсикоз, сопровождающийся тошнотой или рвотой;
- если больная находится на лечении с постельным режимом;
- обострение хронических патологий, в частности панкреатита;
- острые инфекционные заболевания.
Нескольких анализов вполне достаточно, чтобы поставить правильный диагноз и контролировать эффективность назначенного лечения. Самое главное — не пропускать профилактические осмотры и сдавать анализы, которые назначает специалист.
Что предстоит сделать
Расшифровка
Если говорить о нормальных анализах, то можно составить простую таблицу, которая сообщит об отсутствии ГСД или о выраженном эффекте от терапевтических мероприятий. Необходимо учитывать несколько параметров, таких как наличие кетонов в моче, уровень гликозилированного гемоглобина, а также обычные показатели глюкометра.
| Показатель | Норма |
| Кетоновые тела в общем анализе мочи | Отсутствуют |
| Глюкоза натощак, перед едой, а также перед сном | ниже 5,2 ммоль/л |
| Спустя час после приема пищи | не более 7,0 ммоль/л |
| Гипогликемия | Отсуствует |
Осторожно!
Если имеются отклонения от показателей, следует говорить о возможном наличии ГСД. Для оценки уровня глюкозы в крови не нужно постоянно ходить к врачу для сдачи анализов
Можно использовать показатели глюкометра — специального прибора, необходимого для быстрого определения уровня сахара.
Гликозилированный или гликированный гемоглобин, в норме не должен быть меньше 6,5%. При снижении данного параметра повышается вероятность развития гестационного диабета.
Диагностика ГСД во время беременности
Первым пунктом диагностики гестационного диабета является оценка риска его развития. При постановке женщины на учет в женскую консультацию оценивается ряд показателей, например, таких как возраст и вес беременной, акушерский анамнез (наличие гестационного диабета во время прошлых беременностей, рождение детей весом более 4 кг, мертворождение и другие), семейный анамнез (наличие СД у родственников) и так далее. Заполняется такая таблица:
| Параметры | Высокий риск | Умеренный риск | Низкий риск |
| Возраст женщины старше 30 лет | Да/нет | да | Менее 30 |
| СД 2 типа у близких родственников | да | нет | нет |
| ГСД в анамнезе | да | нет | нет |
| Нарушенная толерантность к глюкозе | да | нет | нет |
| Глюкозурия во время предшествующей или данной беременности | да | Да/нет | нет |
| Гидрамнион и крупный плод в анамнезе | Да/нет | да | нет |
| Рождение ребенка весом более 4000 г или мертворождение в анамнезе | Да/нет | да | нет |
| Быстрая прибавка веса во время данной беременности | Да/нет | да | нет |
| Избыточный вес (> 20% от идеального) | Да | да | нет |
Обратим внимание на параметр «Рождение ребенка весом более 4 кг». Он включен в оценку риска развития гестационного диабета неслучайно
Рождение такого малыша может свидетельствовать о развитии в будущем как истинного сахарного диабета, так и гестационного. Следовательно, в будущем момент зачатия необходимо планировать и постоянно контролировать уровень сахара в крови.
Определив риск развития сахарного диабета, врач выбирает тактику ведения.
Второй шаг — забор крови с целью определения уровня сахара, что должно быть сделано несколько раз за беременность. Если хотя бы раз содержание глюкозы превысило 5 ммоль/л, проводят дальнейшее обследование, а именно глюкозотолерантный тест.
Когда тест считают положительным? При проведении теста с нагрузкой 50 г глюкозы оценка уровня гликемии производится натощак и через 1 час. В случае, если глюкоза натощак превышает 5,3 ммоль/л, а через 1 час значение выше 7,8 ммоль/л, то необходимо назначение теста со 100 г глюкозы.
Диагноз гестационного сахарного диабета выставляется, если глюкоза натощак — более 5,3 ммоль/л, через 1 час — выше 10,0 ммоль/л, через 2 часа — выше 8,6 ммоль/л, через 3 часа — выше 7,8 ммоль/л
Важно: повышение только одно из показателей не дает основания для постановки диагноза. В этом случае тест нужно повторить еще раз через 2 недели
Таким образом, повышение 2 и более показателей свидетельствует о диабете.
Правила проведения теста:
- За 3 дня до обследования беременная находится на обычном для себя питании и придерживается обычной для себя физической активности
- Тест проводится утром натощак (после ночного голодания не менее 8 часов).
- После взятия пробы крови натощак пациентка должна в течение 5 минут выпить раствор глюкозы, состоящий из 75 грамм сухой глюкозы, растворенной в 250-300 мл воды. Повторная проба крови для определения уровня сахара крови берется через 2 часа после нагрузки глюкозой.
Нормальные значения гликемии:
- гликемия натощак — 3,3-5,5 ммоль/л;
- гликемия перед приемом пищи (базально) 3,6-6,7 ммоль/л;
- гликемия через 2 часа после еды 5,0-7,8 ммоль/л;
- гликемия перед отходом ко сну 4,5-5,8 ммоль/л;
- гликемия в 3.00 5,0-5,5 ммоль/л.
Если результаты исследования соответствуют норме, то повторно тест проводится на 24-28 неделе беременности, когда изменяется гормональный фон. На более ранних сроках ГСД часто не выявляется, а установление диагноза после 28 недель не всегда предотвращает развитие осложнений у плода.
Однако беременные женщины сталкиваются не только с высокими показателями сахара в крови. Иногда анализ крови «показывает» гипогликемию — низкое содержание сахара в крови. Чаще всего гипогликемия развивается при голодании. Во время беременности усиливается потребление глюкозы клетками и поэтому нельзя допускать длительных перерывов между приемами пищи и ни в коем случае нельзя «садиться» на диету, направленную на похудание. Также иногда в анализах можно встретить пограничные значения, которые всегда свидетельствуют всегда о более высоком риске развития болезни, поэтому необходимо строго контролировать показатели крови, придерживаться рекомендаций врача и соблюдать диету, назначенную специалистом.
Диагностика
Физикальное обследование
Специалист собирает анамнез жизни и заболевания пациентки, уточняет наличие «сладкой болезни» у ближайших родственников, а также хронических болезней у самой беременной.
Врач оценивает телосложение женщины, измеряет акушерские показатели (высоту стояния дна матки, окружность живота, размеры таза), уточняет рост и массу тела. Контроль веса беременной очень важен, особенно в случае определения заболевания. Врач составляет специальный график допустимой прибавки массы тела для женщины, тщательно контролируя, чтобы набор веса не выходил за границы позволенного.
Регулярный контроль веса – способ профилактики развития заболевания
Важно! В случае если на протяжении месяца показатели прибавки выходят за грани, риск развития осложнения для ребенка и матери повышается в десятки раз
Лабораторная диагностика
Чтобы оценить состояние беременной, проводят ряд лабораторных исследований, на основании результатов которых подтверждают диагноз или контролируют состояние больной в динамике.
Истинная глюкоза в периферической крови
Согласно данным ВОЗ, норма сахара в крови (периферической) находится в пределах от 3,5 до 5,7 ммоль/л, в плазме – до 6 ммоль/л. Нарушение толерантности к глюкозе подтверждается при следующих показателях (в ммоль/л):
- периферическая кровь – повышение до 7;
- плазма – повышение до 7,2.
Оценка показателей используется не только для того, чтобы подтвердить или опровергнуть диагноз, но и для того, чтоб определить наличие компенсации. Кровь сдают из вены или из пальца утром перед поступлением пищи в организм.
Глюкоза в моче
Если в периферической крови количественные показатели сахара превышают 10-12 ммоль/л, глюкоза определяется и в моче. Важными диагностическими показателями является уточнение глюкозурии не только в утреннем анализе, но и в суточном, и в порции мочи за определенное время.
Отсутствие сахара в моче не может опровергнуть заболевание, а ее наличие – доказать присутствие. Параллельно оцениваются и другие диагностические критерии.
Пероральный тест на толерантность к глюкозе
С помощью этого метода можно не только определить скрытую форму патологии, но и уточнить наличие диагноза при сомнительных показателях других исследований. ТТГ является обязательным методом диагностики для всех беременных во второй половине внутриутробной жизни плода.
Исследование показателей крови – достоверный метод диагностики сахарного диабета
Подготовка для сдачи материала заключается в следующем:
- На протяжении трех дней до анализа получать не меньше 250 г углеводов в сутки.
- С разрешением врача отменить прием всевозможных медикаментов.
- Сдавать венозную кровь утром до приема пищи. Можно пить только воду.
Важно! Беременной не проводят тест, если натощак в крови обнаружены показатели сахара выше 11 ммоль/л.
После первого забора материала женщина выпивает 75 г порошка глюкозы, который растворяют в теплой воде или чае. Следующую порцию крови берут через 2 часа таким же способом, как и в первый раз. По назначению врача материал могут брать через 30 минут, через 1 час с момента поступления сладкого раствора в организм.
Иммунореактивный инсулин (ИРИ)
Определение уровня инсулина в крови позволяет судить о состоянии его секреции и функциональной работе клеток поджелудочной железы. Нормальные показатели варьируются от 6 до 24 мкЕД/мл. На фоне гестационного диабета результаты будут в норме или немного повышены.
Биохимия крови
Позволяет оценить такие показатели:
- общий белок;
- уровень мочевины;
- креатинин;
- АЛТ, АСТ;
- показатели глюкозы;
- билирубин;
- фосфотазу;
- остаточный азот;
- уровень электролитов.
Гликированный гемоглобин
Этот метод определяет процентное количество белка гемоглобина, связанного с глюкозой. Позволяет уточнить показатели сахара за последний квартал. В норме у беременных уровень гликированного гемоглобина составляет не более 6, 5%. В плане обследований проведение диагностики в динамике – каждые 6 недель.
Важно! Параллельно с вышеперечисленными методами диагностики врачом назначается определение количественных показателей плацентарного лактогена, прогестерона, эстриола, гормонов коры надпочечников, альфа-фетопротеина.
Лечение гестационного диабета в домашних условиях
Благополучное протекание беременности во многом зависит от Вас. Гестационный диабет, как и другой тип диабета, невозможно вылечить только с помощью медицинских препаратов. Ваш лечащий врач и диетолог дадут рекомендации, как изменить свой образ жизни, чтобы справиться с заболеванием. Владение всей информацией об этом заболевании — первый шаг к здоровой беременности. Если Вы знаете, как питание и физические упражнения влияют на уровень сахара в крови, Вы можете сами его контролировать, и, следовательно, предотвратите много проблем в будущем.
Лечение гестационного диабета в домашних условиях предполагает здоровое питание, регулярное занятие физическими упражнениями и постоянный контроль уровня сахара в крови.
Здоровый рацион питания
Здоровый рацион и режим питания поможет удерживать уровень сахара в крови в пределах нормы. Как только Вам поставили диагноз «гестационный диабет», следует немедленно проконсультироваться с диетологом, который разработает специальный план питания именно для Вас. Вам порекомендуют записывать все, что Вы едите, с целью контроля веса. Диетолог также научит, как подсчитывать и распределять употребляемые углеводы в течение дня.
[], []
Регулярные физические нагрузки
Постоянная умеренная активность в период беременности помогает организму лучше использовать инсулин, что способствует контролю уровня сахара в крови. Часто при гестационном диабете достаточно просто физических упражнений и употребления полезных продуктов. Постарайтесь умеренно быть активной, по крайней мере, 2.5 часа в неделю. Можно заниматься по 30 минут 5 дней в неделю или распределить нагрузку на несколько раз по 10 минут каждый день.
Если Вы до беременности вели пассивный образ жизни, поговорите с врачом по поводу того, как лучше начать заниматься спортом. Для беременных женщин, например, подойдет езда на велосипеде в положении лежа. Можно записаться в специальную спортивную группу для беременных или начать посещать бассейн.
Если активный и здоровый образ жизни способствуют нормализации уровня сахара в крови, нет необходимости во введении инсулина. Если врач все же рекомендует вводить инсулин, во время занятий физическими упражнениями следует всегда иметь под рукой сладкие продукты быстрого действия на случай проявления симптомов низкого уровня сахара в крови. В этом случае нужно прекратить занятие, проверить уровень сахара в крови и перекусить.
[], [], [], [], [], [], [], [], [], []
Проверка уровня сахара в крови
Неотъемлемой частью лечения гестационного диабета является контроль уровня сахара в крови. Каждый день нужно делать тест на сахар 4 раза (утром перед завтраком и по истечению часа после каждого приема пищи). Если Вы вводите инсулин, контролировать уровень сахара следует 6 раз в день (до и через час после еды). Частый контроль сахара в крови кажется иногда изнурительным занятием, но осознание того, что его уровень находится в пределах нормы, поможет успокоиться и отбросить все негативные мысли.
[], [], [], []
Другие важные моменты
Если здоровое питание и активный образ жизни не способствуют нормализации уровня сахара в крови, врач порекомендует вводить инсулин.
- Не пытайтесь сбросить вес во время беременности, если до этого Вы были крупной. Просто проконсультируйтесь с врачом, сколько можно Вам набрать килограмм в период беременности.
- Врач может порекомендовать следить за шевелением плода, чтобы узнать, не уменьшилось ли количество толчков. Как правило, плод начинает шевелиться на 18 недели и двигается несколько раз в день. Если Вам кажется, что давно не ощущали шевеления, полежите на левом боку 30 минут или дольше. Если шевеления не ощущаются, свяжитесь с врачом.
- Если Вы вводите инсулин, уровень инсулина может падать до критического предела. Хотя это и случается достаточно редко при гестационном диабете, беременная женщина должна помнить о симптомах низкого уровня сахара в крови и иметь всегда под рукой сладкие продукты быстрого действия.
Что следует принять во внимание?
В большинстве случаев уровень сахара в крови беременной женщины возвращается к норме на протяжении нескольких часов после рождения ребенка. Если у Вас уже диагностировали гестационный диабет, велик риск его повторения во время следующей беременности. Не исключается также возможность развития диабета типа 2 в старшем возрасте. Переход на здоровый образ жизни во время беременности (и последующее его соблюдение) — профилактика диабета и залог здоровья. Если Вы обеспокоены состоянием здоровья, своего или ребенка, проконсультируйтесь с врачом.
[], [], [], []









Здорово, что ты обратил внимание на эту тему! Гестационный сахарный диабет может быть опасен для ребенка при беременности, поэтому важно следить за своим здоровьем. Он может привести к высокому уровню сахара у малыша, что повлияет на его развитие. Но не волнуйся, есть много способов контролировать эту проблему и обеспечить здоровье и благополучие как тебе, так и твоему малышу. Будь внимательной к симптомам и обязательно проконсультируйся с врачом, он поможет тебе разработать план лечения и даст рекомендации. Так что ты не одна, и уверен, что ты справишься с этим вызовом!