Пиелонефрит при беременности последствия для ребенка
Содержание:
Диагностика пиелонефрита у женщин
Диагностика острого и хронического пиелонефрита основывается на лабораторных и инструментальных методах.
Лабораторные методы диагностики
Анализ мочи с бакпосевом на чувствительность выявленной микрофлоры к антибиотикам – основной и самый важный метод диагностики пиелонефрита. Основные цели исследования – выявить наличие в моче посторонних примесей (бактерий, лейкоцитов, эритроцитов, слизи, гноя, белка), определить тип возбудителя заболевания и его чувствительность к антибактериальным средствам. Для этого собирается средняя порция утренней мочи.
ВАЖНО! Перед сбором мочи на анализ необходимо тщательно подмыться. В идеале забор мочи на анализ должен проводиться с помощью катетера
В противном случае образцы будет загрязнены микрофлорой с кожи и из влагалища. Ценность такого исследования нулевая. Моча на анализ собирается ТОЛЬКО в специальный стерильный контейнер.
Посев мочи позволяет определить тип возбудителя и его чувствительность к антибиотикам. Для этого образец переносят в стерильную питательную среду, на которой будет расти колония патогенных бактерий. Спустя несколько дней ставят тест на чувствительность, позволяющий определить, какой антибактериальный препарат будет иметь максимальную эффективность.
Лабораторная диагностика пиелонефрита
ВАЖНО! Определение чувствительности возбудителя к антибиотикам позволяет проводить лечение наиболее рационально и эффективно. Отказ от этого метода диагностики может привести к осложнениям и хронизации инфекции
Забор мочи на микробиологический анализ проводится ДО начала применения антибиотиков.
Инструментальные методы диагностики пиелонефрита
Для инструментальной диагностики пиелонефрита применяют практически все доступные методы – УЗИ, МРТ, МСКТ, экскреторную урографию и др.
Инструментальное исследование почек любым указанным выше методом позволяет выявить острый воспалительный процесс. При этом оценивается состояние органа, определяются его размеры, выявляется наличие очагов воспаления, кист, абсцессов, расширения чашечно-лоханочной системы, оценивается состояние окружающих почку тканей.
Осложнения пиелонефрита
При неправильной диагностике и лечении, при позднем обращении за медицинской помощью, при наличии у больного иммунодефицита, во время беременности значительно возрастает риск развития осложнений острого пиелонефрита.
Осложнения острого пиелонефрита:
· Абсцесс почки, абсцесс паранефральной клетчатки;
· Сепсис или заражение крови;
· Тотальное поражение почки (эмфизематозный пиелонефрит) агрессивной микрофлорой;
· Острая почечная недостаточность;
· Бактериальный септический шок.
Все осложнения пиелонефрита требуют экстренной госпитализации.
Гестационный пиелонефрит при беременности
Беременность приводит к физиологическим и анатомическим изменениям в женской мочеполовой системе. Увеличивающаяся матка сдавливает мочевой пузырь, оказывает давление на мочеточники, что приводит к нарушению оттока мочи. Изменяются физико-химические свойства мочи. В ней появляется незначительное количество глюкозы и аминокислот. Такая среда более благоприятна для бактерий. В результате моча теряет свойство поддерживать стерильность мочевыводящих путей.
Беременность сопровождается снижением общей сопротивляемости организма к инфекциям из-за физиологической иммуносупрессии. В результате любой патогенный микроорганизм имеет больше шансов вызвать заболевание, избежав “санкций” иммунной системы.
Растущая матка приводит к увеличению окружности талии, что затрудняет проведение мероприятий по соблюдению надлежащей гигиены. Создаются условия для проникновения инфекции в мочеиспускательный канал и мочевой пузырь.
Высокий уровень прогестерона способствует снижению тонуса мочеточников и приводит к их расширению, что увеличивает риск возникновения везико-уретерального рефлюкса (пузырно-мочеточниковый рефлюкс — обратный заброс мочи из мочевого пузыря в мочеточники и почки). Происходит расширение чашечно-лоханочной системы, нарушается пассаж мочи из почек в мочевой пузырь. Пузырно-мочеточниковый рефлюкс создает условия для возникновения восходящей инфекции мочевыводящих путей.
Строение мочевыделительной системы в период беременности
Совокупность этих факторов увеличивает риск возникновения пиелонефрита во время беременности. По этой причине острый пиелонефрит при беременности также называют гестационным. (от лат. gestatio – вынашивать, носить на себе).
Диагностика и дифференциальная диагностика
Поставить правильный диагноз сможет лишь грамотный специалист после прохождения беременной ряда обследований. Для выявления хронического пиелонефрита, исключения других патологий мочевыделительной системы, а также заболеваний других органов будущим мамам назначают:
- Общий анализ крови. Важными показателями будут:
- уровень гемоглобина — при хроническом пиелонефрите он будет понижен (норма для женщин составляет 120–140 г/л);
- число эритроцитов — нормальным считается показатель 4,5–5 млн в 1 мм3 крови, при пиелонефрите он снижен;
- скорость оседания эритроцитов (СОЭ) — нормальными для женщин считаются значения в диапазоне от 5 до 15 мм/ч, при воспалительном процессе они будут завышены;
- количество лейкоцитов с приведением лейкоцитарной формулы — увеличение количества лейкоцитов всегда указывает на наличие воспалительного процесса в организме, сдвиг лейкоцитарной формулы в сторону помогает косвенно судить о специфике патологии: при хроническом заболевании сдвиг влево будет незначительным в отличие от обострения недуга.
- Биохимический анализ крови. При подозрении на воспаление почек определяют:
- общий белок — в норме этот показатель колеблется в диапазоне от 60 до 85 г/л, при нарушении работы почек он падает;
- С-реактивный белок — при отсутствии какой-либо патологии его значения равны 0,07—8,2 мг/л, при наличии воспалительного процесса этот показатель возрастает в разы;
- белковые фракции — при пиелонефрите наблюдается снижение числа альбуминов и возрастает количество глобулинов;
- уровень мочевины и креатинина — нормальным показателем уровня мочевины в крови считается 2,5–8,3 ммоль/л, а креатинина — 62—115 мкмоль/л, при поражении почек значения увеличиваются;
- остаточный азот — нормальным считается показатель от 7,1 до 12,4 ммоль/л, при пиелонефрите он повышается;
- сиаловые кислоты — значение, которое указывает на состояние здоровья, равняется 700–900 мг/л, при нарушении функционирования почек оно увеличивается в два и более раза.
- Общий анализ мочи. В норме моча имеет соломенно-жёлтый или насыщенный жёлтый цвет, она прозрачная, её плотность равна 1010–1025 г/л, рН колеблется в пределах от 5 до 6 единиц, белок и сахар отсутствуют. При нарушении работы почек полученные значения отклоняются. О хроническом пиелонефрите могут свидетельствовать потемнение и помутнение мочи, снижение её плотности, увеличение рН, появление белка.
- Исследование мочи по Нечипоренко. Этот анализ заключается в исследовании средней порции утренней мочи. Он помогает дифференцировать пиелонефрит от гломерулонефрита путём определения числа в одном милилитре выделений эритроцитов, лейкоцитов и цилиндров. При хроническом воспалении почек преобладающими будут лейкоциты.
- Анализ мочи по Зимницкому. Эта проба исследует всю мочу, выделенную беременной в течение суток. При этом важны количество, плотность и другие показатели. При пиелонефрите её количество не превышает одного литра в сутки, а плотность — ниже нормальных значений.
- Бактериологический посев мочи. При этом исследовании выявляются возбудители воспалительного процесса.
- Ультразвуковое исследование почек. При хроническом пиелонефрите врач ультразвуковой диагностики обнаружит выраженную асимметрию размеров почек, деформацию чашечек и лоханок, диффузную неоднородность паренхиматозной ткани.
Анализы крови и мочи помогут выявить воспалительный процесс, протекающий в почках
Что представляет собой заболевание
Воспаление почек во время беременности медики называют гестационным пиелонефритом. Инфекция поражает ткань (паренхиму), чашки, лоханки, канальцы, а затем остальные структуры органа. Воспаление почек во время вынашивания ребёнка развивается довольно часто. Это обусловлено слабостью приспособительных механизмов к изменениям иммунного и гормонального фона, которые происходят в женском организме. Как правило, обострения или манифестация болезни случаются на 22–28 неделе — во втором триместре.
Нарушение нормальной уродинамики (оттока мочи) — фактор, способствующий развитию патологии, так как застой мочи в почечных лоханках провоцирует активное размножение патогенных микроорганизмов. У женщин, вынашивающих малыша, особенно если беременность первая, этот процесс происходит в силу того, что увеличивающаяся матка сдавливает близлежащие органы, в том числе и мочеточники. У первобеременных передняя брюшная стенка более упругая и создаёт сопротивление растущей матке, в результате нарушается отток мочи и развивается стойкое расширение почечных лоханок.
Пиелонефрит — тяжёлое заболевание, грозящее серьёзными осложнениями
Возникновение болезни во время вынашивания ребёнка может вызвать нарушение гестационного процесса, родов и послеродового периода. Так, на фоне воспаления почек беременность очень часто осложняется поздним токсикозом — гестозом, увеличивается вероятность преждевременного родоразрешения, развивается хроническая недостаточность плаценты, возможны осложнения у плода — гипотрофия (низкий вес и недостаточное развитие) или гипоксия (кислородное голодание).
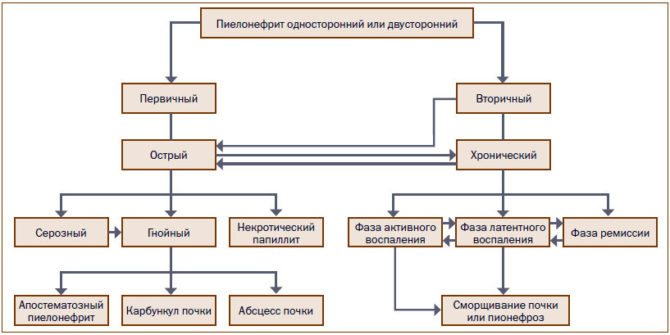
Виды патологии
Болезнь может возникать впервые, остро, при этом ей не предшествуют заболевания выводящих путей или аномалии их развития. В этом случае говорят о первичном гестационном пиелонефрите. Патология может быть вторичной, то есть возникать на фоне нарушения работы почек и структурных изменений выводящих путей, например, из-за мочекаменной болезни, стриктуры (сужения, сдавления) мочеточников, аномалий почек — удвоения, опущения и т. д.
Если воспалительный процесс присутствовал ещё до зачатия, и во время гестации возникло обострение, то говорят о хронической форме пиелонефрита. Она может протекать латентно (скрыто, без клинической симптоматики) или иметь рецидивирующий характер, то есть с обострениями и ремиссиями.
Заболевание также может сопровождаться сбоями в работе почек (почечная недостаточность), в некоторых случаях функции органа сохраняются. Пиелонефрит может иметь обструктивный характер, то есть сопровождаться нарушением проходимости мочевых путей, или протекать без обструкции.
Пиелонефрит у беременных может быть гестационным или хроническим, первичным или вторичным
Что представляет собой болезнь
Во время беременности гестационное воспаление почек развивается часто. Связано это с гормональным сбоем в женском организме в этот период. После зачатия гормональный фон начинает активно повышаться, влияя на многие системы органов: тонус стенок мочеточника, почек и их составляющих резко снижается, ухудшается кровоток.
Постоянно увеличивающаяся матка и растущий в ней ребенок сдавливают пути оттока мочи, что вызывает ее накопление. При попадании микроба в такую благоприятную среду начинается воспалительный процесс. Если беременная до зачатия страдала от «женских» проблем, в период вынашивания малыша практически всегда развивается патология. К причинам, способствующим развитию гестационного пиелонефрита, относят и большие размеры плода, многоводие, бактериурию, многоплодную беременность, а также наличие у женщины сахарного диабета, воспалительных болезней гинекологического плана. Спровоцировать заболевание способно и отсутствие одной почки, частые переохлаждения.
Проявления болезни при вынашивании ребенка
Первичные симптомы пиелонефрита такого вида – резкое ухудшение самочувствия, повышение температуры тела до высоких показателей. Опорожнение затруднено и болезненно, урина приобретает темный оттенок. Появляется острая боль с пораженной стороны, развивается гипертония. Далее становятся ярко выраженными признаки отравления организма: тошнота, усталость, головная боль, озноб. Иногда возникает и рвота.
Известны случаи латентного течения болезни. Это опасно, ведь зачастую не удается своевременно диагностировать воспаление и провести необходимую терапию. Заболевание можно спутать с другими патологиями из-за схожих проявлений.
В период беременности в качестве диагностических методов разрешены только ультразвук и лабораторные анализы. Рентген и эндоскопия противопоказаны. Посредством УЗИ распознают гестационный пиелонефрит у беременных по увеличению размеров почки, лоханки. Отмечается наличие белка, бактерий, увеличение количества лейкоцитов в урине. В крови обнаруживают повышение СОЭ, лейкоцитов. Для дальнейшей диагностики проводят дополнительные лабораторные исследования.
Чем опасно воспаление почек
Во время беременности любой выявленный процесс воспаления в системе мочевыделения необходимо лечить, ведь иначе он перерастет в пиелонефрит, лечить который уже сложнее и сопряжен с возникновением осложнений.
При ненадлежащей терапии развивается гнойный гестационный пиелонефрит. Его последствием становится развитие сепсиса и смерть больной. Признаком является наличие крови, гноя, слизи в урине. Температура может снизиться и самостоятельно, без применения препаратов. Связано это с усилением потоотделения. Патология, поразив один орган, способна перейти на другой.
Опасными являются и осложнения, развивающиеся вследствие воспаления:
- гипертония;
- формирование тромбов;
- повышенная вязкость крови;
- проблемы с сердечной мышцей;
- отеки нижних конечностей, судороги;
- повреждение ЖКТ и печени;
- отказ почек;
- отравление организма, поражение иммунной системы;
- поздний гестоз.
Чем опасна патология для будущего малыша
Гестационный пиелонефрит оказывает сильнейшее влияние на плод. Развитие крохи может страдать из-за плохого поступления кислорода, питательных веществ в результате нарушения кровообращения. Вполне возможно, что малыш родится недоношенным, с проблемами нервной системы и головного мозга, дыхательных путей. Скорее всего, его ожидает длительное течение желтухи.
Младенец может заразиться как внутриутробно, так и в родовой период. Существует угроза гибели плода до или при рождении. Поэтому при диагностировании патологии во время гестации необходим контроль и состояния плода. Для этого назначают ультразвук и КТГ. Еще опаснее развитие гнойного или хронического гестационного пиелонефрита.
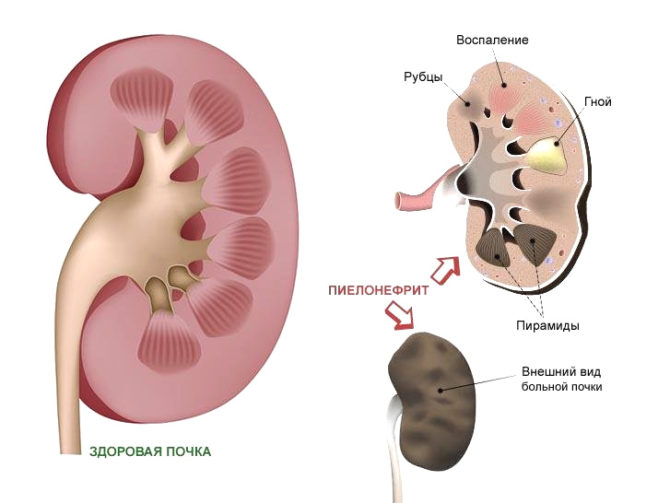
Что такое пиелонефрит
Для понимания того, что такое пиелонефрит и как развивается это заболевание, необходимо знать анатомию и физиологию мочевыделительной системы.
Основная функция почек – удаление из организма токсичных продуктов обмена веществ – мочевины, креатинина, мочевой кислоты, излишков солей кальция и натрия. Для этого здоровые почки фильтруют до 2000 литров крови за сутки, на протяжении десятилетий, без технического обслуживания и ремонта.
Почечная ткань состоит из тысяч километров извитых канальцев, по которым циркулирует первичная моча. По составу она мало отличается от плазмы крови, однако по мере приближения к концу канальцев из нее удаляются все вещества, необходимые организму (белки, аминокислоты, глюкоза). Вторичная моча, содержащая только токсины и соли, поступает через микротрубочки в полость почечных чашечек, которые в свою очередь впадают в почечную лоханку (чашечно-лоханочная система – ЧЛС). От почечной лоханки отходит мочеточник, который отводит мочу в мочевой пузырь. Из мочевого пузыря моча отводится наружу по мочеиспускательному каналу. Сокращения стенки мочеточников, состоящей из гладких мышц, способствуют нисходящему току мочи.
Строение мочевыделительной системы
В норме моча и мочевыделительная система стерильны. Инфекция может попасть в почку восходящим путем (чаще), через мочеиспускательный канал, мочевой пузырь и мочеточники, или с током крови (реже), из очагов хронической инфекции (кариозные зубы, тонзиллит и т.д.). Размножаясь, бактерии вызывают инфекционное воспаление чашечно-лоханочной системы (пиелит) и почечной ткани (пиелонефрит). Особо агрессивные виды микробов могут вызывать образование очагов гнойного воспаления, приводят к некрозу участков почки. Различают острый и хронический пиелонефрит.
Escherichia coli | 82 % |
Klebsiella pneumoniae | 2.7 % |
Staphylococcus saprophyticus | < 3 % |
Candida species | Редко |
Enterococcus species | Редко |
Enterobacteriaceae | Редко |
Pseudomonas aeruginosa | Редко |
Ureaplasma species | Редко |
Микроорганизмы, чаще всего вызывающие пиелонефрит
Как видно из Таблицы, чаще всего пиелонефрит вызывает Escherichia coli или кишечная палочка. E. coli – нормальный обитатель толстого кишечника. Но в других органах человеческого организма кишечная палочка проявляет свои патогенные свойства. Особенно часто она становится причиной воспалительных заболевания мочеполовой системы у мужчин и женщин.
Заболеваемость
· Мочеиспускательный канал у женщин короче и шире, что облегчает проникновение патогенной флоры из влагалища и прямой кишки;
· Влагалище и прямая кишка открываются близко к наружному отверстию мочеиспускательного канала, из-за чего нижняя треть уретры постоянно обсеменяется бактериями;
· Женщины чаще склонны откладывать визит в туалет, что вызывает застой мочи, провоцирующий инфекцию;
· Особенности физиологии и анатомии женского организма затрудняют поддержание надлежащей гигиены. Кроме того, во время полового акта создаются условия для прямого проникновения инфекции в мочевыводящие пути.
Факторы риска
Следующие факторы увеличивают риск возникновения пиелонефрита у женщин:
· Возраст от 15 до 35 лет;
· Беременность;
· Активная половая жизнь;
· Частая смена половых партнеров;
· Использование спермицидных средств для контрацепции;
· Общий дефицит иммунитета;
· Врожденные пороки развития урогенитального тракта, МКБ.
Острый пиелонефрит у женщин
Строение почки
Острый пиелонефрит диагностируется у 2% женщин детородного возраста. Воспалительный процесс выраженный, сопровождается некрозом тканей, кровотечением, обильным отделением гноя, сгустки которого обнаруживаются в моче. Происходит разрушение канальцев в тканях почки, фильтрующих мочу. При правильном и своевременном лечении прогноз хороший. Участки ткани, пострадавшие от воспалительного процесса, замещаются рубцами, в результате чего незначительно страдает функция почки и возникает деформации ЧЛС.
Хронический пиелонефрит у женщин
Хронический пиелонефрит – коварное заболевание. Череда обострений, сопровождающихся воспалением ЧЛС и ткани почек, приводит к образованию многочисленных рубцов. Выраженная деформации ЧЛС приводит к нарушению оттока мочи. Нормальная ткань почки замещается грубой соединительной тканью. С годами, незаметно для больного, функция почек снижается, что в итоге приводит к хронической почечной недостаточности. Почки уменьшены в размерах, сморщены, содержат кисты с гноем, рубцы и небольшие островки нормальной ткани. Хроническая почечная недостаточность приводит к отравлению организма собственными продуктами обмена. Альтернатива – гемодиализ или пересадка почки, в противном случае быстро наступает летальный исход.
Прогнозы и отдалённые последствия
Опасность пиелонефрита состоит не только в неприятных ощущениях, которые он вызывает, но и в отдалённых последствиях. Они могут негативно сказаться как на здоровье матери, так и на ещё не рождённом малыше. Именно поэтому ведущие акушеры-гинекологи страны советуют избавиться от болезни до планирования беременности. Желательно пройти курс профилактических мероприятий и полностью изменить свой образ жизни за полгода перед зачатием ребёнка. Так можно избежать неожиданного рецидива болезни и полностью обезопасить себя и своего малыша от действия патогенных микроорганизмов, которые могут с током крови попасть в организм плода.
Последствия для женщин
Пиелонефрит — заболевание, которое может вызывать почечную недостаточность у совершенно здорового человека. Организм беременной женщины является довольно уязвимой мишенью для различного рода инфекций. При появлении первых признаков пиелонефрита стоит обратиться в стационар, потому что при необходимости хирургического вмешательства нужно будет пройти множество обследований, а также выбрать методику оперативного разрешения проблемы.
Формирование гнойных очагов часто встречается при пиелонефрите
Основные осложнения пиелонефрита у беременных женщин:
- мелкие гнойничковые образования в ткани почек;
- карбункулы и околопочечная флегмона;
- гнойное расплавление клетчатки органов малого таза;
- гестозы и токсикозы;
- гипертонический криз;
- отёчный синдром;
- инфекционно-токсический шок;
- септическая интоксикация организма;
- острая недостаточность почечного аппарата;
- невынашивание беременности;
- преждевременные роды.
Угроза для малыша
Ребёнок находится в материнском организме в течение всего периода внутриутробного развития. Соответственно, всё, что происходит с женщиной, так или иначе сказывается на её малыше. Последствия перенесённого заболевания очень опасны: происходит недоразвитие систем и органов, ребёнок не набирает вес, а при рождении не может дышать самостоятельно. Чаще всего поражаются сердечно-сосудистая и бронхолёгочная системы, головной мозг. Таких детей необходимо длительное время держать в отделении реанимации новорождённых.
В реанимации можно стабилизировать состояние ребёнка
Основные последствия пиелонефрита во время беременности для плода:
- гипоксия: недостаток кислорода негативно влияет на формирование нервной системы;
- задержка роста: из-за недостаточного питания тканей ребёнок растёт гораздо медленнее установленной нормы;
- желтушность кожных покровов: жёлто-оранжевый цвет кожи и слизистых свидетельствует о нарушениях в системе кроветворения;
- инфицирование околоплодных вод: приводит к заражению ребёнка патогенными микроорганизмами;
- преждевременные роды с длительным безводным периодом: отошедшие воды больше не создают благоприятную среду для ребёнка;
- внутриутробная гибель плода.
Желтуха новорождённых — частое последствие пиелонефрита
Ведение беременности и роды при пиелонефрите
Диагноз пиелонефрита во время беременности не является приговором. При правильном и своевременном приёме лекарственных средств возможно выздоровление или выход в стадию ремиссии через несколько недель. Физиотерапия также способствует улучшению работы мочеполовой системы. Будущая мама должна регулярно сдавать следующие анализы в поликлинике:
- общие анализы крови и мочи;
- бактериоскопический посев кала;
- биохимический анализ мочи;
- бактериоскопический посев мочи.
При неосложнённом течении беременности с пиелонефритом лёгкой степени женщины могут родить самостоятельно и доносить плод до нужного срока. Если же состояние будущей мамы стремительно ухудшается, можно вызвать преждевременные роды на допустимых сроках с помощью стимуляции матки уколами окситоцина. Кесарево сечение при пиелонефрите проводится только в экстренных случаях острой почечной недостаточности, так как высок риск внутриутробного инфицирования плода при полостной операции.
Операция кесарева сечения при пиелонефрите практически не используется







Если у вас есть признаки пиелонефрита во время беременности, вам обязательно нужно обратиться к врачу. Пиелонефрит может быть серьезным заболеванием, которое может негативно сказаться на вашем здоровье и здоровье вашего ребенка. Врач сможет провести необходимые обследования и назначить безопасное лечение, чтобы предотвратить осложнения и сохранить вас и вашего малыша в безопасности. Не откладывайте поход к врачу — ваше здоровье и здоровье ребенка стоят того.