Кифоз шейного отдела позвоночника
Содержание:
1 Что такое кифоз поясничного отдела: описание болезни
Патологический кифоз поясничного отдела позвоночника является весьма распространенным заболеванием, и статистически наблюдается у 8% населения Земли. Особенно стоит подчеркнуть патологию такого состояния, ведь существует и физиологический (нормальный) кифоз, формирующийся у грудничков.
Находится он в грудном и крестцовом сегментах позвоночника. А вот в поясничной и шейной области имеется лордоз – противоположный кифозу изгиб позвоночника. В норме все должно быть так: это эволюционные механизмы стабилизации и амортизации позвоночного столба.
При определенных болезнях и патологических состояния на месте поясничного лордоза формируется кифоз. Если на ранних стадиях такая патология практически незаметна и никак не влияет на больного, то в запущенных случаях она сильно деформирует спину и может даже привести к инвалидности.
Нормальный и пораженный патологическим кифозом позвоночник
На первых стадиях заболевание в 95-99% случаев лечится консервативно (ЛФК, медикаменты). На последних нередко требуется оперативное вмешательство (не всегда приводит к хорошим результатам).
1.1 Причины развития поясничного кифоза
Существует две формы заболевания: врожденная и приобретенная. Этиология (причина) врожденной формы до конца не понятна. Известно, что ведущую роль во врожденном кифозе поясницы играет или наследственность, или дефекты определенных генов. Однако неизвестно, из-за чего возникают дефекты в генах.
С приобретенными причинами все проще, имеются данные о точных причинах такого заболевания:
- Тяжелые травмы позвоночного столба в поясничном сегменте (например, в результате дорожно-транспортного происшествия).
- Запущенный процесс иных заболеваний позвоночного столба, приводящий к выраженным деформациям поясницы (например, сколиоз, анкилозирующий спондилоартрит или болезнь Бехтерева).
- Тяжелые формы межпозвоночной грыжи, различные функциональные нарушения мышечного корсета спины (включая его атрофию).
- Неадекватная и чрезмерная нагрузка на поясничный отдел (на постоянной основе). Как предрасполагающие факторы – малоподвижность, гиподинамия, детренированность и ожирение.
1.2 Чем это опасно?
Опасность кифоза поясничного отдела позвоночника не только в потенциально возможных тяжелых деформациях спины. Заболевание может нарушать работу в том числе и внутренних органов брюшины и малого таза.
Например, возможна компрессия (сдавливание) почек, мочевого пузыря, крупных сосудов (включая даже аорту), кишечника. Это может привести в первую очередь к нарушениям мочеиспускания и дефекации (недержание кала или мочи, особенно у пациентов пожилого возраста).
Тяжелый кифоз поясничного отдела
При ущемлении почек возможно их опущение, хронические боли, в редких случаях – частые воспаления (нефриты). Если говорить об осложнениях относительно опорно-двигательной системы, то кифоз поясницы может привести к серьезным нарушениям трудоспособности больного.
Возможные деформации спины и частичная иммобилизация позвоночника потенциально опасны инвалидизацией больного. Если же на фоне деформации происходит компрессия спинномозговых нервных узлов или сосудов, то возможно развитие неврологических осложнений.
Это может быть хроническая сильная боль, парестезии в конечностях, частичный паралич ног, нарушения моторных функций, атрофия мышечного корсета.
1.4 У кого часто развивается поясничный кифоз?
В большинстве случаев заболевание обнаруживается еще у детей (обычно у грудничков) при плановом обследовании позвоночника. То есть подавляющее большинство случаев связанно с врожденными (наследственными) причинами.
Очень редко наследственная форма кифоза поясницы обнаруживается только во взрослом возрасте. Если ее и пропускают у детей до 3 лет, то обычно она все равно обнаруживается у школьников во время диспансеризации.
Во взрослом возрасте болезнь манифестирует обычно по приобретенным причинам. Ей чаще всего подвержены либо малоподвижные люди (например, прикованные к постели, страдающие кахексией), либо наоборот подверженные чрезмерным нагрузкам. Патология нередко наблюдается у спортсменов, грузчиков, строителей.
Врожденные дефекты мышц (например, дисплазия) – еще один предрасполагающий фактор, поэтому у людей с такими проблемами патологический кифоз наблюдается достаточно часто.
Коррекция кифоза поясницы с помощью корсета
Распространено мнение, будто болезнь может развиться из-за длительного сидения за компьютером. Оно не подтверждено научно: определенные деформации спины могут быть от частого сидения, но не настолько серьезные. Должен иметься врожденный предрасполагающий фактор.
Причины кифоза
Возникновение кифоза может быть обусловлено несколькими основными причинами. В первую очередь, это врожденные отклонения. Как правило, им присуща очевидная выраженность.
Кроме того, в данной ситуации наблюдаются нарушения в работе мочеполовой системы. Кифоз, возникший при рождении, нуждается в незамедлительных лечебных мероприятиях под руководством доктора-остеопата.
В определенных случаях необходимым шагом выступает вмешательство хирурга, в силу того, что некоторым пациентам грозит столкнуться с серьезными последствиями врожденного кифоза, такими как полный паралич нижней части туловища.
Также нередко кифоз провоцирует гипотонус спинных мышц. Так, если у младенца наблюдается заболевание, связанное с недостаточностью тонуса мышц спины, то впоследствии оно может перерасти в кифоз.
Это происходит в силу того, что мышечный корсет не справляется с нагрузкой по поддержанию позвоночника в правильном положении, из-за чего он довольно динамично искривляется.
Постуральный кифоз – заболевание, которое, как правило, получает свое развитие в подростковом периоде из-за неправильного положения тела.
Такой вид позвоночного искривления зачастую характеризуется податливостью к лечебным процедурам в силу отсутствия деформаций хрящевой и костной тканей.
Неправильный рацион также может способствовать разного рода нарушениям позвоночника ввиду отсутствия в нем необходимых веществ для нормального функционирования организма.
Дефицит кальция и ряда соответствующих минералов со временем может привести к кифозу.
Часто кифозу предшествует оперативное вмешательство или полученные травмы. Повреждения в области плечевого пояса или грудного отдела позвоночника, а также пренебрежение врачебными рекомендациями в период после перенесенной операции, могут вызвать прогрессирующую деформацию позвоночного столба.
В таком случае происходит компрессия нервных корешков грудной части позвоночника, влекущая за собой, помимо динамичного развития болезни, острый болевой синдром.
Заболевание генетического происхождения – болезнь Шейермана-Мау ведет к истончению и деформации позвонков грудного отдела позвоночника.
Негативные изменения, протекающие в структуре межпозвоночных дисков на протяжении длительного периода, могут оказывать ослабевающее воздействие на мышечный корсет, который в результате не может должным образом поддерживать позвоночный столб, что приводит к кифозу.
Таким образом, дегенеративно-дистрофические заболевания также входят в перечень предпосылок такого недуга, как кифоз.
Опираясь на природу возникновения кифоза, подбирается необходимый комплекс лечебных мероприятий, которые обладают собственной спецификой и интенсивностью. Помимо этого, происхождение кифоза ставит в зависимость результативность лечения.
Причины и механизмы развития
Лордоз и кифоз присутствуют у всех людей. Лишь при помощи таких изгибов человек может передвигаться, сохранять равновесие. Когда осанка будет нарушена продолжительный период времени, когда отмечается травматизм позвоночного столба либо возникновение болезней опорно-двигательной системы, изгибы изменяются, могут появиться патологические изгибы.
Позвоночник имеет физиологические изгибы: шейный лордоз, кифоз грудного отдела, лордоз поясницы и крестцовый кифоз. В процессе усиления изгиба в области груди имеет место кифоз. Вследствие выпирания данной части позвоночного столба у больного образуется круглая спина, плечи ссутулятся вперед и вниз, грудь во время выдоха будет сужаться, живот выпячиваться. Ввиду подобных расстройств подвижность грудной клетки снизится, а это ведет к нарушенному дыханию и сбоям в работе сердца. В некоторых случаях патология компенсируется лордозом, становящимся устойчивым.
Физиологический кифоз является изгибом позвоночного столба, выраженный в области груди. Но есть другой физиологический изгиб, который направлен вогнутой частью вперед – к крестцу. Два кифоза будут компенсированы 2 лордозами. Физиологический кифоз и сдерживающий его лордоз требуются в целях надлежащей амортизации.
Провоцирующими факторами болезни бывают внешние негативные обстоятельства и расстройства врожденного характера. Последние достаточно выражены и без труда выявляются врачом. Недостаток умеренного физического напряжения, пассивный образ жизни во время активного развития и формирования осанки — самые популярные факторы разнообразных позвоночных деформаций.
Преимущественно сложности возникают в возрасте 8-11 и 15-17 лет. Обнаружить их на данном этапе труднее, однако достичь этого помогут постоянные наблюдения у остеопата, который своевременно установит присутствие патологического процесса, а также подберет действенную терапию и меры профилактики, предотвращающие рецидивирование заболевания в будущем.
Кифоз позвоночника проявляется из-за следующих факторов:
- Врожденные изменения. В основном крайне выражены и сопряжены с нарушением работы мочеполовых органов. Врожденная форма заболевания нуждается в немедленной терапии у остеопата, а вероятно даже в оперативном вмешательстве, поскольку провоцирует опасные осложнения, включая полный паралич ног.
- Гипотонус спинных мышц. Зачастую кифоз формируется в качестве последствия ненадлежащего мышечного тонуса спины у детей в младенчестве. Мышцы не могут справиться с удержанием позвоночного столба в надлежащем положении. Наименьшие изменения быстро прогрессируют.
- Неправильное положение. Постуральный кифоз в основном формируется у подростков ввиду неправильного положения (сидячего либо вертикального). Данная разновидность расстройства во многих ситуациях не сопряжена с изменениями в костной ткани и хрящах, эффективно лечится.
- Несбалансированный рацион питания. Недостаток кальция и прочих минералов в меню ведет к ненадлежащему формированию костей, что становится провоцирующим фактором расстройств.
- Травматизм и оперативное вмешательство. Физические травмы (в основном грудной части и плечей), ненадлежащее следование предписаниям в постоперационный период (после операции на позвоночном столбе) зачастую становятся причинами прогрессирующего искривления. В это время сдавливаются нервные окончания в груди, что провоцирует последующее прогрессирование патологического процесса, а также болезненный дискомфорт.
- Заболевание Шейермана-Мау (юношеский кифоз). Это патология генетического характера, которая ведет к истончению и изменению формы позвонков в груди.
- Дегенеративно-дистрофические болезни. Разнообразные расстройства, которые ведут к дегенеративным процессам в костях и хрящах вследствие продолжительного воздействия, станут провоцирующими факторами неблагоприятных изменений в строении межпозвонковых дисков. Кроме того, будет ослаблен мышечный каркас, который поддерживает позвоночный столб.
Стадии грудного кифоза
Определяют три стадии кифоза по углу изгиба позвоночника:
- 1 стадия. Характеризуется углом искривления до 30°. Симптомов почти не наблюдается, отсутствует боль в спине, поэтому очень сложно диагностировать болезнь на начальных стадиях её развития.
- 2 стадия. Угол деформации варьируется от 31−60. Наблюдается боль в спине, особенно к вечеру, заметно округление спины, продолжительное нахождение на одном месте приносит дискомфорт, а иногда и боль.
- 3 стадия. Деформация достигает 61−90°. Сильно заметно округление спины. Постоянно ощущается ноющая боль и покалывание в спине. В ночное время суток немеют конечности. Наблюдается затруднение сердцебиения и нарушение сердечного ритма при этой стадии кифоза позвоночника. Лечение может быть хирургическим.
- 4 стадия. Угол наклона позвоночника составляет более 90 градусов. Зачастую такие тяжёлые деформации неизлечимы, но иногда возможно хирургическое вмешательство.
Последствия нелечения гиперкифозов или других нарушений осанки
Коррекция осанки должна производиться как можно раньше. Это необходимо для исключения развития патологических изменений, затрагивающих внутренних органы грудной клетки и не только.
Если гиперкифоз I степени оставить без надлежащего лечения, он неизбежно будет прогрессировать и приведёт к следующим последствиям:
- ущемление нервных корешков в позвоночных отверстиях;
- клиновидная деформация тел позвонков;
- перерастяжка связок и сухожилий в грудном отделе спины и их укорачивание в плечевом суставе и в верхнем отделе груди;
- изменение естественных изгибов в шее и пояснице;
- изменение угла расстановки тазобедренных суставов;
- плоскостопие;
- асептический некроз костной ткани позвонков;
- потеря чувствительности кожных покровов в области рук и плечевого пояса;
- нарушение работы сердечно-сосудистой и лёгочной системы;
- сложность с мочеиспусканием и дефекацией;
- у женщин – опущение матки;
- у мужчин – острые боли во время мочеиспускания;
- деформирующий остеоартроз тазобедренных и коленных суставов.
И в заключение хотим добавить, что в случае нелечения юношеского гиперкифоза до 25 лет, сутулая спина может остаться на всю жизнь, и ее неизбежно придётся исправлять с помощью хирургической коррекции. Поэтому родителям быстрорастущих подростков надо быть крайне внимательными. Эту патологию легче предотвратить, чем вылечить.
Что важно знать?
Лечение болезни – долгий процесс, который может занять ни одну неделю. В большинстве случаев врачи используют консервативные методы:
- прием медикаментозных препаратов;
- хирургическое вмешательство;
- иногда приходится носить специальные корсеты.
Хороший оздоровительный эффект оказали способы лечения заболевания такие, как:
- иглоукалывание;
- рефлексотерапия;
- мануальная терапия;
- прочие.
Для профилактики необходима постоянная физическая активность; физкультура; здоровый образа жизни. Еще в профилактических целях нужно всегда следить за правильным положением позвоночника в повседневной жизни.
Пациент, которые болеет недугом в обязательном порядке должен помнить, что нужно обратиться при первых же симптомах к врачу. Какой бы это ни был – локальный или прогрессирующий недуг, его нужно вылечить. Конечно, не стоит бояться в таких случаях, потому что только своевременное обращение к специалисту поможет скорее выздороветь.
Статья проверена редакцией
Профилактические меры
Как известно, предупредить заболевание намного проще, чем лечить, особенно если речь идет о запущенных стадиях болезни.
Профилактика кифотического искривления заключается в следующем:
- Приучите себя и детей держать правильную осанку.
- Спите на ортопедическом матрасе или умеренно твердой ровной поверхности.
- Ежедневно выполняйте простую зарядку для спины и других мышечных групп.
- Если на работе вы вынуждены практически целый день сидеть, то купите себе кресло с ортопедической спинкой.
- Следите, чтобы высота стола и стула соответствовала росту (вашему или ребенка).
- Заставляйте себя 1 раз в час вставать и выполнять простые упражнения.
- Контролируйте вес, питайтесь правильно.
- Вовремя лечите заболевания, которые могут поразить позвоночник.
Кроме того, рекомендуется периодически обследовать позвоночник, чтобы выявить дегенеративно-дистрофические изменения на ранней стадии, особенно это касается пациентов с наследственной предрасположенность к кифозу.
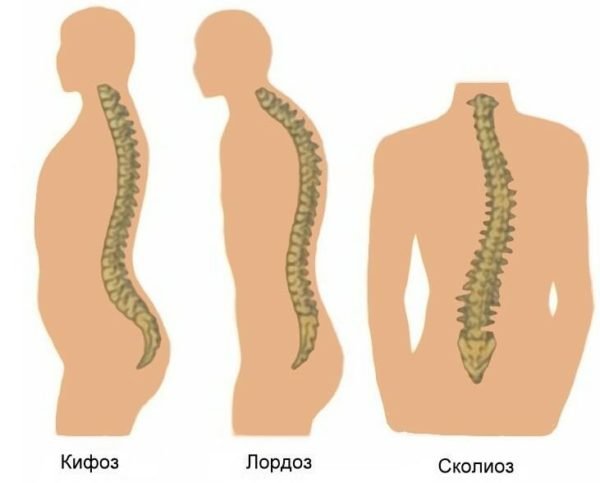
Виды кифоза
Классификация кифоза включает в себя следующие виды болезни:
По форме:
Угловой кифоз (kyphosis angularis), или горб. Характеризуется угловатой выпуклостью спины, вершиной назад.
Дугообразный кифоз. Характеризуется выпуклостью спины в форме короткой или длинной дуги.
Физиологический кифоз (kyphosis physiologica). Обычно является стадией развития позвоночника. Характеризуется небольшим наклоном позвоночника – до 30 градусов. В грудном отделе может присутствовать до 7 лет, в поясничном отделе (крестце) – до полового созревания.
По этиологии:
Врождённый кифоз (kyphosis congenita). Развивается из-за аномалии развития позвонков еще в утробе матери. Иногда характеризуется отсутствием тела позвонка. Часто наклоны сохраняются, но иногда они возможны только влево-вправо. Осложнениями, к которым ведет данная форма заболевания, обычно становятся проблемы с мочеиспусканием у детей, а крайней степенью может стать даже паралич нижней части тела.
Генотипический кифоз (kyphosis genotypica). Является наследственной формой болезни, развитие которой обычно обусловлено наличием ее же у родителей, бабушек и дедушек, по доминантному типу.
Юношеский кифоз (Juvenile Kyphosis), или болезнь Шейермана-Мау (Juvenile Kyphosis). Развивается преимущественно у подростков от 14 до 16 лет, чаще мальчиков. Характеризуется поражением всего позвоночника, за счет сужения передней части позвонков, а также перерастанием поврежденных позвонков в форму клина.
Старческий (сенильный) кифоз (kyphosis senilis), или старческий горб. Развитие болезни обусловлено возрастными дегенеративно-дистрофическими изменениями тканей тел позвонков, межпозвоночных дисков и ослабленными мышцами позвоночных отделов. Чаще всего наблюдается у женщин.
Компрессионный (посттравмастический) кифоз (kyphosis compressiva). Основной причиной болезни является компрессионный перелом тела одного или нескольких позвонков, что обычно происходит при попадании человека в аварию, или же его прыжке с большой высоты на ноги. Характеризуется уменьшением высоты позвонков в переднем отделе, что способствует уменьшению высоты всего позвоночного столба и соответственно, сутулости.
Постуральный (осаночный, мобильный) кифоз (kyphosis mobilis). Основная причина развития искривления – нарушение осанки и гипотонии мышечных тканей спины (ослабленных мышцах). Обычно сопровождает подростков, которые сидя за партами учебных заведений или стоя, почти всегда сутулятся. Лучшее лечение данной формы болезни – его профилактика, т.к. в этот период коррекция осанки нивелирует дальнейшее развитие болезни. Если этого не сделать, развивается поясничный гиперлордоз. Лежание на твердой поверхности и висение на турнике также входят в программу лечения постурального кифоза.
Рахитический кифоз (kyphosis rhachitica), или рахитический горб. Обычно развивается у больных рахитом младенцев и детей, чему способствуют ослабленные мышцы и мышечные связки, а также еще не до конца сформированные, мягкие тела позвонков.
Дегенеративный кифоз (kyphosis degenerative). Развитие болезни обусловлено дегенеративными изменениями позвонков и ослабленными мышцами позвоночника. Этому часто способствуют иные заболевания опорно-двигательного аппарата, например – артриты, а также лишний вес, которые подает на позвонки и межпозвоночные диски сверх-нигрузку.
Тотальный кифоз (kyphosis totalis). В заболевании участвует весь позвоночник, образовывая большую дугу или букву «С». Обычно обусловлено серьезными патологическими изменениями, например при болезни Бехтерева. Встречается преимущественно у детей, возрастом до 1 года.
Туберкулёзный кифоз (kyphosis tuberculosa). Основной причиной заболевания является наличие туберкулёзного спондилита, из-за которого происходит разрушение тел позвонков и в последствии, их сжатие.
Паралитический кифоз (Paralytic Kyphosis). Искривление обусловлено заболеваниями, прежде всего нервной системы, параличом. Частыми причинами становятся полиомиелит, дистрофия мышечных тканей, ДЦП, травмы спины и головы.
Послеоперационный кифоз (Postoperative Kyphosis). Обычно развивается после несоблюдения больного необходимых превентивных мер по предотвращению повторного развития кифоза в послеоперационный период.
Степени кифоза
- Кифоз 1 степени. Угол наклона позвоночного столба составляет от 31 до 40 градусов.
- Кифоз 2 степени. Угол наклона позвоночного столба составляет от 41 до 50 градусов.
- Кифоз 3 степени. Угол наклона позвоночного столба составляет от 51 до 70 градусов.
- Кифоз 4 степени. Угол наклона позвоночного столба составляет более 71 градуса.
Сколиоз
Сколиоз представляет собой искривляющую деформацию позвоночного столба в боковой проекции (вправо или влево от вертикальной оси). Чаще всего формируется уже в детстве (в младенчестве и возрасте от 3 до 5 лет) или в период от 18 до 25 лет.
Степень выраженности сколиоза определяется по углу отклонения позвоночника. Для его измерения делаются рентгеновские снимки в положениях стоя и лежа на спине.
Тяжесть проявления симптомов заболевания напрямую связана со степенью сколиоза: чем значительнее искривление, тем ощутимее нагрузка на внутренние органы и системы.
Выделяют 4 степени сколиоза:
Сколиоз первой степени выражается в отклонении от нормы до 10 градусов. Заболеванию свойственны легкая сутулость и малозаметная асимметрия в положении плеч и лопаток, при наклоне вперед одна лопатка выступает заметнее другой. В ряде стран эта стадия сколиоза считается вариантом нормы, физиологической особенностью.
Для сколиоза второй степени характерно отклонение позвоночника от оси до 25 градусов. У больного наблюдается явная асимметрия плеч, лопаток, ягодиц. При наклоне корпуса неравномерно выделяются позвонки, сильно выступает одна лопатка, имеются реберные выпячивания. Легко прощупывается мышечный валик, выпуклый со стороны груди, вогнутый со стороны поясницы. Болезненные ощущения невыраженные.
Сколиоз второй и последующих степеней требуют обязательного лечения, патология может быстро прогрессировать.
Сколиоз третьей степени отличает искривление позвоночника в 26-50 градусов. У больного нарушена осанка, перекошены плечи и таз, формируется реберный горб, одна нога может казаться короче. Грубые деформации грудной клетки и позвоночного столба приводят к сдавливанию внутренних органов, что опасно для здоровья. Состояние сопровождается болями, ограничениями в движении, проблемами с пищеварением и т.д.
Четвертая степень сколиоза – наиболее тяжелая, сколиотический угол равен 50 градусам и больше. У больного деформированы позвоночник, грудная клетка и таз, реберный горб формируется спереди и сзади. Из-за сдавливания все внутренние органы и системы перестают нормально функционировать, человека преследуют боли и многочисленные патологические проявления со стороны сердца, легких, ЖКТ и мочевыделительной системы.
1
Массаж при сколиозе
2
Массаж при сколиозе
3
Массаж при сколиозе
Причины сколиоза
Нарушение осанки в детском возрасте – один из основных провоцирующих факторов развития сколиоза.
К другим распространенным причинам относятся:
- детский церебральный паралич;
- врожденные деформации позвонков;
- рахит, полиомиелит;
- травмы позвонков, в том числе и родовые;
- травмы костей таза, ног;
- болезни мышц, соединительных тканей;
- остеопороз;
- опухоли позвоночника;
- ожирение и др.
Чем грозит сколиоз спины
При шейном сколиозе происходит сдавливание артерий позвоночника, что пагубно влияет на кровообращение головного мозга. Больной страдает от головокружений, головной боли, когнитивных нарушений.
Грудной сколиоз опасен сдавливанием грудной клетки и брюшной полости, из-за чего страдают внутренние органы. Их неправильное функционирование чревато многочисленными сбоями в работе организма.
Поясничный сколиоз характеризуется деформацией и смещением тазовых костей, а это означает неминуемые поясничные боли, проблемы с почками, мочевым пузырем и кишечником, половая дисфункция.
Лечение сколиоза
Успех в лечении сколиоза напрямую зависит от своевременного выявления проблемы и раннего обращения к квалифицированному специалисту.
Схему лечения доктор избирает индивидуально для каждого больного в зависимости от степени заболевания.
Коррекция сколиоза первой степени: как правило, лечебная физкультура и массаж при сколиозе этой степени являются самыми эффективными методами.
Для лечения сколиоза второй и третьей степеней может быть рекомендовано ношение специального корсета, электромиостимуляция, ЛФК, лечебный массаж, плавание. Лекарственная терапия может включать назначение противовоспалительных препаратов, миорелаксантов, витаминов и т.д.
4 степень сколиоза: при неэффективности консервативных методов лечения рекомендуется хирургическое выпрямление позвоночника с последующей длительной реабилитацией и ношением корсета.
Исход операции и реабилитация
Риск хирургического лечения кифоза заключается в плохой приживаемости имплантантов, в повреждении нервных окончаний. Как правило, эти вмешательства проходят без осложнений, послеоперационный период протекает спокойно. Редко развивается тромбообразование или кровотечение.Возможны отдаленные последствия ввиду использования для преодоления операционного стресса анестезиологических пособий или аллергия на имплантационные материалы. Период реабилитации длится долго: от двух месяцев до полугода в зависимости от типа вмешательства. Начинается он еще в послеоперационной палате или реанимационном отделении, когда врачи в течение суток-двух отслеживают появление хирургических осложнений. В этот период активность пациента ограничивается
Важно периодически переворачивать прооперированного для профилактики пролежней. Затем постепенно человеку разрешаются движения. Показаны специальные ортопедические корсеты, подобранные строго индивидуально
Показаны специальные ортопедические корсеты, подобранные строго индивидуально.
Важно организовать больному адекватную физическую реабилитацию. При ней применяются лечебная гимнастика для укрепления мышц спины, пресса, грудного отдела, физиотерапия, водолечение. ЛФК подразумевает выполнение разнообразного комплекса упражнений под контролем врача-реабилитолога
Это позволяет избежать травмирования. Занятия снимают болезненность в зоне операции, содействуют разработке суставов и поддержанию мышц в физиологически-нормальном тонусе
ЛФК подразумевает выполнение разнообразного комплекса упражнений под контролем врача-реабилитолога. Это позволяет избежать травмирования. Занятия снимают болезненность в зоне операции, содействуют разработке суставов и поддержанию мышц в физиологически-нормальном тонусе.
На год вводятся ограничения по поднятию тяжестей, под запретом контактные виды спорта, физические упражнения, предполагающие удары, выпады, резкие повороты. Оптимальной физической нагрузкой являются плавание и ходьба. Для устранения серьезных последствий после операции на позвоночник пациентам показан массаж. Он призван снизить болезненность и нормализовать кровообращение. Реабилитолог определяет необходимый пациенту тип массажа, выбирая между классическим, аппаратным или сегментарным. Схожа по эффекту с массажными техниками рефлексотерапия. Это комплекс точечных воздействий на акупунктурные точки спины с целью активизации естественных ресурсов организма. Отмечается снижение необходимости в употреблении пациентом лекарственных средств. Могут быть назначены упражнения на тренажерах-вертикализаторах. Они предотвращают спазмирование мышц, улучшают работу кишечника, сердца и легких. На протяжении всего реабилитационного периода пациенту показано применение анальгетиков и других препаратов, назначенных врачом. Он регулярно посещает ортопеда-травматолога, вертеброневролога, проходит рентген-обследование.
- Какие виды занятий вредят здоровью при кифозе
- Усиленный патологический кифоз в грудной зоне
Патологическая кифозная деформация грудного отдела позвоночного столба – процесс непредсказуемый. Он может протекать благоприятно, не осложняя жизнь человека, не приводя его к инвалидности. Или иметь злокачественное течение с формированием косметического дефекта, изменением работы внутренних органов, проявлением тяжелых неврологических осложнений. В этом случае операция становится жизненно необходимой. Чем раньше она выполнена, тем быстрее пройдет восстановительный период, пациент вернется к обычной жизни.
Статья проверена редакцией











Шейный кифоз — это изогнутая форма шеи, когда она слишком сильно загибается вперед. Это может вызвать напряжение и боли в шее, которые распространяются на голову и вызывают головные боли. Если у вас есть подобные проблемы, обязательно обратитесь к специалисту для диагностики и лечения. Не откладывайте это на потом, ваше здоровье важно.