Опасность кровоизлияния в мозг и последствия патологии
Содержание:
- Профилактика
- Причины
- Внутрицеребральная гематома
- Что указывает на возможный инсульт?
- Тактика лечения
- Симптомы геморрагического инсульта: как правильно определить
- Можно ли предотвратить геморрагию
- Как проявляется заболевание
- Причины, факторы риска
- Степени развития патологии
- Симптоматика
- Кровоизлияние в мозжечок
- Лобарное внутримозговое кровоизлияние и его причины
Профилактика
Основная профилактическая мера – предотвращение травм. Превентивные шаги:
- Всегда носите шлем при езде на велосипеде.
- Уменьшить адреналиновые виды спорта.
- Не рискуйте, занимаясь спортом, соблюдайте инстинкт самосохранения.
- Алкоголь употребляйте умеренно.
- Не курите.
- При лечении гипертонии, регулярно принимайте лекарства, проходите осмотры.
- Постарайтесь похудеть.
Рекомендации, связанные с гематомой:
- При гемофилии, диагностированной с рождения, или применении антикоагулянтов для разжижения крови, уменьшите контактный и адреналиновый спорт, характерный повышенным риском травм.
- В случае травмы головы с кратковременной потерей сознания, тошнотой или другими подозрительными симптомами, обратитесь к врачу для прохождения КТ.
- Постарайтесь поддерживать хорошую физическую форму. Это предотвратит риск падения.
- При необходимости, используйте соответствующую обувь и средства для реабилитации, такие как ходунки, французские палки.
- Носите очки для коррекции зрения.
- Пейте достаточно жидкости, особенно летом.
- Уменьшите использование снотворных и снижающих давление лекарств в случае отсутствия острой необходимости в них. Это предотвратит возможный коллапс с последующим падением и травмой.
- При нарушении кровообращения в конечностях, используйте специальные препараты и мази.
Причины
Инсульт с кровоизлиянием в мозг называется геморрагическим. Согласно статистике, он возникает в 20 – 25% всех случаев. У остальных пациентов инсульт обусловлен закупоркой артерий тромбами и носит название ишемического.
Между ишемическим и геморрагическим инсультом есть отличия не только в механизме развития, каждый из этих типов и лечится по-разному. Если в первом случае необходимо как можно быстрее восстановить кровоток, то во втором приоритетом является остановка кровотечения. Есть также разница в возможных осложнениях и прогнозе на будущее.
При геморрагической форме болезни стенка кровеносного сосуда разрывается, и кровь попадает в нервную ткань мозгового вещества. Все близлежащие клетки в области кровоизлияния сразу же гибнут, как и нейроны, получавшие кровь из разорвавшегося сосуда.
Разрыв сосуда вызывает рефлекторный спазм и сужение гладкой мускулатуры поврежденного сосуда и ближайших магистралей, что может способствовать прогрессу нарушения кровообращения и появлению новых симптомов патологии.
Инсульт и кровоизлияние в мозг связаны в основном с сосудистой патологией, когда стенки сосудов утрачивают эластичность и становятся тоньше. Это, в первую очередь, атеросклероз и аутоиммунные заболевания – васкулиты, гранулематоз Вегенера, системная красная волчанка. Очень часто геморрагический инсульт поражает людей с наркозависимостью и развившимся на ее фоне ангиитом – одним из видов кожного васкулита.
В отдельных случаях причиной инсульта становятся врожденные дефекты церебральных сосудов, при которых некоторых капилляров просто нет, и артерии напрямую переходят в вены. Такие аномалии могут приводить к образованию аневризмы – выпячиванию артериальной либо венозной стенки из-за ее истончения/растяжения. В результате подъема артериального давления или спазма сосудов эта стенка надрывается, и у человека случается инсульт или апоплексический удар.
К факторам повышенного риска развития апоплексии у взрослых относятся:
- наследственная предрасположенность;
- преклонный возраст;
- сахарный диабет;
- гипертония;
- ИБС – ишемическая болезнь сердца;
- мерцательная аритмия, сердечная недостаточность;
- опухоли головного мозга и злокачественные процессы в организме;
- нарушение липидного обмена, несбалансированное питание, ожирение;
- злоупотребление алкоголем, табаком, наркомания;
- эритремия;
- низкое содержание тестостерона в крови;
- эклампсия (осложнение при беременности);
- длительное нервное напряжение либо острый психоэмоциональный шок.
В редких случаях геморрагический инсульт происходит вследствие плохой кровосвертываемости при тромбоцитопении, гемофилии, или на фоне неадекватной терапии антикоагулянтами, фибринолитиками и гормональными контрацептивами.
У ребенка мозговое кровообращение может пострадать после родовых и обширных травм, оперативных вмешательств на головном мозге, а также при наличии пороков сердца.
Внутрицеребральная гематома
Внутрицеребральное кровоизлияние в мозг после удара головой чаще всего встречается в лобной или височной доле. Состояние бывает частью тяжелой травмы головного мозга. Около 50% пациентов находятся без сознания с самого начала происшествия. Наблюдаются такие проявления, как:
- нарушение реакции зрачка;
- аномальное тоническое сокращение сгибателей или разгибателей;
- общая мышечная слабость;
- учащенное или замедленное дыхание и пульс.
Более серьезное поражение функции мозга грозит потерей основных рефлексов.
Часто появление гематомы связано с инсультом. Геморрагические инсульты составляют 10% всех случаев. У ¾ пациентов состояние вызывается высоким кровяным давлением. Причина – разрыв артерии, длительного повреждающейся при гипертонии. Разрыв неповрежденной артерии может произойти при внезапном повышении давления до 220/110. Обычно нарушаются мелкие артерии.
Симптомы развиваются плавно в течение нескольких десятков минут; для скопления крови, вытекающей из мелкой артерии, требуется некоторое время. Проявления включают:
- головную боль;
- рвоту;
- нарушение сознания;
- эпилептические приступы;
- нарушение моторики и восприимчивости конечностей;
- афазию (нарушение воспроизведения и понимания речи);
- нарушение равновесия (в зависимости от места кровотечения).
Лечение должно быть начато как можно скорее, предпочтительно в отделении интенсивной терапии. Его цель – предотвратить прогрессирование кровотечения, минимизировать повреждение мозга. Важный шаг – регулировка давления до нормы.
Хирургическая аспирация гематомы проводится только при кровотечениях, расположенных вблизи поверхности мозга, и мозжечковых кровоизлияниях. При аневризмах и сосудистых мальформациях применяется эндоскопическая и лучевая терапия. Лечение включает в себя пассивную и активную реабилитацию.
Что указывает на возможный инсульт?
Геморрагический инсульт с левой стороны чаще диагностируется у людей, которым за 40. У них в анамнезе присутствуют патологии, связанные с артериальным давлением или проблемами проточности стенок сосудов. Признаки проявляются в результате общемозговых и очаговых расстройств, обусловленных местами кровоизлияния.
Перечислим общемозговые проявления:
- Сильная головная боль, усугубляющаяся при изменении положения, если принять горизонтальное положение, симптом не проходит, появляется тошнота, рвота.
- Учащенное дыхание, слышен хрип.
- ЧСС повышается, потом замедляется.
- Высокое артериальное давление.
- Гемиплегия.
- Невнятная речь.
- Пациент теряет сознание или чувствует себя оглушенным.
Очаговая симптоматика возникает в комбинации с общемозговой, но проявляется сильнее:
- Зрачки расширяются.
- Глаза дрожат, когда пациент ими двигает.
- Ширина зрачков разная.
- Затрудняется глотательный рефлекс.
Если кровоизлияние распространяется на таламус, зрачки сужаются, на яркий свет не реагируют, глаза расходятся в стороны или опускаются века. Значительно ухудшается чувствительность, возникают парезы мышечных тканей.
Миоз выявляется, когда кровоизлияние происходит в области ствола. Мышечный тонус понижается или отсутствует. Движения разных групп мышц не согласуются. Для глаз характерны такие признаки: нистагм и косоглазие. Общемозговые симптомы проявляются сильнее при таком расположении гематомы и при усиленном кровотечении.
Состояние пациента будет хуже, если возникает повреждение желудочком. Сильно ухудшается самочувствие пациента, появляется гипертонус мышечных тканей с нескольких сторон. Усугубляется дыхательная функция, глотание, гипертермия, судороги, менингиальные признаки, продолжительное ухудшение или потеря сознания.
Тактика лечения
Схема лечения подбирается индивидуально, в зависимости от результатов обследования, общего состояния пациента и других факторов, в том числе возраста и сопутствующих заболеваний. Клинический институт мозга — это штат профессионалов, которые помогут правильно подобрать схему терапии и будут сопровождать больного на всех этапах лечения и реабилитации. При инсульте могут быть рекомендованы консервативные методики либо оперативное вмешательство.
Консервативные методы
В остром периоде геморрагического инсульта важно регулировать показатели артериального давления, а также восстановить уровень кровообращения в нервных тканях. Этот процесс контролируется системным применением препаратов разных групп:
- гипотезивные средства для снижения уровня артериального давления;
- антагонисты калия;
- спазмолитики и обезболивающие препараты;
- седативные средства;
- кровоостанавливающие лекарства;
- антипротеазные и антифибринолитические группы;
- витаминные комплексы;
- диуретики для предотвращения отечности головного мозга;
- заместители плазмы крови.
Медикаментозная терапия возможна только при условии, если размер гематомы не препятствует нормальной работе головного мозга. Как только состояние пациента становится стабильным, можно начинать проведение мероприятий по восстановлению утраченных навыков. Если при ишемических инсультах такая возможность появляется уже через несколько дней после приступа, то после кровоизлияния в головной мозг процесс протекает дольше.
Хирургическое лечение геморрагического инсульта
Хирургическое вмешательство проводится для удаления крупных гематом, которые препятствуют нормальному восстановлению. Операция сложная, поэтому ее назначают только в тех случаях, когда консервативные методы не приносят результат. Так, размеры гематомы 30 мл и более считаются критичными — такой объем не рассасывается самостоятельно. Также операция рекомендуется при кровоизлияниях в область мозжечка, которые проявляются выраженной неврологической симптоматикой. Существует две методики выполнения операции: с получением доступа классическим и эндоскопическим методами.
Специалисты Клинического института мозга советуют принять озвученное лечащим врачом решение. Если без операции полноценное лечение и реабилитация невозможны, лучше проводить ее методом эндоскопии. Однако, существуют и противопоказания к хирургическому вмешательству. К ним относятся медиальные гематомы и пребывание пациента в состоянии глубокой комы — в обоих случаях риск летального исхода во время операции составляет до 100%.
Симптомы геморрагического инсульта: как правильно определить
Еще до наступления инсульта у человека могут возникнуть сигналы приближающейся болезни. А именно:
- Неожиданная, резкая и сильная головная боль.
- Повышение артериального давления.
- Потеря координации движений.
- Головокружение, шумы в голове.
- Онемение какой-либо части тела: языка, лица, туловища.
- Нарушается ориентация на месте.
- Речь становится не понятной, больному тяжело говорить.
Эти симптомы могут пройти через несколько минут или часов. Но однозначно надо вызвать «скорую медицинскую помощь» и постараться максимально быстро, четко и слажено оказать первую помощь больному. Нужно отбросить растерянность и страх, сконцентрировать все свои эмоции, и тогда все пройдет хорошо.
Проведите несколько несложных действия для подтверждения, что это инсульт:
- Попросите больного улыбнуться. Его улыбка не должна быть «кривой» или перекошенной на одну сторону.
- Посмотрите на язык. Он должен быть симметричен рту, а не заваливаться на какую-либо сторону.
- Надуть щеки. При инсульте одна щеки потеряет тонус и не надуется.
- Пусть больной поднимет вверх обе руки (если он сможет это сделать). Увидеть результат можно сразу: одна рука будет поднята не полностью.
- Поговорите с больным. Если речь невнятная, замедленная, то это признак инсульта.
Итак, после подтверждения возникновения инсульта, следует немедленно вызвать скорую помощь и начинать проводить первые мероприятия по оказанию помощи больному с инсультом.
Геморрагический инсульт:признаки.
Этот вид инсульта считается самым опасным — появляется в результате повышенного артериального давления, которое многие годы не лечили. При гипертонии кровеносные сосуды изнашиваются, и в какой-то момент происходит разрыв сосуда и кровоизлияние и в мозг и нарушение его работы.
Первая помощь при геморрагическом инсульте
Ни в коем случае не занимайтесь лечение инсульта в домашних условиях. Даже если это был микро инсульт, однозначно надо обратиться к врачу. Он назначит профилактическое лечение, чтобы в дальнейшем предотвратить появление более серьезного заболевания.
- Вызывая карету скорой помощи, постарайтесь четко рассказать диспетчеру все симптомы больного, проведенные вами тесты, время приступа.
- Уложите больного на ровную поверхность, на бок, подложите под голову маленькую подушку или одежду.
- У некоторых больных могут происходить рвотные рефлексы с выводом рвотных масс.
- Освободите больного от узкой одежды, расстегните на брюках пояс или развяжите завязки на платье, обеспечивая максимальный доступ воздуха. Откройте окна, если беда случилась в квартире.
- По возможности измерить артериальное давление, записать данные для врача. Если существует отклонение от нормы, следует дать больному соответствующие мед. препараты.
В этом видео можно узнать подробнее о геморрагическом инсульте.
Говорите с больным спокойно, уверенно, не стоит показывать ему свои страхи и беспокойство.
Геморрагический инсульт: последствия
Геморрагический инсульт в большей мере и намного чаще приводит к коме.
После приступа инсульта больной имеет мутное сознание, его тело как бы «застывает», но глаза открыты. После наступает вегетативная кома – когда человек просто теряет сознание. В состояние вегетативной комы больного приводят значительные кровоизлияния, они-то и провоцируют на образование гематом в головном мозгу.
Такая кома приводит к смерти пациента. Есть довольно малый процент выживших после такого инсульта. Вернуть свою жизнь в прежнее русло вообще не представляется возможным – такие сложные последствия после геморрагического инсульта. Возможен частичный паралич, нарушения психики, потеря памяти, как правило, такие больные могут навсегда остаться в состоянии «овоща».
Инсульт: профилактика
Если человек находится в зоне риска возникновения инсульта, то следует максимально приложить усилия по предупреждению болезни. Диабетикам — обязательный контроль сахара. Ограничить употребление соленой и жирной пищи, кофе и крепкого чая. Ежедневное употребление 1,5-2 л чистой воды. Отказ от курения и употребления спиртных напитков только положительно повлияет на весь организм.
В этом видео подробно расскажут о причинах инсульта, первой помощи до приезда скорой, а также о профилактике кровоизлияний в мозг. Оставляйте свои и вопросы!
Можно ли предотвратить геморрагию
Способа, который на 100% гарантирует предотвращение патологии нет, но предлагаемые врачебные рекомендации значительно снизят риск мозгового кровоизлияния:
- Ежегодное прохождение медосмотров. Важен показатель холестерина и свертываемости крови.
- Контроль давления. Частые гипертонические кризы – основной провоцирующий фактор.
- Отказ от вредных привычек.
- Грамотное питание. В меню нужно уменьшить содержание животных жиров, отдавая предпочтение растительной пище.
- Контролировать вес. Ожирение нарушает полноценный кровоток.
- Умеренно заниматься спортом. Повышенные физические нагрузки не менее вредны, чем гиподинамия. Для поддержания физической активности подойдут пешие и велосипедные прогулки, плавание или ЛФК.
Советы по профилактике инсульта
Как проявляется заболевание
При кровоизлиянии в мозг симптомы всегда выражены очень ярко.
В процесс вовлекаются следующие структуры:
- субкортикальная зона;
- полушария головного мозга;
- мозжечок;
- ствол.
Вследствие скопления крови образуются гематомы. Инсульт развивается остро.
Возникают следующие симптомы:
- сильная головная боль;
- головокружение;
- тошнота;
- рвота;
- оглушение;
- эпилептиформные припадки;
- гемипарез;
- нарушение памяти;
- ухудшение внимания;
- затруднение речи;
- нарушение чувствительности;
- судороги;
- глазные симптомы;
- нарушение равновесия;
- невозможность понимания чужой речи.
У человека развивается отек головного мозга. Бывает так, что кровоизлияние начинается с сильной боли, как будто человека ударили. Возможна потеря сознания. Локализация боли зависит от зоны поражения.
Она сильная и пульсирующая. Ей могут предшествовать нервно-эмоциональные переживания и физическая нагрузка. Лицо больных становится красным.
Наблюдается возбуждение и сильная потливость. Постепенно нарушается сознание. Человек отвечает на вопросы односложно. Его речь невнятная. Возможны тошнота, рвота и сильная боль в области сердца. Ярко выражены глазные симптомы.
Они включают в себя:
- боль;
- невозможность отвести глазное яблоко;
- расширение зрачка на стороне поражения;
- опущение век;
- нарушение фокусировки взгляда;
- расходящееся косоглазие.
Если произошло кровоизлияние в головной мозг, то появляются менингеальные симптомы. Человеку трудно наклонить свою голову и достать до подбородка. Определяются положительные симптомы Кернига и Брудзинского.
Больные люди смотрят в пораженную сторону. При внешнем осмотре определяется свисание угла рта. Во время дыхания щека не удерживает воздух.
Как происходит инсульт, знают не все. Нередко кровоизлияние сопровождается эпилептиформными припадками. Человек падает в судорогах, а изо рта у него идет пена. Случается так, что развивается кома. Из нее выходят не все.
Летальность достигает 90%. Выявляются нарушения со стороны чувствительной и двигательной сфер. Проявляется это покалыванием и парезами. Чаще всего развивается паралич конечностей с одной стороны (слева или справа).
https://youtube.com/watch?v=Yip2t2N-nYs
Проявления в зависимости от зоны поражения
Необходимо знать не только то, что такое кровоизлияние в мозг, но и как оно проявляется. При левосторонней локализации участка поражения возникает онемение правой части тела и наоборот.
В случае поражения ствола головного мозга возможны следующие признаки:
- снижение чувствительности конечностей;
- птоз век;
- снижение реакции глаз на свет;
- западание глазных яблок;
- дисгидроз;
- утрата голоса;
- нарушение речи;
- затруднение глотания;
- перекошенность лица;
- диплопия;
- косоглазие;
- нарушение температурной и болевой чувствительности;
- сонливость;
- невозможность надуть щеки и оскалить зубы;
- сглаженность носогубной складки;
- гемипарез.
Потеря всех видов чувствительности слева в области лица, рук и ног свидетельствует о правостороннем кровоизлиянии в таламус. Может случиться так, что нарушится функция мозжечка. Проявляется это болью в затылочной области, снижением тонуса мышц рук и ног, косоглазием и нарушением равновесия.
Наличие поверхностного и неритмичного дыхания, боли в области сердца, одышки и кашля указывает на поражение дыхательного и сердечно-сосудистого центров, расположенных в продолговатом мозге.
При кровоизлиянии в большие полушария часто развиваются альтернирующие синдромы. Они характеризуются нарушением чувствительности и движений на противоположной зоне поражения стороне в сочетании с признаками нарушения функции черепных нервов.
В случае попадания крови в желудочки мозга состояние человека ухудшается. Наблюдаются такие симптомы, как снижение тонуса всех конечностей, судороги, лихорадка, затруднение дыхания и поперхивание.
Причины, факторы риска
Всегда есть причины, которые вызвали то или иное заболевание. Кровоизлияние не является исключением и не возникает просто так. Всегда существуют факторы, способствующие повышению риска появления болезни.
Причины
Проблема хорошо изучена врачами. Поэтому им удалось точно составить список возможных причин, по которым у людей случаются кровоизлияния. Однако даже это знание не дает гарантированных способов защитить себя в будущем. У кровоизлияния в мозг следующие причины:
- Воспаления сосудов;
- Сосудистые аневризмы;
- Артерио-венозные мальформации;
- Дистрофические изменения стенок сосудов;
- Церебральный атеросклероз;
- Артериальная гипертензия;
- Болезни крови;
- Нарушения свертываемости крови при иных заболеваниях;
- Циррозы печени с нарушениями свертывания крови;
- Произошедшие кровоизлияния внутри опухоли мозга;
- Прием антикоагулянтов, антиагрегантов, фибринолитиков;
- Черепно-мозговые травмы, удары по голове (например, при аварии);
- Родовая травма.
Ни одна из перечисленных причин не является гарантией, что у человека произойдет кровоизлияние
Тем не менее, стоит обратить особое внимание на свое здоровье
Факторы риска
Существуют не только основные причины, но и предрасполагающие. Они могут оказывать минимальное негативное влияние в течение длительного времени, не вызывая никаких проблем. Однако в любой момент может неожиданно произойти кровоизлияние. Факторы риска:
- Злоупотребление алкоголем;
- Курение;
- Прием наркотических средств;
- Частые стрессы;
- Ожирение;
- Малоподвижный образ жизни;
- Повышенное количество холестерина;
- Сахарный диабет;
- Наследственность;
- Пожилой возраст.
Исключив из своей жизни максимальное количество факторов риска, кроме возраста, можно повысить шансы на крепкое здоровье.
Степени развития патологии
По классификации, которая принята у всех врачей и утверждена Всемирной Организацией Здравоохранения, кровоизлияния в мозг условно делят на 3 степени, хотя некоторые авторы научных работ выделяют их на практике 4 – именно их и будем рассматривать:
- первая степень – при диагностировании данной степени кровоизлияния стоит сказать то, что поражение ограничивается в своем объеме лишь стенкой желудочков, где кровь не будет вытекать в саму их полость.
- вторая степень. В данном случае кровь при кровоизлиянии будет непосредственно попадать в полость желудочков головного мозга.
- третья степень. При третьей степени кровь будет проникать в боковые желудочки и просветы меж ними, когда будут видны элементы крови при проведении исследований при помощи МРТ. Чаще всего в таких случаях назначают оперативное вмешательство и результат будет напрямую зависеть от степени поражения мозга, а также развития гидроцефалии.
- четвертая степень. При диагностировании 4 степени кровоизлияние будет диагностировано в боковых желудочках, а также в сером веществе мозга.
В зависимости от размера кровоизлияния его медики могут делиться на:
- легкую форму, когда кровоизлияние имеет размер от 0.5 и до 1 см.;
- среднюю – размер кровоизлияния варьирует в пределах от 1 и до 1.5 см.;
- тяжелую степень – в этом случае кровоизлияние имеет размер более 1.5 см.
Симптоматика
Симптомы, сопровождающие кровоизлияние в мозг у взрослых, указывают на развитие неврологического дефицита. Общемозговая симптоматика (тошнота, сопровождающаяся рвотой, психомоторное возбуждение, эпилептические приступы) превалирует в сравнении с очаговыми проявлениями. Нередко в короткий отрезок времени развивается кома.
Очаговые проявления обусловлены влияющими факторами и причинами:
- Локализация очага.
- Функциональные нарушения участка мозга, подвергшегося сдавлению гематомой.
- Повышение значений внутричерепного давления, нарушение ликвородинамики (циркуляции цереброспинальной жидкости), развитие гидроцефального синдрома.
- Дислокация (смещение) мозговых структур под воздействием гематомы.
- Отек мозга.
- Попадание крови в систему желудочков и субарахноидальное пространство (полость между мозговыми оболочками – мягкой, паутинной).
Обширное кровоизлияние в зоне местоположения базальных ядер обычно происходит в дневное время суток, чаще выявляется у больных с артериальной гипертензией в анамнезе. Геморрагический инсульт чаще возникает на фоне психоэмоционального или физического перенапряжения.
Симптоматика прогрессирует стремительно, достигая пиковых, выраженных проявлений за несколько секунд. Обычно пациент падает, спустя несколько секунд у него развивается кома. Признаки кровоизлияния в зоне базальных ядер в голове у взрослого включают частичный или полный паралич мышц в половине тела, противоположной местоположению очага геморрагии. Другие проявления:
- Патологические рефлексы в области стоп. Знаки, возникающие на фоне повреждения пирамидных путей. Симптом Бабинского – штриховое раздражение подошвенной зоны приводит к непроизвольному разгибанию большого пальца, иногда сопровождающееся веерным разведением остальных пальцев. Симптом Россолимо – короткие постукивания по 2, 3, 4, 5 пальцам приводят к их рефлекторному сгибанию.
- Отклонение взора в направлении стороны поражения.
- Нарушение дыхательной деятельности.
- Общемозговые симптомы – брадикардия (уменьшение числа сердечных сокращений), гиперемия (прилив крови) лица, рвота.
Увеличение объема гематомы провоцирует образование отека вокруг зоны поражения. При этом повышаются показатели внутричерепного давления, наблюдаются признаки вклинения (выпячивание участка мозгового вещества) – полный паралич, нарушение витальных (жизненно важных) функций – дыхательной, деятельности сердца.
Если обширный, объемный очаг кровоизлияния прорывается в желудочковую систему в направлении боковых желудочков, состояние пациента ухудшается. На фоне нарушений происходит углубление комы, подавление сухожильных и стопных рефлексов. Образование очагов геморрагии в области зрительного бугра обычно приводит к попаданию крови в зону 3 желудочка.
Небольшие очаги этой локализации проявляются гемианопсией (двухстороннее выпадение половины поля зрения), гемипарезом (парез мускулатуры в одной половине тела), гемианестезией (расстройство чувствительности). Нередко на половине поражения тела наблюдается гиперкинез (патологическое непроизвольное движение, вызванное рефлекторным сокращением группы мышц).
Кровоизлияние в мозжечок
Кровоизлияние в мозжечок развивается обычно в течение нескольких часов. При этой локализации кровоизлияния потеря сознания у пациента вначале наблюдается редко. Характерна повторная рвота, больной не способен ходить и стоять. Эти клинические признаки появляются рано и должны вызывать подозрение на данный диагноз, что дает возможность врачу нейрохирургу своевременно решить вопрос о хирургическом вмешательстве. При кровоизлиянии в мозжечок у пациента наблюдаются также головная боль в затылочной области и головокружение. При неврологическом осмотре больного выявляются горизонтальный парез взора в сторону кровоизлияния с насильственным поворотом глазных яблок в противоположную сторону и парез отводящего (VI) нерва на стороне поражения.
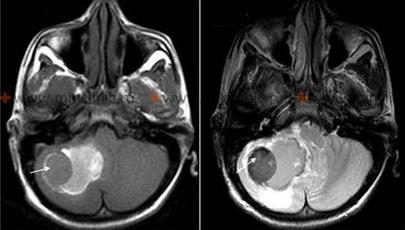
МРТ головного мозга пациента с кровоизлиянием в правую гемисферу мозжечка (указано стрелкой).
В острой фазе кровоизлиянии признаков поражения мозжечка у пациента может не быть или они слабо выражены. Лишь иногда у больных с кровоизлиянием в мозжечок обнаруживают при неврологическом осмотре нистагм или мозжечковую атаксию в конечностях.
Со стороны глаз кровоизлияния в мозжечок симптомы включают в себя спазм мышц век (блефароспазм), непроизвольное закрытие одного глаза и косоглазие. Подёргивания глазных яблок (ocular bobbing), обычно расцениваемые как симптом поражения моста, могут проявляться позднее при угнетении сознания у пациента до уровня комы. Движения глазных яблок по вертикали сохраняются, узкие зрачки продолжают реагировать на свет до самых поздних стадий заболеваний. На стороне поражения часто отмечают слабость мускулатуры лица и снижение роговичного (корнеального) рефлекса.
Паралича мышц конечностей противоположной половины тела (контралатеральная гемиплегия) и слабости мышц лица нет. Иногда в начале кровоизлияния в мозжечок имеются полный паралич мышц рук и ног обеих сторон (тетраплегия) с сохранностью сознания. Иногда потеря произвольных движений у больного проявляется лишь в виде спастической слабости мышц рук или ног (спастический парапарез). Подошвенные реакции (рефлексы) сначала имеют сгибательный характер, в дальнейшем — разгибательный. Иногда через несколько часов после кровоизлияния в мозжечок у больного совершенно неожиданно развиваются ступор, а затем кома в результате сдавления ствола мозга, после чего терапевтические меры, направленные на обратное развитие синдрома, и даже хирургическое лечение уже редко эффективны.
МРТ головного мозга пациента с кровоизлиянием в левую гемисферу мозжечка (указано стрелкой).
Неврологические симптомы со стороны глаз важны для установления локализации кровоизлияний в головной мозг:
- при кровоизлияниях в скорлупу глазные яблоки отклоняются в сторону, противоположную стороне паралича
- при кровоизлиянии в таламус глазные яблоки отклоняются вниз и утрачиваются зрачковые реакции
- при кровоизлиянии в мост нарушены рефлекторные повороты глаз в сторону, зрачки, хотя и реагируют на свет, но очень слабо
- при кровоизлиянии в мозжечок глазные яблоки повернуты в сторону, противоположную локализации поражения, при отсутствии паралича
Головная боль не считается обязательным симптомом внутримозгового кровоизлияния при гипертонической болезни. Головную боль отмечают примерно у 50% пациентов, тогда как рвоту — почти у всех. У больного необязательно развивается угнетение сознания до состояния комы. Если объём гематомы небольшой, сознание у больного может быть сохранено, даже если кровь проникла в желудочковую систему.
Эпилептические припадки у пациентов в результате кровоизлияний при гипертонической болезни наблюдаются редко — менее чем в 10% случаев. У большинства больных правильный диагноз основывается на сочетании объективных и субъективных симптомов.
Однако, если сознание больного сохранено, трудно разграничить инфаркт головного мозга (ишемический инсульт) и внутримозговое кровоизлияние. В таких случаях показана магниторезонансная (МРТ) или компьютерная томографии головного мозга (КТ). Своевременное применение магниторезонансной (МРТ) и компьютерная томографии головного мозга (КТ) дает возможность точно дифференцировать вид поражения и установить их локализацию, особенно при наиболее сложных для диагностики мелких кровоизлияниях в мозг на фоне гипертонической болезни у пациента.
Лобарное внутримозговое кровоизлияние и его причины
По мере совершенствования методов контроля гипертонической болезни (артериальной гипертензии) среди населения увеличивается относительная доля кровоизлияний вне подкорковых узлов и зрительного бугра. На томографии (МРТ или КТ) головного мозга эти «лобарные кровоизлияния» имеют вид овальных или округлых сгустков крови в субкортикальном белом мозговом веществе. Роль хронической артериальной гипертензии в их происхождении вызывает противоречивые суждения. Во многих случаях в анамнезе у больных нет указаний на повышенное артериальное давление. Почти у 50% больных удается выявить другие причины, вызвавшие подобной формы и локализации кровоизлияние:
- наиболее распространены артериовенозные мальформации (АВМ)
- геморрагический диатез, часто возникающий при применении варфарина
- кровоизлияние в опухоль, часто в меланому
- аневризмы виллизиева круга, направленные вверх, так что кровоизлияние происходит в вещество мозга
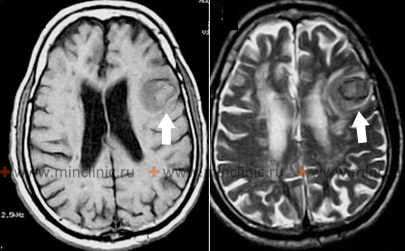
На МРТ головного мозга показана гематома в левой лобной доле с периферическим отёком мозговой ткани сосудистого характера.
Но довольно часто причина лобарного внутримозгового кровоизлияния остается неустановленной даже после тщательного обследования пациента, включающего селективную ангиографию с контрастированием (артериографию).
В таких случаях наиболее распространена амилоидная ангиопатия, диагноз которой может быть поставлен при посмертном исследовании, обнаруживающем положительное окрашивание тканей сосудов мозга красителем (конго красный). Амилоид — это гликопротеин, который по своим свойствам близок к крахмалу. Амилоид откладывается в стенках артерий головного мозга. При амилоидной ангиопатии сосудов головного мозга амилоид не накапливается в каких-либо других органах. Избыточное накопление амилоида в тканях внутренних органов возникает при амилоидозе.
Амилоидная ангиопатия зачастую является причиной лобарных кровоизлияний у пожилых людей. Часто у больных отмечаются множественные внутримозговые кровоизлияния, но интервал между отдельными эпизодами при этом обычно достигает месяцев.
Большинство лобарных кровоизлияний по своим размерам относительно малы. Вызванные ими неврологические нарушения ограничены в своих проявлениях. Часто они напоминают эмболию сосуда, снабжающего одну долю мозга. Более массивные кровоизлияния, приводящие к возникновению нарушению сознания у пациента (ступор, кома), служат причиной более выраженного неврологического дефицита и поражают одну или больше долей головного мозга.
Большинство больных при лобарных геморрагиях испытывают местную головную боль при кровоизлияниях, расположенных в области:
- затылка — головная боль вокруг или под глазом на стороне поражения
- виска — головная боль вокруг или вперед уха на той же стороне
- лба — головная боль в области лба или диффузно во фронтальном квадранте
- темени — головная боль в области виска
В начале лобарного кровоизлияния у пациента иногда наблюдают ригидность заднешейных мышц или эпилептические припадки. Более чем у 50% больных отмечают рвоту или сонливость. Неврологический синдром проявляется внезапно, в течение одной или нескольких минут, но не мгновенно, как это случается при закупорках просвета сосудов головного мозга (эмболиях).
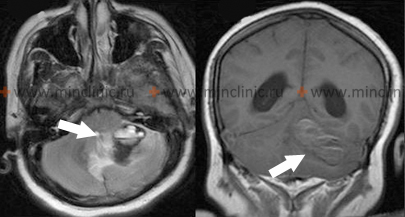
На МРТ головного мозга в левой гемисфере мозжечка видно свежее и старое кровоизлияние с уровенем жидкости у пациента, который получал антикоагулянты при лечении хронического тромбоза венозного синуса.
Клинически неврологические синдромы соответствуют локализации гематомы:
- при кровоизлиянии в затылочную долю головного мозга основным проявлением неврологического дефицита является утрата половины поля зрения (гемианопсия)
- в левую височную долю головного мозга — расстройство речи (афазия) и сознания (делирий)
- в теменную долю головного мозга — выпадение чувствительности половины тела (по гемитипу), сходное с таковым при таламическом поражении
- в лобную долю головного мозга — слабость мышц руки (парез)
С областью распространения кровоизлияния связано появление дополнительных, но менее выраженных неврологических симптомов.















Кровоизлияние в мозг – серьезное и опасное состояние, которое может иметь различные виды, причины, симптомы и последствия. Никогда не стоит пренебрегать подобными симптомами, так как они могут привести к непредсказуемым последствиям. Лечение кровоизлияния должно быть немедленным и осуществляться только квалифицированным медицинским персоналом. Если у вас или у вашего близкого появились симптомы, связанные с кровоизлиянием в мозг, немедленно обратитесь к врачу, чтобы предотвратить возможные осложнения и спасти жизнь пациента.