Фаллопиевы трубы
Содержание:
Показания к диагностической гистеросальпингографии
Гистеросальпингография проводится для выявления:
- патологических состояний матки и маточных труб, которые могут стать причиной бесплодия;
- причин невынашивания беременности.
ЭКОГистероскопия показана при следующих заболеваниях:
- субмукозная миома матки;
- полипы матки;
- гиперплазия эндометрия;
- эндометриоз;
- спайки в полости матки;
- аномальное строение матки;
- спайки в маточных трубах;
- истмико-цервикальная недостаточность.
| Наименование патологии | Влияние патологии на наступление беременности |
| Субмукозная миома матки | Основной причиной развития миоматозных узлов является гормональный сбой, поэтому вероятность зачатия ребенка будет зависеть от степени нарушения. Также на наступление беременности влияют размеры узлов, так как они приводят к изменению структуры матки, что нарушает процесс имплантации оплодотворенной яйцеклетки в ее стенку. |
| Полипы матки | Наступление беременности будет зависеть от степени выраженности заболевания, то есть от количества (единичные или множественные) и размера (маленькие или крупные) полипных выростов. Так как крупные и множественные полипы могут мешать продвижению сперматозоидов в маточные трубы, а также нарушать имплантацию оплодотворенной яйцеклетки в стенку матки. После проведения лечения (хирургическое удаление, гормональная терапия) вероятность наступления беременности значительно увеличивается. |
| Гиперплазия эндометрия | Данное заболевание характеризуется значительными изменениями в эндометрии (разрастание слизистого слоя) и нарушением процесса овуляции. Наступление беременности при эндометриозе считается возможным лишь после проведения адекватного лечения (например, выскабливание, прием гормональных препаратов). Следует заметить, что в случае наступления беременности могут возникнуть такие осложнения как преждевременное прерывание беременности, выкидыш, а также задержка внутриутробного развития плода. |
| Эндометриоз | Как правило, развитие эндометриоза связано с гормональными нарушениями в организме женщины, поэтому в пятидесяти процентах случаев данное заболевание вызывает наступление бесплодия. Тем не менее, возможность наступления беременности при данной патологии не исключается. |
| Спайки в полости матки | Вероятность наступления беременности будет зависеть от выраженности спаечного процесса. Наличие синехий в полости матки препятствует имплантации оплодотворенной яйцеклетки. Доказано, что при данном заболевании возможность зачатия снижается до двадцати процентов. |
| Аномальное строение матки | У женщин в трех процентах случаев встречаются различные аномалии строения матки. Существуют следующие виды аномального строения матки:
|
| Спайки в маточных трубах | Спайки, как правило, образуются вследствие имеющегося или перенесенного ранее воспалительного процесса. В двадцати – двадцати пяти процентов случаев данные патологические изменения приводят к развитию бесплодия у женщин. |
| Истмико-цервикальная недостаточность | Это состояние, которое характеризуется тем, что при беременности с увеличением размеров плода увеличивается нагрузка на перешеек и шейку матки, что приводит к их преждевременному раскрытию. Данное патологическое состояние увеличивает риск невынашивания беременности. |
Размер маточных труб у женщин
› Медицина
Маточная труба — парный полый орган, образующийся из проксимального отдела мюллерова протока. Ее длина равна 7—12 см. В маточную трубу попадает яйцеклетка после овуляции, здесь поддерживается среда, способствующая оплодотворению яйцеклетки. По маточной трубе последняя перемещается в матку. Маточные трубы и яичники называют придатками матки.
Выделяют следующие отделы маточных труб: 1.
Интерстициальный или интрамуральный отдел (pars interstitialis, pars intramuralis)— самый узкий участок маточной трубы, проходящий в стенке матки; открывается в полость матки маточным отверстием.
Длина интерстициального отдела около 10 мм, диаметр 0,5—2 мм. 2. Перешеек маточной трубы (pars isthmiса) —достаточно узкий отдел, ближайший к стенке матки. Длина истмического отдела 2 см, диаметр от 2 до 4 мм.
3. Ампула маточной трубы (pars ampullaris)— часть маточной трубы, расположенная между ее перешейком и воронкой. Длина ампулярного отдела 6—8 см, диаметр 5— 8 мм.
Воронка маточной трубы — наиболее дистальный участок маточной трубы, открывающийся в брюшную полость. Воронка маточной трубы окаймлена многочисленными бахромками или фимбриями (fimbriae tubae), которые способствуют захвату яйцеклетки. Длина фимбрий варьирует от 1 до 5 см.
Наиболее длинная фимбрия обычно располагается по наружному краю яичника и фиксирована к нему (так называемая яичниковая фимбрия). Стенка трубы состоит из брюшинного покрова (tunica serosa), мышечного слоя (tunica muscularis), слизистой оболочки (tunica mucosa), соединительной ткани и сосудов.
Подсерозная соединительнотканная оболочка выражена лишь в области истмуса и ампулярных отделов. Мышечная оболочка трубы содержит три слоя гладких мышц: внешний — продольный, средний — круговой, внутренний — продольный. Слизистая оболочка трубы тонкая, образует продольные складки, число которых увеличивается в области воронки трубы.
Слизистая оболочка представлена высоким однослойным цилиндрическим реснитчатым эпителием, между клетками которого имеются низкие эпителиальные секреторные клетки.
— MedUniver.com: кликните по картинке для увеличения —
Реснитчатый эпителий маточной трубы имеет большое значение для репродуктивной функции женщины. Маточная труба на всем протяжении покрыта брюшиной, имеет брыжейку, которая представляет собой верхний отдел широкой связки матки. Возбудимость мышц трубы и характер сокращений зависят от фазы менструального цикла.
Сокращения наиболее интенсивны в период овуляции, что способствует ускоренному транспорту сперматозоидов в ампулярный отдел трубы. В лютеиновую фазу цикла под влиянием прогестерона начинают функционировать секреторные клетки слизистой оболочки, труба заполняется секретом, ее перистальтика замедляется.
Этот фактор наряду с движениями ресничек мерцательного эпителия ускоряет продвижение оплодотворенной яйцеклетки по маточной трубе в матку. Отсюда гибель ресничек мерцательного эпителия, нарушение перистальтики труб приводит к бесплодию, несмотря на сохраняющуюся проходимость маточных труб. Кровоснабжение маточной трубы.
Маточная труба кровоснаб-жается маточной и яичниковой артериями. Иннервация маточной трубы. Маточная труба иннервируется маточно-влагалищным и яичниковым сплетениями.
Яичник является парным органом, расположенным сбоку от матки. Латерально он удерживается воронко-тазовой связкой, медиально — собственной связкой яичника, спереди в области ворот — брыжейкой яичника, образованной задним листком широкой связки матки. Яичник расположен позади маточной трубы и ее брыжейки.
У молодых женщин они имеют миндалевидную форму, плотные, серо-розового цвета. У девочек яичники небольших размеров (около 1,5 см), с мягкой поверхностью, при рождении содержат 1—2 млн примордиальных фолликулов.
Яичники увеличиваются до обычного размера в препубертатном периоде, что происходит вследствие пролиферации стромальных клеток и начала созревания фолликулов.
В пременопаузе размеры яичника равны 3,5×2,0×1,5 см, в ранней постменопаузе — 2,3х,5х0,5 см, в поздней постменопаузе — 1,5×0,75×0,5 см. После менопаузы активные фолликулы отсутствуют.
Эмбриология
Рис. 1. Схематическое изображение некоторых этапов развития маточных труб: а — у эмбриона 8—9 недель образованы парамезонефральные каналы (1) — материал будущих маточных труб и мезонефральные каналы (2) первичной почки; б — у плода 22 недель формируются мышечный (5) и соединительнотканный (4) слои стенок маточных труб; выражены продольные складки (3) слизистой оболочки; в — у плода 28 недель складки (3) слизистой оболочки увеличиваются; г — у новорожденной складки (3) слизистой оболочки представляют собой сложные древовидные образования; складчатость слизистой оболочки возрастает в процессе формирования маточных труб.
У эмбрионов 8 — 9 мм длины у краниального отдела первичной почки над закладкой гонады возникает симметричная инвагинация целомического эпителия в мезенхиму на уровне I грудного позвонка. Эти участки образуют слепые трубки, которые растут вдоль протоков первичной почки, образуя парамезонефральные (мюллеровы) каналы (рис. 1 ,а); клетки выстилающего их эпителия приобретают вытянутую форму, и эпителий становится впоследствии ложномногорядным. Парамезонефральные каналы (протоки, Т.) проходят параллельно протокам первичной почки с латеральной стороны и несколько снаружи от них и открываются в клоаку отдельными отверстиями. На противоположном конце канал заканчивается слепым расширением. Этот конец продолжает расти и затем приобретает просвет. Из парамезонефральных каналов развиваются матка, маточные трубы и верхняя часть влагалища; Маточные трубы формируются из верхней трети парамезонефральных каналов. В течение 11 —12 нед. внутриутробного развития из скоплений мезенхимы вокруг этих каналов формируются мышечный и соединительнотканный слои их стенки. Все структурные элементы стенки Маточных труб ясно определяются на 18— 22 нед. внутриутробного развития; в этот период уже хорошо выражены продольные складки слизистой оболочки (рис. 1, б). К 28 нед. складки увеличиваются, и у новорожденной девочки слизистая оболочка М. т. уже представлена древовидными образованиями, эпителий — однослойный призматической формы (рис. 1, в, г). Первые реснички на клетках эпителия бахромок труб появляются на 16 нед. внутриутробного развития. Максимального развития эпителиальный пласт слизистой оболочки М. т. достигает на 30—31-й нед. внутриутробного развития. Мышечная оболочка М. т. развивается одновременно с мышечной оболочкой матки из мезенхимы, окружающей парамезонефральный канал. Круговой, а затем продольный мышечные слои формируются к 26—27-й нед. В наружном соединительнотканном слое развиваются сосуды; позднее этот слой уменьшается в объеме. Левая труба (как и яичник) развивается несколько позднее.
Возрастные особенности
К моменту рождения девочки формирование Маточных труб анатомически в основном заканчивается; трубы имеют вид извитых трубок длиной около 3 см. Гистологически сформированы три оболочки, однако слизистая оболочка еще не зрелая, дифференцировка ее компонентов не закончена. В мышечной оболочке еще не завершено образование наружного продольного слоя. В перешейке М. т. можно отметить 4—5 невысоких первичных складок, по протяжению трубы к ампуле складки становятся выше и густо ветвятся. Высота клеток эпителия увеличивается по направлению к брюшному отверстию М. т.; особенно много высоких цилиндрических клеток с узкими вытянутыми ядрами и единичными мерцательными ресничками, часто склеенными между собой. Секреторные крупные клетки с более светлыми ядрами чаще обнаруживаются у основания первичных складок, тогда как на вершине складок они единичные. В низких, мелких, с крупными ядрами и светлой пузырьковидной цитоплазмой клетках обнаруживаются фигуры митотических делений (камбиальные элементы). Соединительная ткань образована нежными коллагеновыми волокнами и большим количеством клеточных элементов, богата ШИК-положительными веществами и кислыми мукополисахаридами. В последующем, особенно в период полового созревания, М. т., как и все отделы половой системы, значительно увеличиваются, хотя при неблагоприятных условиях инфантильный тип М. т. может сохраниться у взрослой девушки и женщины.
Варианты диагностики
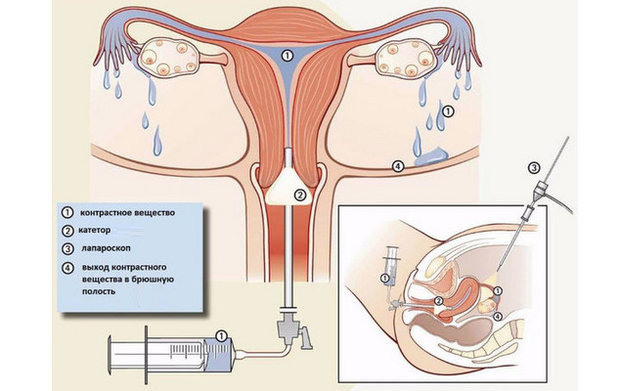
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.
Проверка маточных труб на проходимость
По многочисленным отзывам, очень часто пациентка даже не подозревает у себя наличие подобной патологии. Неблагополучие не проявляется отчетливой клинической картиной и не создает никаких сложностей при повседневном функционировании внутренних органов.
До тех пор, пока женщина не решается на зачатие, стеноз просвета не дает о себе знать. Только тогда, когда пациентка понимает, что долгожданное оплодотворение становится недостижимым, она обращается к врачу.
При этом очень часто ставится диагноз, связанный с нарушением проходимости труб. Иногда косвенными указаниями на патологию становятся частые воспалительные процессы гинекологических органов, отек матки и яичников, неясный болевой симптом.
Специалист понимает, что в данном случае требуется основательная проверка маточных труб на проходимость. Поэтому наиболее часто он направляет пациентку на ультразвуковое исследование. Существуют и другие методы диагностики, но сонография является наиболее безопасным и быстрым из них.
Обычно ее предваряет традиционное трансвагинальное УЗИ. При наличии сомнений назначается более развернутая процедура с применением контрастного вещества.
Причины и виды непроходимости маточных труб
Основным фактором, приводящим к выраженному изменению просвета фаллопиевых труб, становится развитие хронического воспаления в гинекологической области пациентки. Оно быстро приводит к резкому изменению деятельности матки и ее придатков, а также способствует формированию сильной отечности, которая и затрудняет прохождение яйцеклетки.
Нередко трубная непроходимость бывает также вызвана:
- внематочной беременностью;
- инфекцией после аборта;
- врожденной аномалией;
- полипозом;
- разрастанием фиброзной ткани;
- спаечным процессом;
- стенозом просвета;
- травмой малого таза;
- частыми гормональными нарушениями;
- хирургическим вмешательством;
- эндометриозом;
- новообразованием;
- туберкулезом матки и др.
Виды патологии могут зависеть от самых разных причин ее развития. В основном трубная непроходимость возникает из-за стремительного размножения патогенной микрофлоры в тканях. Иногда же она бывает вызвана нарушением выработки слизи, закупоривающей просвет органа.
Выделяется также органический (в результате патологических изменений) и функциональный вид непроходимости (из-за изменения нормальной активности фаллопиевых труб различной этиологии).
Специалисты также различают двустороннюю (выраженное изменение просвета обоих органов) или одностороннюю (отмечающееся с правой или с левой стороны) непроходимость.
Выделяется также полный (когда беременность не наступает) и частичный (существует шанс прохождения яйцеклетки, но он значительно затруднен) ее вид.
Локализация спаечного процесса
При осуществлении ультрасонографии сонолог выявляет место возникновения непроходимости. Она способна сформироваться в самых разных точках.
Однако, очень многие пациентки не знают, как называется процедура проверки проходимости маточных труб, с чем она бывает связана и как проводится.
Гинекология обычно различает следующие виды локализации спаечного процесса:
- Вороночный, когда основные трудности с продвижением яйцеклетки приходятся непосредственно на прилегающий к яичнику отрезок фаллопиевой трубы.
- Извилистый отдел, когда патология размещается в наиболее протяженной части органа.
- Интрамуральный, когда она находится на стыке трубы с маткой.
- Перешеечный формируется на небольшом расстоянии от матки.
Обычно только гистеросальпингоскопия с применением контраста позволяет различить точную локализацию патологии.
Причины перекрута придатков матки
обычно необходимо срочное хирургическое вмешательствоВ различных ситуациях к перекруту придатков матки относят:
- Перекрут яичника вокруг своей оси. Данный вариант наблюдается довольно редко. Здоровый яичник хорошо фиксируется связками к матке и тазовым костям. Перекрут возможен лишь в тех случаях, когда связки были растянуты или повреждены при предшествующих хирургических вмешательствах.
- Перекрут образования яичника. Данный вариант встречается в медицинской практике наиболее часто. Дело в том, что яичник может быть увеличен по различным причинам. Самые распространенные из них – крупные кисты (из неразорвавшихся фолликулов) и новообразования (как доброкачественные, так и злокачественные). Весь яичник может перекрутиться из-за того, что связки перестают его нормально фиксировать. Иногда перекручивается только ножка крупного образования. Таким образом, страдает от нехватки артериальной крови только часть яичника.
- Перекрут придатков. В данном случае речь идет о спиралевидном перекруте маточной трубы и яичника (а точнее, его связок). Пережиматься могут сосуды, питающие оба этих органа.
- Перекрут маточной трубы. Данный вариант является наиболее редким. Он встречается менее чем в 0,1% случаев. При этом яичник не смещен, а перекручивается вокруг своей оси только одна из маточных труб.
- Перекрут придатков и петли кишечника. Данный вариант встречается крайне редко, в основном у людей с аномально подвижными петлями кишечника (длинная брыжейка) или другими анатомическими особенностями.
поступающего с артериальной кровьюинфекцииособенно при наличии у пациентки хронических мочеполовых инфекцийхарактерный для злокачественных опухолейпомимо естественных связокнепроходимость маточных трубФакторами, предрасполагающими к появлению перекрута придатков матки, являются
- Интенсивные физические нагрузки. При физических нагрузках обычно происходит повышение внутрибрюшного давления. Особенно это касается поднятия тяжестей. В таких условиях органы, расположенные в брюшной полости, могут сжиматься мышцами брюшной стенки и менять свое положение относительно друг друга. Связки, фиксирующие придатки матки, при этом растягиваются, из-за чего может возникнуть перекрут.
- Внезапная остановка тела. При занятиях танцами или гимнастикой быстро меняется положение тела в пространстве. При этом органы брюшной полости, плохо зафиксированные связками, могут продолжать вращательное движение. Из-за этого высок риск перекрута и пережатия сосудов.
- Беременность. Как уже отмечалось выше, почти пятая часть женщин с перекрутом придатков матки поступают в больницу в период беременности. Растущий в матке плод раздвигает соседние органы в стороны. При этом фиксация яичников связками ослабевает. Перекрут может возникнуть даже без дополнительной физической нагрузки, а просто вследствие оттеснения яичников плодом.
- Усиленная перистальтика кишечника. Перистальтикой называется сокращение гладкой мускулатуры, которое необходимо для проталкивания содержимого кишечника. Если перистальтика усиливается, это может привести к движению соседних органов. Чаще данная причина встречается у женщин с увеличенными яичниками. Усилению перистальтики, в свою очередь, может поспособствовать избыток растительных волокон в пище (много сырых овощей) или продукты, вызывающие усиленное газообразование (газированные напитки, пиво, бобовые и др.).
- Переполнение мочевого пузыря. Переполнение мочевого пузыря вызывает растяжение этого органа. Яичники, расположенные сверху и несколько сзади от него, при этом также отодвигаются. Если связки, фиксирующие их, ослаблены, возникает риск перекрута.
- Асцит. Асцит – это скопление свободной жидкости внутри брюшной полости. Чаще всего она появляется при серьезных проблемах с печенью. Чем больший объем жидкости накапливается в брюшной полости, тем сильнее сдвигаются органы. Предсказать их движение относительно друг друга очень сложно. Однако неизбежно растяжение связок. Именно поэтому возрастает риск перекрута придатков матки.
- Приступ кашля. При длительном тяжелом приступе кашля давление в животе также сильно возрастает. Это связано с усиленными сокращениями диафрагмы – мышцы, отделяющей брюшную полость от грудной. Таким образом, риск возникновения перекрута сильно возрастает, если у пациентки увеличены яичники, и она на данный момент страдает бронхитом или другими заболеваниями дыхательной системы.
Гистология
Рис. 3. Схематическое изображение поперечного среза маточной трубы взрослой женщины: 1 — просвет трубы; 2 — собственная пластинка слизистой оболочки; 3 — складки слизистой оболочки, покрытые однослойным эпителием; 4 — сосуды в наружном слое соединительной ткани; 5 — мышечная оболочка.
Рис. 5. Микропрепарат маточной трубы в норме: общий вид различных отделов трубы (1) на поперечном срезе (на различных уровнях); в просвете трубы видны ветвистые складки (2) слизистой оболочки. Окраска гематоксилин-эозином
Стенка Маточных труб состоит из трех оболочек: слизистой, мышечной и серозной (цветн. рис. 5). Слизистая оболочка М. т. взрослой женщины имеет выпячивания в виде длинных продольных складок по всей длине трубы, между к-рыми имеются более короткие поперечные складки. На поперечном срезе каждая складка имеет вид ветвистого дерева (рис. 3). В ампуле М. т. складчатость наиболее выражена, в маточной части она незначительна.
Слизистая оболочка состоит из эпителия и рыхлой соединительной ткани — собственной пластинки слизистой оболочки (lamina propria mucosae). Эпителий — однослойный цилиндрический; в нем различают четыре типа клеток: мерцательные, секреторные, базальные (индифферентные), штифтообразные (так наз. ред-клетки); число клеток меняется в зависимости от фазы менструального цикла (см.). Мерцательные клетки составляют половину всех клеток; они имеются на всем протяжении М. т., число их увеличивается по направлению к ампуле. Эти клетки содержат реснички, меньшее количество органелл и включений по сравнению с секреторными. В предовуляторном периоде число ресничек увеличивается, регистрируются их движения. Секреторные клетки входят в состав эпителия всех отделов М. т., их число увеличивается но направлению к маточному концу. Циклические изменения в структуре секреторных клеток значительны; в первой половине менструального цикла увеличивается их размер и количество органелл, особенно митохондрий, появляется большое количество гранул секрета. Максимальная секреторная активность этих клеток выявляется после овуляции; во второй половине менструального цикла высота этих клеток уменьшается и меняется характер секреторных гранул. Базальные и штифтообразные клетки появляются во второй половине менструального цикла, особенно в конце лютеиновой фазы. Базальные клетки округлой формы со слабоэозинофильной цитоплазмой и большим ядром; они являются камбиальными резервными клетками. Физиол, регенерация мерцательных и секреторных клеток осуществляется за счет деления базальных клеток. Базальные, как и штифтообразные, клетки составляют ок. 1% всех эпителиальных клеток. Штифтообразные клетки рассматриваются как дистрофически измененные мерцательные и секреторные клетки, в дальнейшем подвергающиеся аутолизу.
Собственная пластинка слизистой оболочки представляет собой рыхлую волокнистую неоформленную соединительную ткань, богатую сосудами и нервными окончаниями. Соединительная ткань в течение менструального цикла также претерпевает изменения, сходные с изменениями в функциональном слое эндометрия матки (см.). Мышечная оболочка состоит из гладких мышц, расположенных в виде кругового слоя (наиболее мощного) и продольного. Мышечные пучки проникают в складки слизистой оболочки. По направлению к ампуле мышечный слой становится тоньше и, наоборот, по мере приближения к матке утолщается. Серозная оболочка состоит из мезотелия и собственной пластинки серозной оболочки.
Функции маточных труб
Фаллопиевы трубы участвуют в перемещении яйцеклетки из яичника в матку. Этому способствуют перистальтические сокращения мышечных слоев и волнообразные движения реснитчатых клеток. Во время овуляции фимбрии создают своеобразную зыбь, которая помогает прохождению ооцита из яичника в фаллопиевы трубы. Сперматозоиды продвигаются внутри труб по направлению к яйцеклетке, оплодотворение обычно происходит в ампуле. Фаллопиевы трубы обеспечивают питание для зиготы (оплодотворенной яйцеклетки). Как правило, овуляция происходит только в одном яичнике, поэтому только в одну маточную трубу раз в месяц попадает яйцеклетка.










Вот давайте поговорим о фаллопиевых трубах у женщин! Это такие трубки внутри женского тела, которые соединяют яичники с маткой. Они играют огромную роль в процессе зачатия и беременности. Это так интересно, правда?