Миозит
Содержание:
- Диагностика
- Почему появляется заболевание
- Симптомы
- Лечение миозита хирургическим путём
- 6 Миозит у детей
- Диагностические методы выявления болезни
- Миозит шеи у ребенка
- Миозит мышц: признаки, виды и причины
- Признаки
- Лечение
- Народные средства
- Особенности локализации
- Клинические проявления воспалительной патологии
- Симптомы и признаки
Диагностика
Врач выставляет начальный диагноз с учетом клинической картины, жалоб пациента, анамнестических данных. Он проводит внешний осмотр, пальпирует болезненные участки. Для подтверждения диагноза назначаются инструментальные исследования:
- электромиография;
- рентгенография;
- флюорография при подозрении на туберкулезный миозит.
Следует отметить, что инструментальные исследования недостаточно информативны. На полученных снимках отображаются преимущественно костные и хрящевые элементы плеча.
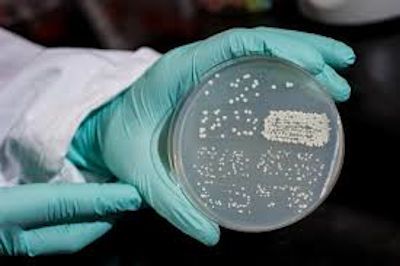
Чтобы лечение инфекционного миозита было недолгим, нужно выявить разновидность вируса или бактерии. Практикуется посев биоматериала в питательные среды. По внешнему виду и количеству образованных патогенами колоний удается обнаружить их вид и степень воспаления.
Почему появляется заболевание
Причины миозита условно разделяются на эндогенные и экзогенные. Первые возникают внутри организма, а вторые вызваны окружающей средой.
Эндогенные причины миозита, следующие:
- аутоиммунные болезни. Сюда относится системная красная волчанка и ревматоидный артрит. Патологический процесс соединительной прослойки (эндомизием) распространяется на мышечные волокна. Антигеном, который может вызвать аллергическую реакцию, могут выступать грибки, микробы, бактерии. Чаще всего у пациента развивается подострый миозит на этом фоне;
- инфекции. Заболевание может быть вызвано энтеровирусной инфекцией, гриппом, тифом. Инфекция попадает по крови и лимфе на мышечную ткань. В этом случае миозит может быть гнойным и негнойным. Первый вариант развивается на фоне сифилиса, ОРВИ, тифа, туберкулеза, а второй – из-за генерализованной стрептококковой или стафилококковой инфекции. Последняя форма является очень тяжелой и требуется проведения операции;
- паразиты. Чаще всего возникает на фоне трихинеллеза, токсоплазмоза или эхинококкоза. В мышцах обнаруживаются цисты и кальцинированные участки, а это место для жизни паразитов. Из-за их внедрения в мускулатуру начинается воспаление;
- интоксикация разного рода. Острый миозит может развиться из-за воздействия токсичных веществ, причем это может быть не только спиртное, но и укусы насекомых.
Экзогенные причины миозита бывают следующего типа:
- травмы. На месте, где травма, разрываются мышечные волокна, из-за чего в дальнейшем начинается отек и воспаление. Из-за травм также развивается и нестандартная форма болезни – оссифицирующий миозит. В этом случае в мышечных тканях, точнее в местах, где есть соединительная, начинается окостенение;
- чрезмерное постоянное мышечное напряжение. Обычно это происходит у музыкантов или спортсменов. Из-за неудобного положения тела мышцы напрягаются и уплотняются. Процесс поступления полезных веществ нарушен из-за того, что кровоток замедлен. Из-за недостатка кислорода и микроэлементов начинаются дистрофические процессы;
- резкое переохлаждение. Очень частая причина развития острого миозита – сквозняки. Чаще всего страдают мышцы спины, шеи. Воспалительные процессы распространяются и на нервные окончания.
Лечение миозита мышц зависит от того, какие причины вызвали его развитие и распространение воспалительных процессов. Вот почему необходимо сначала выявить, что побудило патологию активизироваться.
Симптомы
Первые признаки острого миозита – резкая боль разного характера (жгучая, режущая, иногда тупая или ноющая) в груди и ограничение подвижности. Болевой синдром возникает только в патологическом очаге, он не распространяется за этот участок.
При остром воспалении больному сложно наклонить корпус, повернутся. Болевая реакция нарастает во время глубокого дыхания. На пораженном участке краснеет, отекает кожа, она становится горячей на ощупь. Иногда развивается гнойный процесс.
При хроническом миозите грудной клетки боль становится ноющей или тупой, беспокоит постоянно. Она нарастает после длительного нахождения в оной позе или физической нагрузки. После отдыха болевой синдром немного ослабевает, но не исчезает полностью. Дискомфорт усиливается в ночное время.
Часто при хроническом миозите в воспаленной мышце появляются болезненные узелки (триггерные точки). Они имеют упругую консистенцию.
При частых рецидивах грудного миозита значительно ограничивается подвижность, из-за длительного спазма мускулатуры.
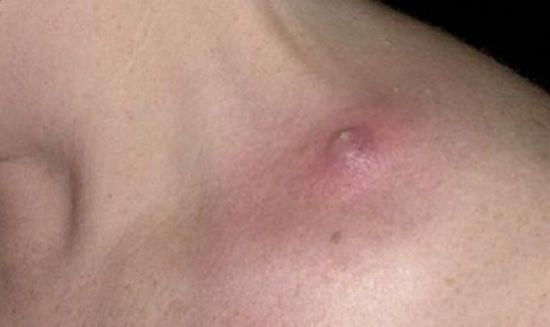
Симптомы разных видов миозита грудной клетки отличаются:
- При остром гнойном повышается температура, беспокоит боль и отек на пораженном участке, повышается уровень лейкоцитов в крови.
- При инфекционном негнойном воспаленная мышца ослабляется, возникают точечные боли.
- При оссифицирующем – откладываются кальцинаты, появляются боли тупого характера, мускулатура ослабляется, иногда атрофируется.
- При токсическом – отек, боль на пораженном участке часто дополняется миоглобинурией (появление в моче пигмента миоглобина), почечной недостаточностью, полиневритом (поражение периферических нервов), атрофией волокон.
- Для паразитарного миозита характерны точечные боли, слабость, спазм мышц, лихорадка.
- Дерматомиозит проявляется слабостью, болевой реакцией, кожными реакциями, воспалением суставов.
- При полимиозите боль, истончение мышц дополняется снижением рефлексов сухожилий, формированием онкообразований во внутренних органах. У детей поражается сердечно-сосудистая система, дыхательные органы, кожа.
Справка. Миозит грудного отдела сопровождается сухим кашлем, во время которого усиливается боль, одышкой, поверхностным дыханием. Поэтому больные часто путают воспаление грудных мышц с заболеваниями дыхательных органов. Однако при миозите отсутствует чихание, хрипы в легких. Но при длительном застое крови в спазмированных мышцах повышается риск плеврита или пневмонии.
Практически во всех случаях снижается аппетит, возникают головные боли, слабость, сонливость. Болевой синдром и скованность усиливается после пребывания в холодном помещении или длительного лежания.
Деформация грудной клетки
Лечение миозита хирургическим путём
Нельзя считать миозит абсолютно безопасным заболеванием, наоборот, болезнь несёт серьёзную угрозу жизни человека. При воспалительном процессе страдают преимущественно ноги, симптомы мешают спокойно жить, ограничивают возможность человека нормально передвигаться. Случается, что комплексное лечение не приносит должного результата, в подобном случае пациенту требуется хирургическое вмешательство. Операция назначается при получении человеком серьёзных травм ног и мышц, наличия сосудистых заболеваний параллельно с миозитом.
Доктора используют специальные методики, воздействующие на мышцы голени. Чаще используется малоинвазивный метод. Способ позволяет провести лечение, не используя сильного оперативного вмешательства в мышцы ног. Если требуется удаление и сшивание повреждённых тканей и мышц, используется открытый доступ.
Лечить заболевание ног требуется при появлении первых симптомов. От начатого вовремя лечения зависит жизнь человека.
пессарий доктор Арабин
6 Миозит у детей
Наиболее часто миозит у детей возникает из-за переохлаждения, вызванного, долгим пребыванием под кондиционером. Помимо переохлаждения, недуг у детей может возникнуть и по следующим причинам:
- Простудные заболевания (грипп, ОРВИ, хронический тонзиллит);
- Аутоиммунные патологии;
- Травмы спины;
- Гельминтоз (паразиты);
- Токсические вещества;
- Перенапряжение мышц из-за длительного нахождения тела в неудобном положении.
Все эти факторы ослабевают кровообращение и сократительную способность мышц, что приводит к формированию отека, который передавливает нервные окончания. При своевременном лечении от недуга можно будет избавиться за 3-4 дня. Если же проблему оставить без внимания это может привести к мышечной атрофии. Миозит у детей имеет следующие проявления:
- Скованность движений;
- Спазмы мускулатуры спины;
- Интоксикационный синдром (повышенная температуры, вялость, слабость всего тела);
- Покраснение и отечность кожи.
Первые проявления заболевания проявляются, по утрам, сразу после ночного сна. Ребенок начинает плакать, капризничает, ведет себя апатично. При попытке придать ребенку другое положение он начинает плакать еще сильнее. Если поражен шейный отдел ребенка начинает беспокоить головные и зубные боли, может неметь лицо. При дорсальном миозите дети стараются постоянно лежать на спине.
Врач, который будет заниматься лечением определяется природой миозита: при паразитарной форме лечением занимается паразитолог, инфекционной – инфекционист или педиатр, посттравматический миозит будет лечить травматолог. В первую очередь все лечение направлено на устранение причины миозита, а уже потом на ликвидацию его симптоматических проявлений.
Для борьбы с воспалением и болью назначают противовоспалительные нестероидной группы (Диклофенак, Нурофен, Кетонал).
Для лечения запущенной формы миозита применяют кортикостероидные препараты в виде инъекций или блокад. Чтобы снять спазмы применяют согревающие мази (Финалгон, Апизартрон, Никофлекс). При паразитарной форме назначают антигельминтные препараты, а при инфекционной – антибиотики. При лечении миозита, вызванного аутоиммунным процессом, назначают глюкокортикостероиды и иммуносупрессоры. При гнойном миозите гнойные очаги вскрываются и ставится дренаж, после чего назначают курс антибиотиков.
В лечении детского миозита также практикуется физиотерапия:
- Ультравысокочастотная терапия;
- Ультразвуковая терапия;
- Лечебная гимнастика;
- Массаж (категорически противопоказан при гнойной форме).
Чтобы усилить эффект от массажа можно применять эфирные масла (сосны, эвкалипта, лаванды).
В качестве профилактики миозита у детей следует, чтобы ребенок не переохлаждался и не попадал под сквозняки, избегал чрезмерных нагрузок, а также своевременно заниматься лечением возникших заболеваний.
Диагностические методы выявления болезни
Для диагностики шейного миозита, возможно, будет достаточно только визуального осмотра врачом, опроса больного с последующей консультацией и назначением эффективного лечения
В данном случае очень важно рассказать специалисту о беспокоящих симптомах и показать, где конкретно находится локализация неприятных и болевых ощущений, чтобы он мог дать верные рекомендации для восстановления мышц
Если определить причину заболевания не удается, то в этом случае врач должен провести соответствующее обследование. В диагностику шейного миозита могут входить:
- Электромиограмма. Она способна показать реакцию мышц на электрические сигналы;
- Проведение анализа крови. Благодаря ему есть возможность установить присутствие аутоиммунных заболеваний и вероятных воспалительных процессов;
- Диагностика миозита шейного отдела при помощи МРТ. Благодаря исследованию можно определить характер повреждений в мышечных тканях;
- Проведение мышечной биопсии. Исследуется извлеченный участок мускулатуры.
Для того чтобы поставить правильный и верный диагноз врачу необходимо отличить миозит от возможного остеохондроза, так как симптомы очень похожи. Для этих целей могут назначить рентген. Миозит шеи на МРТ – это определение характера воспаления мышечных тканей на шее и в районе плечевого пояса. Дополнительно можно сделать УЗИ, КТ и определить наличие повреждений в тканях. УЗИ даёт возможность изучить мышцы и связки в процессе движения, то есть в динамике.
Миозит шеи у ребенка
Детский шейный миозит может быть очень опасен
Миозит шейных мышечных структур может затронуть не только взрослых, но и детей. Ребенок может жаловаться на острую боль в шее и практически не в состоянии её повернуть или наклонить. Шейный миозит у ребенка может носить не только воспалительный характер. Заболевание способно иметь токсический, аутоиммунный или травматический характер. Если в патологический процесс втянута одна мышца, то это локальный миозит, а если поражены несколько групп мышц, то речь может идти о полимиозите.
Миозит в детском возрасте в редких случаях может быть самостоятельной болезнью. Это больше свойственно взрослых людям. В большинстве случаев у детей это сопутствующее заболевание или вызвано осложнениями инфекционного или вирусного характера.
Миозит мышц: признаки, виды и причины
Работаете в офисе и много времени проводите за компьютером? Возможно, вам предстоит неприятное знакомство с миозитом!
Миозит – общее название группы заболеваний, которые сопровождаются развитием воспалительного процесса в скелетных мышцах.
Международная классификация болезней 10-го пересмотра (сокращенно MKБ-10) определяет миозит как воспаление мышц, но все не так просто.
Миозит входит в класс «Болезни костно-мышечной системы и соединительной ткани», который включает в себя блоки М60-М63 (код миозита М60). Под этим кодом скрывается 55 (!) разновидностей болезни.
У большинства заболеваний есть свои причины, признаки, локализация и способы лечения. Обо всем по порядку.
Причины недуга
Миозит нередко сопутствует профессиям, представители которых вынуждены долгое время занимать статичную позу и задействовать одну и ту же группу мышц. Это значимый фактор, но далеко не единственный. Вот что еще способствует развитию миозита:
- инфекционные заболевания (обычная ОРВИ, тонзиллит или ангина);
- травмы;
- избыточные физические нагрузки;
- недостаток физической активности;
- пренебрежение ЗОЖ (употребление наркотических веществ и алкоголя);
- недостаток микроэлементов;
- переохлаждение мышц;
- деятельность паразитов;
- стресс;
- генетическая предрасположенность.
Симптомы миозита
У такого коварного недуга достаточно прямых и косвенных признаков:
- ноющая тупая боль;
- воспаление мышц;
- отечность и покраснение пострадавшей от заболевания области;
- повышение температуры тела;
- мышечная слабость (вплоть до атрофии);
- сохранение боли даже в спокойном состоянии и после отдыха;
- затрудненные движения;
- сыпь.
Виды и локализация
Во-первых, при установлении диагноза надо ответить на простой вопрос: «Где болит?» В зависимости от локализации болевых ощущений, миозит бывает:
- шейным. Наиболее распространенный вид. Большинство взрослых людей когда-либо сталкивались с утренними болями в шее;
- миозитом грудной клетки. Сопровождается кашлем, затрудненным дыханием;
- межреберным. Боль при пальпации усиливается;
- миозитом поясничных мышц. Сопровождается ноющей болью, усиливается после физических нагрузок;
- миозитом конечностей. Это миозит локтевого, тазобедренного, коленного сустава;
- миозитом мышц живота. Вызывает боли в брюшине;
- глазным. Затрудняет деятельность мышц, отвечающих за движение глазного яблока.
Во-вторых, необходимо понимать, в какой стадии находится болезнь, — хронической или острой. Имеет значение, насколько локальный характер у заболевания и какое количество мышц поражено — одна или несколько (полимиозит).
В-третьих, точность диагностики зависит от причин болезни. По генезису миозит может быть:
- аутоиммунным. Мышечные ткани подвергаются вредоносному воздействию собственных иммунных клеток организма;
- инфекционным гнойным. Возникает после попадания инфекции в открытую рану или при нарушении правил инъекции;
- инфекционным негнойным (вирусным). Причиной возникновения может стать ОРВИ, грипп, туберкулез;
- паразитарным. Жизнедеятельность паразитов (токсоплазмы, трихинеллы, эхинококка) наносит поражает мышцы. Активность и жизненный цикл паразитов влияет на характер недуга;
- посттравматическим. Если при травме произошел разрыв мышечных волокон, то мышца может окостенеть;
- токсическим. Причиной может стать интоксикация алкоголем или медикаментами, отравление, укусы.
Миозит при беременности
Женщины, живущие в ожидании появления малыша, часто сталкиваются с неприятным сюрпризом. Им может стать поясничный миозит или миозит мышц спины. Причин для развития болезни достаточно:
- центр тяжести тела смещается;
- тело будущей мамы долгое время находится в статичном нефизиологичном положении;
- связки расслабляются под воздействием гормона релаксина;
- в организме запускаются аутоиммунные процессы;
- могут появиться судороги;
- организм больше подвержен стрессу.
Медицина может помочь беременной женщине, но перед обращением к непосредственному специалисту будущая мама должна проконсультироваться с гинекологом. Никакого самолечения, мамочки! Помните, что при беременности употребление многих препаратов строго запрещается.
Очевидно, что мышечный миозит — по-настоящему серьезный недуг, который может привести к осложнениям, но поддаваться панике не стоит.
Признаки
Существует несколько видов заболевания, отличающихся между собой причиной и механизмом возникновения. Поэтому у них могут быть разные симптомы, требующие разных подходов к лечению. В первую очередь снижается мышечный тонус – мышцы не в состоянии быстро и полноценно сокращаться, из-за чего ощущается слабость в пораженной зоне.
При воспалении мышц руки трудно поднять конечность выше головы. Миозит икроножных мышц приводит к нарушению походки. В некоторых случаях слабость настолько выражена, что человек не может встать со стула или постели.
Ведущие симптомы миозита любого происхождения – это боль и скованность в одной или нескольких мышцах. В ходе воспалительного процесса отдельные мышечные волокна разрушаются, и в патологическом очаге скапливается большое количество активных веществ, раздражающих нервные рецепторы.
Травматический миозит может возникать после перелома, вывиха или ранения, при которых было кровоизлияние в мышцу. Если гематома не рассосалась за неделю или 10 дней, на ее месте со временем образуется окостеневший участок, травмирующий мышцу и вызывающий ее воспаление.
Наиболее часто миозит поражает мышцы воротниковой, межлопаточной зоны и поясницы
Симптомы посттравматического оссифицирующего миозита могут появляться не сразу, а по прошествии нескольких месяцев. Зачастую пациенты обращаются за медицинской помощью, когда обнаруживают уплотнение на ноге или руке, похожее на кость.
Интенсивность болевого синдрома зависит от локализации и размеров «окостенения». Боль будет сильнее при поверхностном расположении новообразования. Чем ближе к кости, тем меньше неприятных ощущений оно доставляет.
ВАЖНО: среди симптомов травматического миозита нет мышечной слабости и признаков интоксикации – слабости, лихорадки или рвоты.
Интерстициальный миозит характеризуется поражением соединительной ткани, разделяющей мышцы. Наиболее часто такая форма развивается при сифилисе или туберкулезе, когда палочки Коха попадают вместе с кровотоком из легких в другие ткани.
Микобактерии оседают в интерстициях – межмышечном пространстве – и образуют крупные и плотные гранулемы, состоящие из возбудителей туберкулеза и иммунных клеток. Воспалительный процесс, инициированный в соединительной ткани, переходит на близлежащие мышцы, и развивается миозит.
Интерстициальная форма миозита является хронической, характеризуется медленным течением и неяркой клинической картиной. Чаще всего поражаются грудные или шейные мышцы, конечности в патологический процесс не вовлекаются. У больных интерстициальным миозитом отмечаются следующие симптомы:
- слабые или умеренные боли тянущего характера, с четкой локализацией;
- при ощупывании можно выявить не только болевые точки, но и отграниченные области уплотнений;
- в большинстве случаев сила в мышцах сохраняется, подвижность ограничивается незначительно;
- нарушение дыхательной функции, мокрый кашель и одышка, снижение массы тела – при туберкулезе;
- типичные признаки поражения гениталий при сифилисе – узелки и язвы.
Лечение
Лечение миозита спины должно быть комплексным. Во время составления терапевтической программы учитывается причина патологии, стадия ее развития, индивидуальный особенности организма, наличие сопутствующих болезней.
Основные цели терапии:
- Устранение причины воспаления спинной мускулатуры.
- Замедление, а потом полное купирование воспалительного процесса.
- Устранение боли.
При тяжелом поражении мышечной ткани пациент должен соблюдать постельный режим.
В составе комплексной терапии миозита спины применяется физиотерапия
Лечить миозит нужно комплексно, программа состоит из следующих лечебных мероприятий:
- Медикаментозная терапия может включать прием лекарственных препаратов в форме таблеток, использование наружных средств, внутримышечные уколы, лечебные блокады.
- Иглоукалывание и другие акупунктурные методики позволяют стимулировать иммунитет, ускорить кровообращение на пораженном участке, нормализовать трофику, быстрее очистить его от вредных продуктов распада.
- Физиотерапевтические процедуры. Чаще всего при воспалении волокон спины назначается электрофорез, фонофорез, ультравысокочастотная, лазерная или ультразвуковая терапия. Эти методики позволяют уменьшить боль, воспаление, ускорить ток крови, восстановить питание, стимулировать процессы регенерации поврежденных мышечных тканей.
- Мануальная терапия. При миозите применяются мягкие мануальные техники, которые позволяют устранить спазм мышц.
- Лечебный массаж при миозите спины нормализует тонус мышц, стимулирует кровоток, трофику на пораженном участке, улучшает общее состояние.
- ЛФК под контролем врача или инструктора снимает спазм мускулатуры, помогает восстановить двигательную активность.
Осторожно! Проведение лечебного массажа противопоказано при гнойном миозите. В противном случае гнойный процесс распространится на окружающие ткани.. При наличии болезненных триггерных точек врач проводит лечебную блокаду
Во время процедуры в очаг боли вводится смесь анестетика и кортикостероида. Полный курс состоит из 10 – 12 сеансов. Блокада позволяет купировать острую боль и запустить восстановительные процессы в мышцах
При наличии болезненных триггерных точек врач проводит лечебную блокаду. Во время процедуры в очаг боли вводится смесь анестетика и кортикостероида. Полный курс состоит из 10 – 12 сеансов. Блокада позволяет купировать острую боль и запустить восстановительные процессы в мышцах.
Чем лечить миозит спинной мускулатуры определит врач после диагностики:
- Анальгетики: Аналгин, Темпалгин, Пенталгин, Каффетин и т. д. Эти препараты позволяют снять боль.
- Спазмолитики: Спазмалгон, Но-шпа, Андипал, Спазган. Расслабляют спазмированные мышцы, ослабляют боль.
- Миорелаксанты: Мидокалм, Нотриксум, Мускофлекс, Нотриксум. Снимают спазм мускулатуры.
- НПВС: Диклофенак, Некст, Паноксен, Напроксен, Нимесулид, Целококсиб, Парекоксиб. Купируют воспаление и боль.
- Антибиотики: Амоксиклав, Амоксициллин, Азитромицин, Кларитромицин, Ципролет. Назначают при инфекционном миозите.
- Противогельминтные средства: Веромокс, Пирантел, Декарис, Левамизол. Применяются при воспалении мышц спины на фоне гельминтоза.
- Противовирусные, иммуномодулирующие препараты: Интерферон, Виферон, Полиоксидоний. Назначается при миозите, вызванном вирусным заболеванием.
- Антимикотические средства: Флуконазол, Миконазол, Тербинафин. Показаны при грибковых заболеваниях.
- Противотуберкулезные препараты: Изониазид, Рифампицин, Стрептомицин. Применяются при внелегочном туберкулезе.
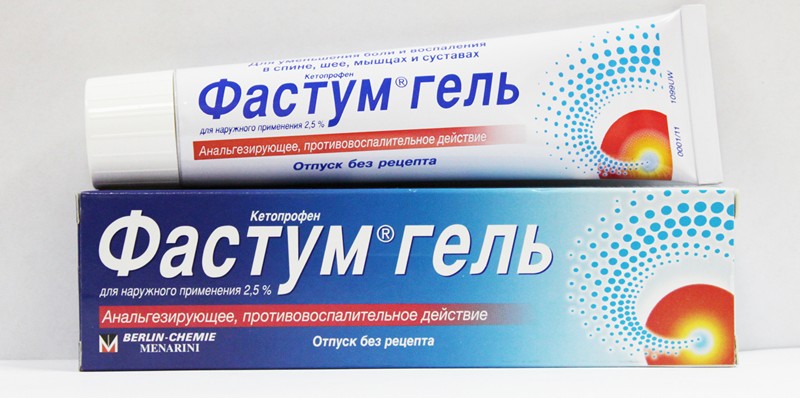
В домашних условиях облегчить боль помогут мази и гели на основе пчелиного или змеиного яда (Апизартрон, Вмпросал), муравьиного или камфорного спирта (Капсикам). Хороший эффект оказывают противовоспалительные, местнораздражающие, согревающие наружные средства, например, Фастум гель, Финалгон крем, настойка красного перца, раствор Меновазин.
То, как долго будет длиться лечение, зависит от стадии патологии и соблюдения пациентом всех указаний врача. Если правила терапии были соблюдены, то боль в мышцах спины исчезнет через 3 – 7 дней. Полностью вылечить патологию удастся через 3 – 6 недель.
Народные средства
Фото: cpi.studiod.com
Миозит требует квалифицированный медицинской помощи, однако существуют народные средства, применение которых направлено на уменьшение интенсивности проявления основных симптомов заболевания, а также на облегчение общего состояния человека. Так, например, широкое распространение среди населения имеют рецепты на основе лекарственных растений, обладающие противовоспалительным и анальгезирующим эффектами.
Предлагаем следующие рецепты:
компресс с использованием отвара еловой или сосновой хвои. Для приготовления отвара необходимо взять молодые шишки и залить их 0.5 л воды, после чего поставить на медленной огонь и кипятить в течение 45 минут. Далее следует в течение последующих 10 часов настаивать настой, после чего процедить его. К полученному настою добавляются овсяные хлопья. С помощью полученной смеси приготавливается компресс, который накладывается на беспокоящий участок и оставляется на 3 – 4 часа. Для наилучшего эффекта рекомендуется пораженное место поверх компресса укутать теплом (с этой целью хорошо подойдет шерстяной шарф);
отвар физалиса. Для его приготовления необходимо заранее подготовить 20 свежих плодов или 20 г сухого сырья. Далее растение заливается двумя стаканами дистиллированной воды, после чего отваривается на медленном огне в течение 30 минут. Затем отвар следует процедить и оставить в прохладном месте на некоторое время. Отвар рекомендуется принимать в охлажденном виде по ¼ стакана 3 раза в день перед приемом пищи. Курс лечения составляет 10 дней. При необходимости после перерыва курс повторяется;
мазь на основе почек ивы. Для ее приготовления следует растереть почки ивы и сливочное масло в однородную массу. После этого мазь можно втирать в воспаленную мышцу легкими массажными движениями
Важно отметить, что при гнойном миозите данное средство применять строго запрещено, так как любые надавливания на пораженную область вызывают ухудшение процесса;
компресс с использованием листа капусты. Для его приготовления возьмите лист капусты, подогрейте его в теплой воде, затем намыльте хозяйственным мылом и присыпьте содой
Компресс прикладывается к беспокоящей мышце и плотно привязывается каким-либо материалом, например, бинтом. Рекомендуется производить данную процедуру перед сном, чтобы дополнительно обеспечить покой воспаленной мышце.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания .
Особенности локализации
Диагноз устанавливают с учетом 2 составляющих. Это общие проявления и локальный болевой синдром. Миозит может сопровождаться и маскироваться под невралгию нервного узла. Но в большинстве случаев нейрогенная боль вторична и исчезает на фоне лечения основного заболевания.
При профессиональной форме внешние признаки могут отсутствовать. Отличительным симптомом в этом случае является уплотнение и жесткие включения в мышечной ткани.
Миозит мышц шеи и головы
Воспалительный процесс в шейном отделе диагностируют чаще остальных форм. Он затрагивает длинную мышцу головы и шеи.
Основными причинами являются ОРЗ, поражение вирусами, переохлаждение, травмы, остеохондроз. Признаки – ноющая боль, головные боли. При тяжелом течении заболевания спазм мускулатуры вызывает головокружения, сильные боли в висках и затылке. При поворотах головы болевой синдром нарастает. Присутствует ограниченность движений в плече.
При хронической форме заболевания болезненность усиливается в ночное время.
Мышц спины и плечей
Воспалительный процесс затрагивает мускулатуру плечевого пояса. Этот вид развивается после травмы, при повышенных или монотонных физических нагрузках. Такая локализация может свидетельствовать о дерматомиозите.
Симптомы мышечного миозита плеча:
- напряжение и припухлость мышечной ткани;
- боль ноющего характера в области плеча;
- резкие боли в плече при движении рукой.
Причиной миозита спины, области лопатки чаще является межреберная невралгия, травмы, переохлаждение.
Симптоматика заболевания:
- ноющий, тянущий характер боли;
- болевой синдром усиливается по вечерам и в ночное время;
- ощущение, что тянет ногу, ягодицу, поясничный отдел позвоночника;
- боль при дыхании по причине движения грудной клеткой;
- ограничение двигательной активности.
Эту форму воспалительного процесса следует дифференцировать от заболеваний сердечно-сосудистой системы, боли могут возникать с левой стороны и симптоматически сходны с проявлениями сердечного приступа.
Мышц ног и рук
Воспаление мышц голени встречается редко. Развивается на фоне аутоиммунных заболеваний. На начальном этапе основной жалобой является только слабость в ногах.
Со временем прогрессирует. При склеродермии развивается пролиферация соединительной ткани. Это приводит к инвалидизации пациента. Прогноз неблагоприятный.
Симптоматика воспалительного процесса в мышцах руки не отличается от признаков характерных для миозита. Болевой синдром возникает при напряжении и во время движения.
Грудных (межреберных мышц)
При этой форме происходит поражение межреберных мышц. В остром периоде боль возникает во время движения грудной клетки и носит приступообразный характер. Миозитный болевой синдром может распространиться на шею, плечевой пояс, руки. Симптомы напоминают проявление кардиальных заболеваний.
Болевой синдром затрудняет акты дыхания, кашля. Возникает ограничение подвижности в грудном отделе.
- Возможные последствия оссифицирующего миозита
- Сколько длится терапия при миозите шеи: способы лечения
Мышц лица и челюсти
Воспалительные процессы мышц в этой части тела являются следствием простуды, переохлаждения, излишней нагрузки на челюстно-лицевой сустав, заболеваний ротовой полости, зубов.
Основная симптоматика часто сопровождается невропатиями ветвей тройничного нерва, головными болями, спазмами жевательной мускулатуры. Лицо отекает, движение челюстями затруднено. Невралгия первой ветви тройничного нерва вызывает слезотечение, блефароспазм, боли в глазном яблоке.
Клинические проявления воспалительной патологии
Симптомы миозита чаще всего возникают резко и сразу достигают пика проявления. Болевые ощущения беспокоят в движении и в состоянии покоя, становятся причиной нарушения ночного сна.
Обязательными исследованиями для подтверждения диагноза «миозит» являются: лабораторные и инструментальные методы. Серологическая кровь — появление «миоцитспецифических антител» является надежным признаком аутоиммунного воспаления. Проекция мышц может быть определена некоторыми плотными кальцификациями, которые могут помочь в диагностике оссифицирующего миозита. В редких случаях физическая целостность рентгеновских лучей может обнаруживать кисты паразита, что является абсолютным рекомендуемым сигналом паразитарного миозита. При миозите в изображениях обнаруживаются изменения суставов.
. Для определения формы миозита необходимо оценить состояние комплексных данных и диагностических показателей пациентов.
Симптомы миозита:
- ноющая боль, локализующаяся в области поражённой мышцы, нарастающая во время движений;
- снижение мышечного тонуса;
- покраснение кожного покрова и воспалительного отёка в месте поражения;
- ноющая боль в области шеи, захватывающая область затылка, плеча, между лопаток;
- повышение температуры, симптомы лихорадки при гнойной форме миозита.
Прочитайте о в дополнение к данной статье.
Лечение острого миозита
Лечение Лечение определенной формы миозита заболевания. Главное в этой форме миозита — время, чтобы устранить причину заболевания. Если у мышцы не возникло гнойного очага, вы можете ограничить использование антибиотиков: пенициллины. Если пациент за 3 месяца до того, как болезнь не принимала никаких антибиотиков; Защищенные параметры Пенициллины — если пациент принял пенициллин в течение следующих 3 месяцев, макролиды — лучший вариант для устранения иммунитета бактерий к пенициллинам. Для лечения миозита у детей в возрасте до 5 лет предпочтительно использовать Йосамицин — антибиотик, который имеет минимальные побочные эффекты. Назначение одного из этих препаратов может иметь дело с бактериальной инфекцией, которая вызывает миозит.
Симптомы и признаки
Симптомы аутоиммунного миозита аналогичны у людей всех возрастов, однако оказалось, что воспаление мышц у детей часто развивается более внезапно, чем у взрослых. Симптомы, которые могут начаться во время инфекции или непосредственно после нее, включают:
- симметричную мышечную слабость (особенно в верхней части рук, бедер и голеней);
- боль в суставах (хотя чаще наблюдается незначительная мышечная боль);
- затруднения при глотании;
- жар;
- утомляемость и снижение массы тела.
Также может возникать феномен Рейно, для которого характерно внезапное побледнение пальцев и ощущение покалывания в них, либо онемение в ответ на воздействие холода или эмоциональное расстройство.
Мышечная слабость может развиваться медленно или внезапно, с постепенным усугублением в течение недель или месяцев. В связи с тем, что поражение в первую очередь затрагивает мышцы вблизи центра тела, возможны серьезные трудности с такими движениями, как поднятие руки выше уровня плеч, движение вверх по ступенькам и подъем с кресла или сиденья унитаза. При поражении мышц шеи может стать невозможным даже подъем головы с подушки. Лицам со слабостью плечевых или бедренных мышц может потребоваться использование инвалидного кресла или постоянный постельный режим. Повреждение мышц верхней части пищевода может приводить к трудностям с глотанием и регургитации пищи. При этом поражения мышц кистей, стоп и лица обычно не происходит.
Боль и воспаление в суставах присутствует приблизительно у 30 % больных. Боль и отек преимущественно незначительны.
Внутренние органы обычно не затрагиваются, кроме горла и пищевода. Однако не исключено поражение легких и сердца, приводящее к нарушениям сердечного ритма (аритмии), одышке и кашлю. Симптомы повреждения желудочно-кишечного тракта, которые могут наблюдаться у детей, но обычно отсутствуют у взрослых, вызваны воспалением кровеносных сосудов (васкулитом). Такие симптомы могут включать кровавую рвоту, черный, дегтеобразный стул и сильную боль в животе, в ряде случаев с образованием отверстия (перфорации) во внутренней оболочке кишечника.
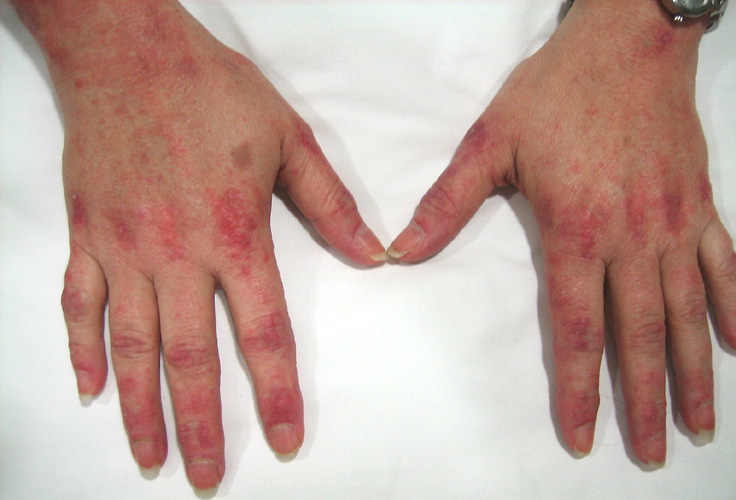
У лиц с дерматомиозитом возникают кожные изменения. Как правило, одновременно с мышечной слабостью и другими симптомами появляется сыпь. Темная или лиловая сыпь появляется на коже лица, с красноватой лиловой отечностью вокруг глаз (симптом «фиолетовых очков»). Сыпь может быть выпуклой и шелушащейся и наблюдаться почти на любом участке кожи, но чаще всего встречается на костяшках пальцев, локтях, коленях, на наружной стороне верхней части бедер и частично на кистях рук и стоп. Возможно покраснение и уплотнение кожи вокруг ногтей.
Когда сыпь сходит, на коже может возникать буроватая пигментация, рубцевание, сморщивание или депигментированные бледные пятна. Сыпь на коже волосистой части головы может напоминать псориаз и сильно зудеть. Также наблюдается чувствительность к солнечному свету и язвы на коже. Под кожей или в мышечной ткани, особенно у детей, могут возникать бугорки вследствие отложения кальция. Приподнятые красноватые бугорки могут появляться в области пястно-фаланговых суставов (так называемые папулы Готтрона), а иногда и в области межфаланговых суставов.
Иногда эти характерные кожные изменения наблюдаются при отсутствии мышечной слабости и воспаления. В этом случае заболевание называется амиопатическим дерматомиозитом.









Сайт medside.ru предлагает информацию о симптомах и лечении миозита. Это заболевание, при котором происходит воспаление мышц. В статье можно найти простое описание симптомов, таких как боль и ослабление мышц, а также рекомендации по лечению, включая применение тепла и обезболивающих препаратов. Если у вас есть подозрение на миозит, сайт medside.ru может быть полезным для получения базовой информации.