Холестеринемия
Содержание:
Формы гиперхолестеринемии
- эруптивные – мелкие папулы желтого цвета, локализующиеся преимущественно на бедрах и ягодицах;
- туберозные – имеют вид крупных бляшек или опухолей, которые, как правило, располагаются в области ягодиц, колен, локтей, на тыльной поверхности пальцев, лице, волосистой части головы. Новообразования могут иметь фиолетовый или бурый оттенок, красноватую или цианотичную кайму;
- сухожильные – локализуются преимущественно в области сухожилий разгибателей пальцев и ахилловых сухожилий;
- плоские – чаще всего обнаруживаются в складках кожи, особенно на ладонях;
- ксантелазмы – плоские ксантомы век, которые представляют собой приподнятые над кожей бляшки желтого цвета. Чаще обнаруживаются у женщин, не склонны к спонтанному разрешению.
Еще одним проявлением гиперхолестеринемии являются отложения холестерина по периферии роговицы глаза (липоидная дуга роговицы), которые имеют вид ободка белого или серовато-белого цвета. Липоидная дуга роговицы чаще наблюдается у курящих людей и является практически необратимой. Ее наличие свидетельствует о повышенном риске развития ишемической болезни сердца.
При гомозиготной форме семейной гиперхолестеринемии наблюдается значительное повышение уровня холестерина в крови, что проявляется формированием ксантом и липоидной дуги роговицы уже в детском возрасте. В пубертатном периоде у таких пациентов нередко происходит атероматозное поражение устья аорты и стеноз коронарных артерий сердца с развитием клинических проявлений ишемической болезни сердца.
В этом случае не исключена острая коронарная недостаточность, которая может стать причиной летального исхода.Гетерозиготная форма семейной гиперхолестеринемии, как правило, остается незамеченной длительное время, проявляясь сердечно-сосудистой недостаточностью уже во взрослом возрасте. При этом у женщин первые признаки патологии развиваются в среднем на 10 лет раньше, чем у мужчин.
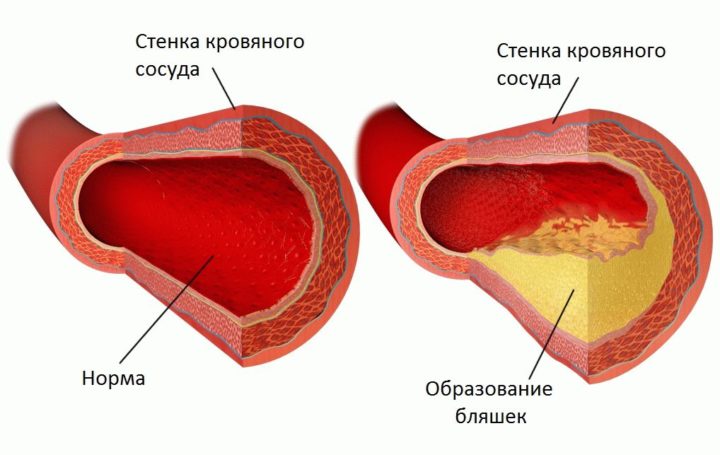
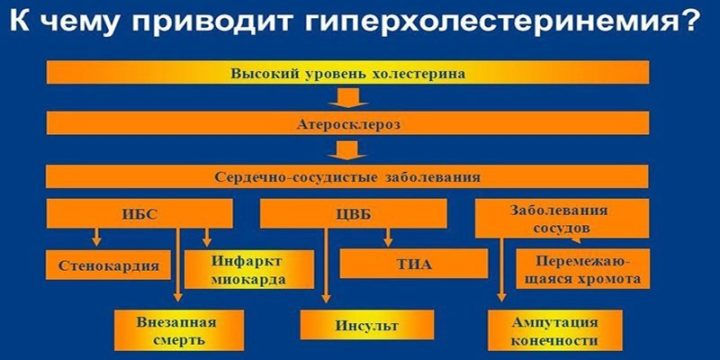
Гиперхолестеринемия может приводить к развитию атеросклероза. В свою очередь, это становится причиной повреждения сосудов, которые могут иметь различные проявления.Повышение уровня холестерина в крови провоцирует развитие атеросклероза, который, в свою очередь, проявляется сосудистой патологией (преимущественно атеросклеротическими поражениями кровеносных сосудов нижних конечностей, но возможно также повреждение мозговых, коронарных сосудов и т. д.).
Первичная форма
Этот вид полностью не исследован, поэтому нет такого средства, которое бы полностью предупредило его появление.Важно! Гомозиготная гиперхолестеринемия (семейная) формируется, если дефективный генный код имеется у матери и у отца. А гетерозиготная гиперхолестеринемия, если аномальный код заложен в гене только одного родителя.Гетерозиготный вид гиперхолестеринемии отмечается почти у 100% людей, а гомозитный вид является большой редкостью по МКБ 10
Она взаимосвязана с тем, какой образ жизни ведет человек. Поэтому алиментарная форма развивается из-за вредных привычек питания.
Данную патологию классифицируют исходя из причин по которой она развилась.
Вообще есть 3 формы заболевания, это:
- первичная;
- вторичная;
- алиментарная.
При этом есть еще 3 фактора:
- дефектные липопротеиды;
- нарушения чувствительности тканей;
- неполноценный синтез транспортных ферментов.
Вторичная форма гиперхолестеринемии происходит уже при определенных нарушениях и патологиях в организме, к ним могут относиться:
- эндокринные;
- печеночные;
- почечные.
Третья форма, алиментарная, возникает уже как следствие неправильного образа жизни, вредных привычек и отсутствии спорта.
Ее причины могут быть следующие:
- курение;
- чрезмерное употребление алкоголя;
- регулярное употребление жирной пищи;
- наркотические препараты;
- недостаток физических нагрузок;
- вредная еда с химическими добавками.
Внешнее протекание каждой формы имеет схожую специфику, не имея внешних проявлений. Диагноз может быть поставлен на основе кровяного анализа, если уровень холестерина превышает 5,18 ммоль на 1 литр.
Особенности лечения
На начальных стадиях гиперхолестеринемии, если заболевание не является наследственным, многим людям достаточно пересмотреть образ жизни. Изменить свой рацион, начать больше двигаться. Лечение лекарствами имеет смысл, если перемены не помогают.
Диета, примерное меню
Самой эффективной диетой для снижения холестерина признана вегетарианская. Людям, которые не могут найти в себе силы отказаться от мяса, советуют хотя бы уменьшить потребление красного мяса (свинины, говядины). Заменителем могут выступать бобовые, курица, кролик.
Ваша диета станет здоровее, если вы будете следовать следующим советам:
Выбирайте здоровые жиры. Насыщенные увеличивают уровень холестерина, ЛПНП. Красное мясо, яйца, цельные молочные продукты – основные источники таких липидов. Замените их растительным маслом, орехами, семечками.
Избегайте транс-жиров. Их очень много во всевозможных снеках и фаст-фудах. Добросовестные производители указывают количество транс-жиров на упаковке.
Ограничьте потребление холестерина: мясо, яичные желтки, необезжиренные молочные продукты.
Ешьте цельнозерновые каши. Овсянка, гречка, пшено, рис, макароны из твердых сортов пшеницы содержат клетчатку, витамины, минералы, которые необходимы организму.
Сделайте упор на фрукты, овощи. Эти продукты богаты пищевыми волокнами, витаминами, минералами. Самыми полезными считаются сезонные овощи.
Добавьте к своему рациону палтуса, тунца, треску, сельдь, скумбрию, лосось. Эти виды рыб содержат гораздо меньше насыщенных жиров, холестерина, чем курятина, говядина, свинина. Лосось, сельдь, скумбрия – хороший источник омега-3-жирных кислот, необходимых для здорового сердца.
Умеренные дозы алкоголя способны увеличивать концентрацию «полезных» липопротеидов, но не настолько, чтобы рекомендовать его как способ лечения. Злоупотребление приводит к нарушению работы печени, увеличивает риск развития атеросклероза, а также многих других заболеваний.
Идеальный рацион должен включать (% от общего числа калорий):
- насыщенные жиры – менее 7%;
- мононенасыщенные жиры – 20%;
- полиненасыщенные жиры – 10%;
- белки – 15%;
- углеводы — 50%;
- пищевые волокна — 25 г/день;
- холестерол – менее 200 мг/день.
Как может выглядеть ваше меню на день?
- Завтрак: овсянка с бананом, апельсиновый сок, тост, кофе или чай.
- Обед: порция овощного супа, яблоко, салат из помидоров, капусты, зелени, заправленный нежирной сметаной, рыба, компот.
- Ужин: рис, нежирный сыр, салат из сезонных овощей, фасоль.
- Перекусы: овощи, орехи, семечки, морковь.
Лекарственные препараты
Гиперхолестеринемия – редкая проблема, вылечить которую многим удается без лекарств. Все препараты назначаются только когда диета, физическая активность оказываются неэффективными. Врач может прописать таблетки для снижения холестерина пациентам, у которых вероятность развития осложнений очень высока. Прием лекарств не исключает необходимость следовать диете. Напротив, правильное питание – обязательное условие медикаментозной терапии.
Существует 5 групп лекарств, применяемых для коррекции уровня холестерина:
- Статины, другое название ингибиторы ГМГ-КоА-редуктазы. К ним относятся ловастатин, аторвастатин, симвастатин, правастатин, флувастатин, розувастатин. Статины блокируют работу фермента, необходимого для синтеза холестерола. Обладают способностью снижать уровень холестерина, «вредных» липопротеидов, повышать «хороших».
- Секвестранты желчных кислот. Самые типичные представители группы – холестирамин, а также колестипол. Эти препараты связывают свободные желчные кислоты организма, выводятся с калом. Единственный способ борьбы с дефицитом жирных кислот – расщепление холестерина. Эту группу препаратов назначают редко из-за их способности понижать уровень «хороших» липопротеидов.
- Витамин В3 (РР, никотиновая кислота). Ее большие дозы обладает холестеринснижающими свойствами.
- Фибраты. Гемфиброзил, фенофибрат, клофибрат назначаются людям прежде всего для борьбы с повышенным уровнем триглицеридов.
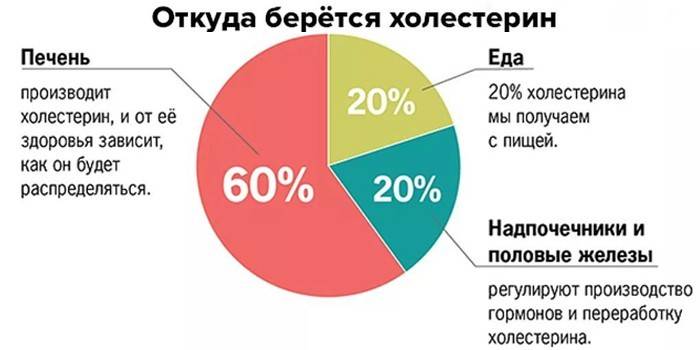
- Ингибиторы абсорбции холестерола. 20% стерола организм получает из пищи. Препараты этой группы уменьшают усвояемость холестерина из еды. Типичный представитель класса – Эзетимиб.
Статины – препараты первого выбора.
Диагностика
Установить максимально верный диагноз, можно только после осмотра доктора и пройдя лабораторную диагностику. Получить наиболее достоверную информацию об индексе липопротеидов можно после липидного биохимического анализа и липограммы.
Липограмма может показать не только повышенный общий холестерин пофракционно — гипер, или гипоальфахолестеринемия, а также гипербета холестеринемия и гипертриглицеридемия.
Для того чтобы выявить полный спектр липопротеидов доктор устанавливает диагноз по такой схеме:
- Осмотр пациента, на наличие ксантомы, или же ксантелазмы;
- Сбор анамнеза, который включает в себя информацию о наследственных болезнях в семье, информацию о врождённых генетических патологиях;
- Проведение исследования методом аускультации;
- Измерение индекса АД.
После первичного осмотра и установления первичного диагноза, доктор направляет пациента на лабораторную диагностику состава крови на содержание в организме липопротеидов:
- Общий клинический анализ состава крови;
- Биохимический липидный анализ состава крови, который также включает показатели креатинина в крови, а также индекс глюкозы и мочевой кислоты;
- Метод исследования — липограмма. Данный метод позволяет более точно уточнить патологию повышенного индекса липидов — гиперхолестеринемия, а также низкий показатель в крови липопротеидов — гипохолестеринемия;
- Анализ крови с применением иммунологических тестов;
- Проведение тестирования крови всех кровных родственников в семье, а биологические родители проходят расширенное исследование, на предмет выявления наследственных корней патологии гиперхолестеринемия.
Анализ крови с применением иммунологических тестов
К каким докторам следует обращаться если у Вас Гиперхолестеринемия:
Кардиолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гиперхолестеринемии, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Гиперхолестеринемия причины
Для того чтобы разобраться в патогенезе гиперхолестеринемии необходимо сначала изучить процессы липидного обмена.
В нормальных условиях в организм человека попадают жиры различных типов. Основными из них, теми, которые участвуют в энергетических и различных анаболических процессах являются триацилглицериды, свободный холестерин и сложносоставные липиды.
После того как эти жиры попадают в организм, каждый из них подвергается своим процессам расщепления. Триацилглицериды под действием панкреатических и желчных кислот распадаются до более мелких составляющих. Точно так же всасываются и другие липиды: холестерин всасывается в свободном состоянии, его более сложные соединения расщепляются под действием ферментов.
Далее расщепленные и более легкие жиры всасываются энтероцитами. Это клетки тонкой кишки, которые занимаются абсорбированием полезных веществ из химуса — пищевого комка, который продвигается по желудочно-кишечному тракту человека во время осуществления процессов пищеварения. В энтероцитах расщепленные жиры превращаются в свои транспортные формы. Их называют хиломикроны. Хиломикроны представляют собой микроскопические жировые капельки, покрытые слоем активных белков и фосфолипидов. Далее хиломикроны через мембрану энтероцитов путешествуют в лимфатическую систему, а через нее попадают в периферический кровоток.
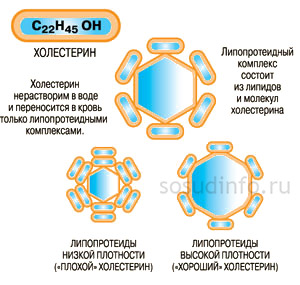
Здесь нужно сказать, что самостоятельно попасть в нужные органы для дальнейшего их преобразования хиломикроны не могут, для этого им нужна помощь других компонентов. Эту помощь оказывают липопротеиды крови — специальные комплексы липидов крови, соединенные с белками. Липопротеиды помогают хиломикронам не раствориться в крови раньше времени, прежде чем они достигнут нужных органов. Липопротеиды различны по своей плотности и подразделяются на следующие подклассы:
— Липопротеиды, имеющие очень низкую плотность (ЛПОНП)
— Липопротеиды, характеризующиеся низкой плотностью (ЛПНП)
— Липопротеиды с промежуточной плотностью (ЛППП)
— Липопротеиды, характеризующиеся высокой плотностью (ЛПВП)
Казалось бы, очень простая классификация, но именно она занимает главенствующее место в предпосылках гиперхолестеринемии. Каждый из этих липопротеидов занимается транспортом определенных липидов. Гиперхолестеринемия развивается из-за нарушения функции липопротеидов, которые заключаются в захвате и транспорте липидов в ткани.
Самую главную роль в транспорте хиломикронов играют как раз липопротеиды очень низкой и низкой плотности. Эти липопротеиды появляются на свет в клетках печени и по сосудам направляются к энтероцитам, где связываются с хиломикронами и перевозят их к тканям. Основная спецификация этих липопротеидов — транспорт триглицеридов.
ЛПНП являются основным «транспортом» для холестерина. Они разносят холестерин в необходимые органы.
Липопротеиды, которые отличаются высокой плотностью, появляются в клетках печени и тонкой кишки, имея очень особенную функцию. Они занимаются «вытягиванием» лишнего холестерина из клеток тканей. Это самые главные «защитники» организма, которые выполняют «антиатерогенную» функцию.
Таким образом, ЛПВП являются липопротеидами «защитниками», а липопротеиды, имеющие низкую плотность — это «транспорт» для преобразованных жиров.
Именно липопротеиды низкой плотности могут стать причиной гиперхолестеринемии. Но происходит это только тогда, когда липопротеиды низкой плотности «дезориентируются», то есть теряют функцию разносить хиломикроны по нуждающимся в них тканям. Именно тогда развивается такое общее состояние, как гиперлипопротеинемия (гиперхолестеринемия является ее подвидом).
Гиперлипопротеинемия характеризуется патологическим повышением количества липидов в крови. Соответственно гиперхолестеринемия, по аналогии, будет состоянием, при котором в крови будет повышаться уровень холестерина. Как вы догадались, «виноватыми» в появлении гиперхолестеринемии будут липопротеиды низкой плотности, которые будут транспортировать чрезмерное количество холестерина к клеткам и тканям.
Причин, почему вдруг в нормально функционирующем организме возникают подобные проблемы, несколько. Согласно им заболевание делят на первичную гиперхолестеринемию и вторичную гиперхолестеринемию.
Диагностика
Методы диагностирования гиперхолестеринемии, схожи с выявлением гипертриглицеридемии и заключаются в:
Советуем вам почитать:Атеросклероз сосудов и его профилактика
Анализе анамнеза заболевания и жалоб на здоровье. Врач должен уточнить период возникновения ксантомы, липоидной дуги роговицы. Анализе анамнеза родных
На данном этапе важно выяснить какими недугами болели ближайшие родственники, кем работали, болели ли инфекционными болезнями
Особенно важно обратить внимание на наличие перенесённого атеросклероза, инфаркта миокарда или инсульта у пациента и его родителей. Физикальном осмотре, при котором врачи отмечают наличие ксантом, ксантелазмы и липоидной дуги роговицы
При гиперхолестеринемии не возникают изменения при простукиваниях и выслушивании сердечной мышцы
Показатель артериального давления может быть повышен. Анализе мочи и крови. С помощью анализов можно выявить воспалительный процесс и сопутствующие патологии. Биохимическом анализе крови, определяющем уровень сахара и общего белка крови. И также с помощью биохимии можно определить степень мочевой кислоты, креатинина. Липидограмме (анализе крови на липиды) — основном методе диагностирования гиперхолестеринемии. В данном случае специалисты сопоставляют соотношение проатерогенных и антиатерогенных липидов. При показателе, превышающем отметку 3, риск развития атеросклероза повышается. Иммунологическом анализе крови. Данный метод диагностирования позволяет определить уровень содержания антител к хламидиям (микроорганизмам, способствующим развитию атеросклероза). И также выявляется уровень С-реактивного протеина, повышающегося при наличии воспалительного процесса в крови. Проведении генетического анализа с целью выявления генов, которые отвечают за развитие наследственной патологии.
Проявления болезни
Высокий уровень холестерина в крови сам по себе не вызывает никаких симптомов. Человек даже не догадывается о своей проблеме, пока не сдаст анализы крови.
Симптомы этого заболевания могут быть следующими:
• Высокий уровень холестерина в крови пациента
• Холестериновые отложения на коленях, локтях и ягодицах – ксантомы.
• Боль в груди, вызванная сужением коронарных сосудов – стенокардия.
• Инфаркты, которые случаются в относительно раннем возрасте.
Механизм семейной гиперхолестеринемии
Холестерин доставляется к клеткам с током крови. Молекулы ЛПНП прикрепляются к особым клеточным рецепторам, будучи как бы созданными для них (по принципу «ключ к замку»). Благодаря наличию этих рецепторов холестерин проникает в клетки и выполняет свои природные функции.
Ген в 19-й хромосоме, называемый LDLR-геном, кодирует эти клеточные рецепторы. При семейной гиперхолестеринемии у больных наследуется мутация LDLR-гена, которая нарушает развитие холестериновых рецепторов, их количество и структуру. Это означает, что ЛПНП недостаточно хорошо усваиваются клетками, оставаясь в свободном виде в кровотоке. Высокий уровень ЛПНП в крови приводит к развитию атеросклероза – основной причины инфарктов и других тяжелых заболеваний.
Наследование семейной гиперхолестеринемии
Семейная гиперхолестеринемия – это так называемое аутосомно-доминантное заболевание. В большом количестве случаев дефектный ген наследуется от одного носителя; в редких случаях носителями являются оба родителя.
1. Дефектный ген у одного из родителей.
Если один из родителей является носителем одного нормального и одного дефектного гена в паре, то каждый ребенок имеет 50% вероятность наследования одного мутировавшего гена. Риск развития заболеваний коронарных сосудов в раннем возрасте зависит от возраста и пола больного ребенка:
• У 50% мужчин с этим заболеванием болезни коронарных артерий развиваются до того, как они достигают 50-летнего возраста.
• Все 100% мужчин, рожденных от носителя семейной гиперлипидемии, будут страдать коронарными заболевания к 70 годам.
• Примерно у 85% таких мужчин может случиться инфаркт миокарда до достижения ими 60-летнего возраста.
• У 12% женщин, наследовавших эту мутацию, возникнут заболевания коронарных артерий до 50-летнего возраста. Около 74% из них будут страдать коронарными заболеваниями к 70 годам.
2. Дефектный ген у обоих родителей.
В этом случае прогноз более пессимистичный – каждый четвертый ребенок (25%) наследует сразу два дефектных гена в паре. При этом у ребенка развиваются тяжелые коронарные заболевания в первые десятилетия жизни, даже в детском возрасте. Эта форма семейной гиперхолестеринемии устойчива к лечению. Несмотря на все меры, риск сердечного приступа остается очень высоким. У больных может наблюдаться интенсивное отложение избыточного холестерина под кожей – многочисленные ксантомы на коленях, локтях, ягодицах.
Классификация
Основной и уже используемый на протяжении многих лет способ классификации гиперхолестеринемии был предложен в середине прошлого столетия. Он называется типизация по Фредриксону. Главным критерием, используемым в этой методике, является вид вещества, которое провоцирует развитие патологии. Исходя из этого, насчитывается 6 типов расстройства.
Тип 1
Увеличивается содержание хиломикронов – небольших частиц, способных хорошо прикрепляться на сосудистых стенках. Но к образованию бляшек их повышение практически никогда не приводит. Как правило, данная разновидность нарушения носит наследственный характер.
Поэтому полноценное лечение заключается в сведении к минимуму дальнейшего развития дисфункции. Воздействовать на этиологию радикальным образом возможности нет. В ходе терапии для избавления организма от лишних жиров используются лекарственные препараты – статины. Следует отметить, что встречается данный диагноз крайне редко.
Тип 2а
При этом виде нарушений отмечается рост содержания ЛПНП, то есть «плохого» холестерина. Благодаря многочисленным исследованиям было установлено, что гиперхолестеринемия 2а типа также имеет генетическое происхождение, и этот фактор играет ведущую роль. Терапевтический подход идентичен вышеописанной разновидности – включает в себя прием статинов и никотиновой кислоты.
Тип 2b
Такое состояние является наиболее опасной формой, поскольку имеет комплексный характер. У пациента определяется повышенный уровень ЛПОНП, ЛПНП и триглицеридов в крови, что носит название гипертриглицеридемия. В связи с чем требуются системные коррекционные мероприятия.
Без надлежащего лечения с высокой долей вероятности можно предположить развитие атеросклеротических бляшек. Но, несмотря на тяжесть, патологический процесс протекает довольно медленно и вяло. Поэтому у врача есть время на тщательную разработку максимально подходящей терапевтической стратегии.
Тип 3
Этот тип изучен пока недостаточно хорошо. Но выяснено, что причина его возникновения наследственная. Для типа 3 типичен рост ЛППП. Специфичной чертой данного нарушения является полное отсутствие каких-либо симптомов на протяжении весьма длительного периода. В ходе терапии предпочтение отдается фибратам, поскольку назначение статинов не приносит ожидаемого эффекта.
Типы гиперхолестеринемии
Тип 4
Состояние развивается на фоне роста в крови ЛПОНП. Тип 4 – один из основных видов, являющихся причиной развития бляшек на сосудистых стенках. При нем становление атеросклероза носит стремительный характер, что сопровождается большой опасностью для здоровья пациента. Лечение в данном случае обязательно, и желательно начинать его как можно раньше. В основном применяется никотиновая кислота, а вот статины в меньшей степени, так как их эффективность в этой ситуации недостаточна.
Тип 5
Разновидность имеет комбинированную, и потому опасную форму. Одновременно сочетает черты нескольких нарушений – увеличиваются хиломикроны и ЛПОНП. Расстройство характеризуется генетическим происхождением, как и большая часть упомянутых ранее. Из-за тяжести патологии терапию следует начинать максимально быстро, поскольку времени на восстановление мало.
Справка! Чистая гиперхолестеринемия, когда увеличивается содержание только холестерина, то есть ЛПНП (тип 2а), отмечается достаточно редко. Гораздо чаще встречаются комбинированные разновидности расстройства.
Также существуют и другие классификации, к примеру, по происхождению патологического процесса. Первичная форма. Причины возникновения такого нарушения кроются в генах, и передаются от родителей детям. Поэтому оно и носит название «семейная гиперхолестеринемия». Отклонения в организме начинают происходить с раннего возраста, но у детей их сложно диагностировать, так как симптомы появляются значительно позже.
Эта форма гиперхолестеринемии пока полностью не изучена, и стопроцентного средства ее предупреждения также не существует. Гомозиготная СГ развивается, если ребенок получает аномальные гены от обоих родителей, а гетерозиготная – если носителем является только отец или мать. Первая разновидность встречается очень редко – примерно один случай на миллион, в то время как вторая (гетерозиготная) – у 90 % людей.
Вторичная форма. Случаев ее возникновения намного больше. Расстройство появляется под воздействием определенных факторов – различных заболеваний и нарушений обменных процессов. Алиментарная форма. Обусловлена образом жизни конкретного человека, и развивается вследствие нездоровых привычек питания.
Народные средства
Лечение гиперхолестеринемии предусматривает комплексный подход. Помочь в решении проблем с холестерином способны средства народной медицины, доступные и безопасные.
При гиперхолестеринемии хороший эффект дают:
- Шиповник. 20 г сушеных измельченных ягод залить стаканом кипятка. Варить 15 минут, профильтровать. Пить дважды в день по полстакана;
- Бессмертник. 10 г измельченных цветков залить стаканом воды. Варить 30 минут. Пить натощак по десертной ложке три раза в день. Курс – месяц. Сделав 10-дневный перерыв, лечение можно продолжить;
- Вахта трехлистная. Посыпать измельченными листьями приготовленную пищу в качестве приправы;
Расторопша. Растереть семена в муку. Принимать по чайной ложечке во время еды; - Чеснок. 350 г измельченного чеснока залить стаканом спирта. Поставить на сутки в темное место, профильтровать. Пить 2-3 раза в день: 20 капель на стакан молока;
- Грейпфрут. Очистив, мелко нарезать, добавить тертую морковь, две чайных ложечки меда, два измельченных грецких ореха и полстакана кефира (обезжиренного). Хорошенько размешать, пить раз в день.
Симптомы заболевания
Чтобы вовремя заподозрить проблему, необходимо знать характерные симптомы гиперхолестеринемии. Самым первым проявлением патологии считаются повышенные холестериновые показатели в крови, которые регистрируются на протяжении длительного времени. Видимым симптомами, указывающими на избыток сывороточного холестерола, являются:
- ксантомы – скопления жировых молекул в тканях организма. Они могут находиться в области ягодиц, бёдер и иметь вид желтоватых бугорков (эруптивные), в области коленных, локтевых сгибов, разгибательных поверхностях пальцев рук и ног в виде желтых бугристостей с фиолетовой окантовкой (туберозные), сухожильные ксантомы поражают ткань ахиллова или других сухожилий, на ладонной поверхности кистей рук встречаются плоские жировые пятна;
- ксантелазмы – накопление избытка холестерола в виде желтоватых пузырьков под кожей вокруг глазничных щелей, на веках;
- жировая дуга – отложение липидов в виде желто-серой полосы по периметру роговицы.
При патологии липидного обмена, возникает такое опасное заболевание, сопровождающееся гиперхолестеринемией, как атеросклероз. Его особенностью является отложение жиров на эндотелиальной выстилке сосудов, которые несут кровь к головному мозгу, нижним и верхним конечностям, почкам, органам брюшной полости. Очень часто атеросклеротическое поражение сосудистого русла протекает без выраженных клинических проявлений. Иногда больные жалуются на головокружения, снижение зрения, онемение рук и ног, болевые ощущения во время ходьбы, боли за грудиной, в животе во время отдыха или при физической активности.
Обычно атеросклероз вместе с гиперхолестеринемией диагностируются уже на стадии развития опасных осложнений – инфарктов, тромбозов сосудов кишечника, нижних конечностей, острых нарушений мозгового кровообращения. Для заболевания мочевой системы также характерна гиперхолестеринемия. Избыток жиров откладывается в сосудистой сети почек, что приводит к ухудшению кровотока в них и развитию ишемии. Результатом этого становится нарушение их структуры и функции, что проявляется повышением кровяного давления, задержкой выведения продуктов обмена из организма, снижением суточного диуреза и может закончиться формированием хронической почечной недостаточности.
Причины развития
Этиология синдрома имеют разную природу возникновения:
- Данный синдром может быть передан по наследству ребёнку от биологических родителей. Причиной передачи аномальной поломки на генном уровне может быть один из биологических родителей, так и одновременно двое родителей могут иметь дефекты в генах. Данный процесс искажает информацию организму о норме синтезирования холестерина. Происходит излишняя выработка молекул холестерина, что приводит к значительному его переизбытку;
- Приобретенная причина патологии, когда больной не соблюдает меру в употреблении жирной пищи, содержащей в большом количестве липопротеиды низкой плотности. Существует временное повышение холестерина — это когда человек скушал большое количество жирной еды животного происхождения. А также постоянное повышение индекса холестерина — это хроническое переедание больного продуктов содержащих животный жир.
Хроническое переедание больного продуктов содержащих животный жир
Гиперлипидемия
Кроме генетической предрасположенности к накоплению холестерина и беспорядочного питания холестеринсодержащей пищи, гиперлипидемию могут спровоцировать заболевания в организме, имеющие хроническую стадию развития:
- Заболевание эндокринного органа щитовидной железы — гипотиреоз. При недостаточной выработке данным органом гормонов, которое происходит на фоне воспаления в органе, или же по причине новообразования в нем, возникают нарушения в обменном процессе организма и нарушения в метаболизме всего человеческого организма;
- Патология эндокринной системы — сахарный диабет. При диабете происходит нарушение в способности молекул глюкозы проникать в клетки тканей, и избыток сахаров находится в составе крови, что нарушает целостность внутренних мембран сосудистых оболочек. При нормативном индексе глюкозы от 3,30 ммоль/л до 5,0 ммоль/л, при сахарном диабете индекс в составе крови имеет показатель не меньше 60,0 ммоль/л, а также может доходить и больше 20,0 ммоль/л;
- Изменения в клетках печени, что приводит к не правильному функционированию органа, и происходит низкий отток жёлчи с органа. При плохом оттоке жёлчи не происходит утилизация всего отработанного холестерина, что приводит к гиперлипидемии. Может спровоцировать данную патологию камни в жёлчном пузыре, или же камни в желчевыводящих протоках.
Факторы-провокаторы
Вызвать повышенное содержание в организме липопротеидов могут такие факторы-провокаторы:
- Длительный период приема медикаментов, относящихся к группе диуретиков, к классу бета-блокаторов, а также к иммунодепрессантам;
- Малоподвижный образ проживания, что провоцирует застой в системе кровотока, а также застой в метаболизме;
- Никотиновая зависимость;
- Хронический алкоголизм;
- Зависимость от наркотиков;
- Хроническая степень развития гипертонии;
- Возрастная категория для мужчин — 45 лет, для женщин в период климакса;
- Если в роду есть родственники, которые болели атеросклерозом, или же перенесшие инсульт (инфаркт), риск заболевания гиперхолестеринемия возрастает в несколько раз. По мкб — 10 может иметь данная патология разную подгруппу.
На приеме у врача
Причины и симптоматика гиперхолестеринемии
Повышение уровня холестерина в крови может развиваться по разным причинам. Это возможно при наследственной предрасположенности, в этом случае речь идет о семейной гиперхолестеринемии. Причина заключается в мутации гена. В результате повышается синтез холестерола или снижается его утилизация.
Высокий холестерин может появляться на фоне патологии эндокринной системы. Например, при снижении продукции половых гормонов у женщин. Низкий уровень эстрогенов может спровоцировать развитие патологии липидного обмена. Нередко гиперхолестеринемия развивается в результате поражения печени. Отрицательно влияет на обмен липидов и патология углеводного обмена, в частности сахарный диабет.
В других случаях причины связаны с погрешностями в питании. Повышенное потребление холестерина с продуктами может провоцировать развитие дислипидемии. К этому приводит частое потребление мясных продуктов, яиц, особенно при низком содержании в рационе клетчатки.
В некоторых случаях патология протекает бессимптомно, и выявить изменения можно только при использовании дополнительных методов исследования. Это происходит тогда, когда изменение показателей липидного обмена не сопровождается патологией со стороны сосудов. То есть если высокий холестерин не приводит к формированию бляшек – клинические симптомы болезни отсутствуют.
Бляшки в сосудах
Если же развиваются атеросклеротические изменения в сосудах, возникают симптомы поражения внутренних органов. Клинически это проявляется следующими признаками:
- Симптомы ишемического поражения головного мозга: головокружение, нарушение сознания, снижение памяти, внимания, концентрации.
- Признаки ишемии миокарда: боль в загрудинной области, одышка, периферические отеки. Симптомы развиваются постепенно, вначале боль возникает только при значительной нагрузке, затем может появляться даже в покое.
- Симптомы ишемии нижних конечностей: побледнение кожных покровов, болезненные ощущения, похолодание.
- Признаки абдоминальной ишемии: боль в области живота, нарушение дефекации.
Последствия гиперхолестеринемии
Также могут возникать специфические симптомы со стороны кожи в виде отложения липидов (ксантомы). Внешне они выглядят как округлые образования желтоватого цвета. Их локализация может быть различной: поверхность век, шея, верхние и нижние конечности. Ксантомы безболезненные, не сопровождаются воспалительной реакцией: кожа вокруг не красная, не отечная.









Добавить комментарий