Холестерин лпнп (ldl-c)
Содержание:
Причины понижения индекса ЛПВП
Пониженный индекс ЛПВП в человеческом организме диагностируется достаточно часто и может быть взаимосвязано с такими патологиями:
- Сбой в эндокринной системе, что спровоцировал патологию сахарный диабет, который и стал причиной понижения фракции ЛПВП и повышения фракции ЛПНП;
- Гипотиреоз щитовидной железы;
- Нарушения в гормональном фоне пациента;
- Острые гепатиты;
- Цирроз клеток печени;
- Ожирение печени;
- Онкологические злокачественные новообразования в клетках печени (рак);
- Патологии почечного органа;
- Генетическая гиперлипопротеинемия 4 типа;
- Инфекционные процессы в острой форме развития;
- Неправильное питание с поступлением в организм экзогенного холестерина низкой молекулярной плотности.
Лечение сниженного холестерина высокой плотности молекул направлено на устранение причины развития данной патологии и повышения фракции ЛПВП.
Липопротеид
Как повысить?
Необходимо выявить причину сильного повышения липопротеидов высокой молекулярной плотности, а тогда начинать лечение.
Если по результатам диагностики повышены все фракции холестерола и фракция ЛПНП очень высокая, а ОХ выше, чем 8,0 ммоль на литр, тогда необходимо применять медикаментозное лечение, направленное на ингибирование ГМГ-КоА-редуктазы такими группами препаратов:
- Группа препаратов статинов, что снижают синтезирование клетками печени молекул холестерина — это препараты Розувастатин, Аторвастатин;
- Антиагрегантов, которые способны разжижать плазму состава крови — это препарат Аспирин;
- Группа препаратов фибратов — снижают выработку липидов низкой плотности, что повышает синтез липидов высокой молекулярной плотности. Применяют для лечения препарат Фенофибрат;
- Секвестранты желчных кислот.
Также необходимо помнить и о диете. Но только комплекс диетического питания должен подбирать лечащий доктор вместе с диетологом.
Если ЛПНП не повышены, тогда необходимо ввести в рацион больше продуктов животного происхождения, которые способны повысить общий холестерин, и фракцию ЛПВП.
К таким продуктам относятся:
- Мясо и молочные продукты с минимальной жирностью. Мясо предпочтительно употреблять нежирных сортов, потому что в нем есть необходимый белок, но минимум насыщенного жира;
- Яйца, максимум 3 штуки в неделю, а яичный белок можно кушать ежедневно;
- Для повышения липопротеинов, рыба в меню должна быть не меньше, чем 3 раза за 7 дней;
- Ввести в рацион максимальное употребление овощей, зелени, ягод и фруктов;
- Кушать каши из бобовых и злаковых культур;
- Прием еды должен быть не меньше, чем 6 раз в сутки.
А также полностью отказаться от жареной еды и копченых продуктов, не употреблять соусы промышленного производства и консервы.
Принцип диеты — это не спровоцировать повышение холестериновых фракций ЛПНП и ЛПОНП, что может быть чревато для организма.
Если причиной нарушения обмена липидов является ожирение, необходимо сбросить лишний вес.
Снижение веса всего на 5,0 — 10,0 килограмм существенно отразиться на обменных процессах и это будет видно по результатам биохимических лабораторных анализов.
Физкультура помогает в борьбе против плохого холестерина
Расшифровка результатов
Если показатели ЛПНП и ЛПВП находятся в пределах нормы, это говорит о том, что число холестерина в крови допустимое. Обычно о том, повышен холестерин или нет, говорит общий показатель. Тактика лечения определяется после проведения дополнительных исследований, позволяющих определить возможную причину отклонений и то, насколько пострадали сосуды.
Хотя более опасным считается увеличение уровня ЛПНП, если холестерин ЛПВП повышен, это также отрицательно сказывается на сосудах и требует лечения.
Что значит пониженный холестерин
Пониженный холестерин свидетельствует о наличии одного из таких возможных заболеваний:
Советуем прочитать:Норма липопротеидов низкой плотности
- патологические заболевания печени – органа, отвечающего за выработку холестерола, если в его работе происходит сбой, это сказывается на синтезе липидов;
- инфекционные болезни, при которых происходит интоксикация всего организма;
- анемия;
- тяжелые психологические состояния, при которых ухудшается эмоциональный фон человека и ухудшаются умственные способности;
- проблемы с пищеварением.
Последняя причина часто связана с неправильным питанием, причем не со злоупотреблением вредной пищей, а с недоеданием, голоданием, вредными диетами для похудения. Если результат анализа показал недостаток холестерола, необходимо пересмотреть свой рацион, сделать его более полноценным, богатым на полезные продукты.
Если игнорировать снижение уровня холестерина, возможно развитие таких осложнений, как:
- психические расстройства вплоть до склонности к суициду;
- снижение полового влечения;
- бесплодие;
- остеопороз;
- сахарный диабет;
- дефицит витаминов А, В, С, Д;
- нарушения работы эндокринной системы;
- хронические заболевания желудка;
- другие.
Что значит повышенный холестерин
Повышенный холестерин означает, что в организме слишком много жиров. Это может быть связано с такими заболеваниями, как:
- сахарный диабет;
- заболевания шитовидной железы и другие эндокринные сбои;
- гормональный сбой;
- наследственная предрасположенность;
- хронические заболевания печени.
Однако часто повышенный холестерин означает, что человек неправильно питается и ведет нездоровый образ жизни. Такие вредные привычки, как употребление фастфудов, злоупотребление алкоголем, курение, малоподвижный образ жизни, сказываются отрицательно на липидном обмене. Также из-за них происходит нарушение выработки холестерола печенью.
Из-за вредной пищи холестерол может накапливаться в организме десятилетиями, важно ежегодно сдавать кровь, чтобы вовремя обнаружить проблему и начать питаться правильно
Чтобы нормализовать уровень холестерина, назначается диетотерапия – исключение из рациона жирной пищи, добавление в него продуктов, богатых клетчаткой, свежих овощей, фруктов, зелени. Также требуется заниматься спортом и отказаться от вредных привычек. Если показатели нормы превышены намного, потребуется медикаментозное лечение, основу которого составляют статины.
Анализ на холестерин ЛПВП и ЛПНП позволяет определить как количество каждого вида, так и общий показатель
Чтобы получить точный результат, важно подготовиться к процедуре, учесть все факторы, которые могут исказить результат. Если результат превышает или не достает до допустимой нормы, требуется дальнейшее обследование и назначение лечения
Когда назначают анализ (исследование) крови?
Биохимический анализ крови на ЛПНП холестерин, являясь частью «обычной» липидограммы, прежде всего, назначается для адекватной оценки рисков развития атеросклеротических ССЗ (т.е. сердечно-сосудистых заболеваний). Так как, по сравнению со всеми остальными фракциями холестерина, именно ХС ЛПНП, будучи в преизбытке, считается «нежелательным» (или «плохим»). Поскольку его «излишки», (постепенно) накапливаясь в стенках кровеносных сосудов, образуют «атеросклеротические бляшки». Данные образования, чем-то похожие на «растущие горы», не только – мешают нормальному кровотоку, но и способны закупоривать сосуды. А это чревато – инфарктом, гангреной конечностей или инсультом.
Далее, врач принимает решение о наилучшем способе лечения (в зависимости от пограничного или высокого количества ЛПНП холестерина в плазме крови, а также наличия прочих факторов риска – они описаны чуть НИЖЕ). И, соответственно, контролирует – его эффективность. Наиболее результативными вариантами лечения являются – некоторые изменения в образе жизни (отказ от вредных привычек, специальные диеты и ЛФК / лечебная физкультура). А также приём гиполипидемических лекарственных препаратов (ATC код C10), например, СТАТИНОВ. При назначении последних – лечащие специалисты обязательно проконтролируют их эффективность при помощи повторного анализа крови (на ХС ЛПНП) через 4-12 недель (с момента начала медикаментозной терапии), а затем – через каждые 3-12 месяцев.
ОСНОВНЫЕ ФАКТОРЫ РИСКА развития ССЗ (кроме высокого уровня ХС ЛПНП):
- курение (особенно «красных» табачных изделий с повышенным содержанием никотина и смол);
- избыточный вес (при ИМТ от 25 и выше, согласно данных ВОЗ) или ожирение (при ИМТ от 30 и более), узнайте свой показатель ИМТ при помощи ОНЛАЙН-КАЛЬКУЛЯТОРА;
- «нездоровый» рацион питания (с преизбытком транс-жиров, жиров животного происхождения и прочих, повышающих «плохой» холестерин продуктов);
- малоактивный / «сидячий» образ жизни или гиподинамия («сидячая работа» или же прочие ограничения двигательной активности);
- возраст человека (мужчины – от 45-ти лет и старше, женщины – от 55-ти лет и более);
- гипертония / артериальная гипертензия (синдром повышенного кровяного давления ≥ 140/90 мм рт. ст.);
- семейный анамнез преждевременных ССЗ (у родственников 1-й степени, т.е. у отцов – до 55-ти лет и матерей – до 65-ти лет);
- Перенесенные в прошлом – инфаркт или ИБС (ишемическая болезнь сердца);
- Диабет 2 типа или же пред/диабет.
ПРИМЕЧАНИЕ: показатели ЛПВП холестерина — от 1,55 ммоль/л (60 мг/дл) и выше, согласно положениям NCEP (от 2002 года), считаются «отрицательным фактором риска», что позволяет исключить из общего количества – один из выше/перечисленных факторов риска.
Анализ крови в целях профилактики для взрослых мужчин и женщин
Во многих зарубежных странах биохимический анализ крови на уровень ХС ЛПНП (LDL-C), может быть назначен (как часть липидограммы) во время проведения обязательного / регулярного медицинского обследования. Согласно рекомендациям NCEP (ATP III) все взрослые мужчины и женщины без факторов риска развития ССЗ (указанных в списке – ВЫШЕ), должны проходить такие анализы через каждые 4-6 лет.
В то же время для людей, которые все же имеют 1 или несколько главных факторов риска, липидный профиль крови (натощак) может быть назначен ЧАЩЕ (на усмотрение «семейного врача»). Кроме того, он всегда назначается (кстати, и у нас, и в зарубежных странах), когда в общем анализе крови (из пальца) наблюдается повышенный холестерин (ХС). То есть, он нужен врачам для того, чтобы проверить: а не является уровень ОХС (т.е. Общего Холестерина) высоким – именно по причине повышенного количества ЛПНП холестерина?
Анализ крови на ХС ЛПНП в профилактических целях для подростков и детей
Например, в США и Канаде, согласно рекомендациям AAP (Американской Академии Педиатрии), дети проходят липидограмму в 9-11 лет (т.е. при переходе в подростковый возраст). И еще один раз, будучи юношами и девушками, в период от 17-ти до 21 года. Конечно же, более ранние (и более частые) комплексные исследования липидного спектра крови могут быть назначены – и для детей, и для подростков, имеющих повышенные риски развития ССЗ. При этом, точно такие же, как и у взрослых людей. Как показала статистика, наиболее частые проблемы (из этого списка) – это преждевременные сердечно-сосудистые заболевания у их родителей (отцов и матерей), а также диабет, гипертония и ожирение. Кроме того, даже совсем ещё маленькие дети с повышенными рисками ССЗ тоже должны проходить через липидограмму в возрасте от 2-х до 8-ми лет. Ребенок младше 2-х лет – еще слишком мал для такого анализа.
Хороший и плохой холестерин
Холестерин – жироподобное вещество в организме человека, которое имеет печальную известность. О вреде этого органического соединения существует немало медицинских исследований. Все они связывают повышенный уровень холестерина в крови и такое грозное заболевание, как атеросклероз.
Атеросклероз на сегодняшний день – одно из самых распространённых заболеваний у женщин после 50 лет и мужчин после 40 лет. В последние годы патология встречается у молодых людей и даже в детском возрасте.
Атеросклероз характеризуется формированием на внутренней стенке сосудов отложений холестерина – атеросклеротических бляшек, которые значительно сужают просвет артерий и вызывают нарушение кровоснабжения внутренних органов. В первую очередь страдают системы, ежеминутно совершающие большой объем работы и нуждающиеся в регулярном поступлении кислорода и питательных веществ – сердечно-сосудистая и нервная.
Распространенными осложнениями атеросклероза являются:
- дисциркуляторная энцефалопатия;
- ОНМК по ишемическому типу – мозговой инсульт;
- ишемическая болезнь сердца, стенокардические боли;
- острый инфаркт миокарда;
- нарушения кровообращения в сосудах почек, нижних конечностей.
Известно, что главную роль в формировании заболевания играет повышенный уровень холестерина. Чтобы понять, как развивается атеросклероз, нужно больше узнать о биохимии этого органического соединения в организме.
Холестерин – вещество жироподобной структуры, по химической классификации относящееся к жирным спиртам. При упоминании его вредного влияния на организм, не стоит забывать и о важных биологических функциях, которые это вещество выполняет:
- укрепляет цитоплазматической мембраны каждой клетки человеческого организма, делает её более эластичной и прочной;
- регулирует проницаемость клеточных стенок, препятствует проникновению в цитоплазму некоторых токсичных веществ и литических ядов;
- входит в состав продукции надпочечников – глюкокортикостероидов, минералокортикоидов, половых гормонов;
- участвует в синтезе желчных кислот и витамина D клетками печени.
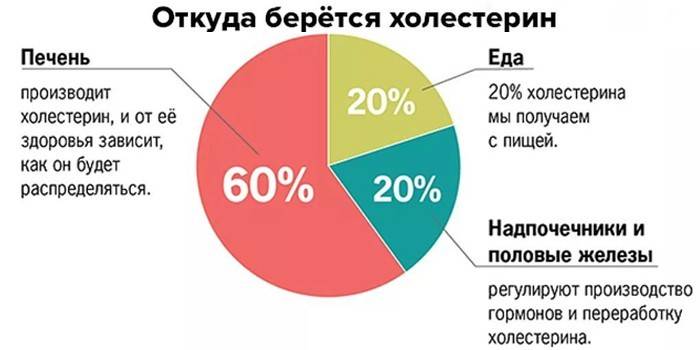
Большая часть холестерина (около 80%) вырабатывается в организме гепатоцитами, и лишь 20% поступает вместе с пищей.
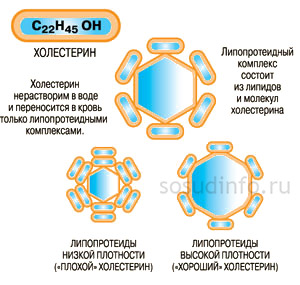
Эндогенный (собственный) холестерин синтезируется в клетках печени. Он нерастворим в воде, поэтому к клеткам-мишеням транспортируется специальными белками-переносчиками – аполипопротеинами. Биохимическое соединение холестерина и аполипопротеина получило название липопротеин (липопротеид, ЛП). В зависимости от размеров и функций все ЛП делятся на:
- Липопротеиды очень низкой плотности (ЛОНП, ЛПОНП) – самая крупная фракция холестерина, состоящая преимущественно из триглицеридов. Их диаметр может достигать 80 нм.
- Липопротеиды низкой плотности (ЛНП, ЛПНП) – белково-жировая частица, состоящая из молекулы аполипопротеина и большого количества холестерина. Средний диаметр –18-26 нм.
- Липопротеиды высокой плотности (ЛПВП, ЛВП) – самая мелкая фракция холестерина, диаметр частиц которой не превышает 10-11 нм. Объем белковой части в составе значительно превышает объем жировой.
Липопротеиды очень низкой и низкой плотности (ЛПНП – особенно) относятся к атерогенным фракциям холестерина. Эти объемные и крупные частицы с трудом перемещаются по периферическим сосудам и могут «терять» часть жировых молекул во время транспортировки к органам-мишеням. Такие липиды оседают на поверхности внутренней стенки сосудов, укрепляются соединительной тканью, а затем и кальцинатами и образуют зрелую атеросклеротическую бляшку. За способность провоцировать развитие атеросклероза ЛПНВ и ЛПОНП называют «плохим» холестерином.
Липопротеины высокой плотности, напротив, способны чистить сосуды от скапливающихся на их поверхности жировых отложений. Мелкие и юркие, они захватывают липидные частицы и транспортируют их в гепатоциты для дальнейшей переработки в желчные кислоты и выведения из организма через ЖКТ. За эту способность холестерин ЛПВП называют «хорошим».
Таким образом, не весь холестерин в организме плохой. О возможности развития атеросклероза у каждого конкретного пациента говорит не только показатель ОХ (общего холестерина) в анализе крови, но и соотношение между ЛПНП и ЛПВП. Чем выше фракция первых и ниже – вторых, тем вероятнее развитие дислипидемии и формирование атеросклеротических бляшек на стенках сосудов. Справедлива и обратная зависимость: повышенный показатель ЛВП можно рассматривать как низкий риск развития атеросклероза.
Значение липопротеидов
Липопротеиды содержатся во всех органах, они являются основным вариантом транспортировки липидов, осуществляющих доставку холестерина по всем тканям. Самостоятельно липиды не могут выполнять свою функцию, потому вступают в связь с апопротеинами, приобретая новые свойства. Такая связь получила название липопротеины или липопротеиды. Они играют ключевую роль в метаболизме холестерина. Хиломикроны осуществляют перенос жиров, которые поступают в ЖКТ вместе с пищей. Липопротеины очень низкой плотности выполняют транспортировку эндогенных триглицеридов к месту их утилизации, а ЛПНП разносят по тканям липиды.
Другие функции липопротеинов:
- повышение проницаемости клеточной мембраны;
- стимуляция иммунитета;
- активации системы свертывания крови;
- доставка к тканям железа.
Холестерин или холестерол – жирный спирт, растворимый в липидах, которые выполняют его транспортировку по кровеносной системе. 75% холестерина образуется в организме и только 25% поступает вместе с пищей. Холестерин является ключевым элементом клеточной мембраны, принимает участие в формировании нервных волокон. Вещество имеет значение для нормальной функции иммунной системы, активируя защитный механизм против образования злокачественных клеток. Холестерин также участвует в выработке витамина D, половых и гормонов надпочечников.
Липопротеины низкой плотности приводят к образованию атеросклеротических бляшек, которые препятствуют нормальному кровообращению, увеличивая риск патологий ССС. Повышенное содержание липопротеидов низкой плотности – тревожный сигнал, указывающий на риск атеросклероза и предрасположенность к инфаркту миокарда.
ЛПВП (HDL), или липопротеины высокой плотности
Липопротеиды высокой плотности отвечают за поддержание холестерина на нормальном уровне. Они синтезируются в печени и отвечают за доставку холестерола к печени из окружающих тканей с целью утилизации.
Пониженный уровень ЛПВП наблюдается при избыточном скоплении холестерина, что происходит на фоне заболевания Танжера (наследственный дефицит ЛПВП). Чаще сниженный показатель ЛПВП указывает на атеросклероз.
Таблица содержания ЛПВП (мг/дл):
| Высокий уровень | от 60 |
| Средний | 40-59 |
| Низкий | до 40 у мужчин, до 50 у женщин |
ЛПНП (LDL) липопротеины низкой плотности
Липопротеиды низкой плотности выполняют транспортировку холестерина, фосфолипидов и триглицеридов к периферийным системам от печени. Этот вид соединений содержит около 50% холестерина, и является основной его переносной формой.
Снижение ЛПНП происходит по причине патологии желез внутренней секреции и почек: нефротический синдром, гипотиреоз.
Повышение концентрации липопротеидов низкой плотности обусловлено воспалительными процессами, в особенности при поражении щитовидной железы и гепатобилиарной системы. Высокий уровень часто наблюдается у беременных и на фоне инфекции.
Норма у женщин по возрасту (ммоль/л):
| до 19 лет | 1,5-3,8 |
| 20-30 | 1,5-4,2 |
| 30-40 | 1,8-4 |
| 40-50 | 2,04-4,9 |
| 50-60 | 2,4-5,6 |
| 60-70 | 2,4-5,5 |
| после 70 | 2,4-5,5 |
Таблица нормы холестерина ЛПНП в крови для обеих полов (мг/дл):
| Очень высокий уровень | от 190 |
| Высокий | 160-189 |
| Умеренно повышенный | 130-159 |
| Близкий к нормальному | 100-129 |
| Нормальный | менее 100 |
ЛПОНП и хиломикроны
Липопротеины очень низкой плотности принимают участие в доставке эндогенных липидов к различным тканям от печени, где они и образуются. Это наиболее крупные соединения, уступающие по своим размерам только хиломикронам. Они на 50-60% состоят из триглицеридов и незначительного числа холестерина.
Повышение концентрации ЛПОНП приводит к помутнению крови. Эти соединения относятся к «вредному» холестерину, который и провоцирует появление атеросклеротических бляшек на сосудистой стенке. Постепенное увеличение этих бляшек приводит к тромбозу с риском ишемии. Анализ крови подтверждает повышенное содержание ЛПОНП у больных с диабетом и различными патологиями почек.
Хиломикроны образуются в клетках эпителия кишечника и доставляют жир из кишечника в печень. Большую часть соединений занимают триглицериды, которые в печени распадаются, формируя жирные кислоты. Одна их часть переносится в мышечную и жировую ткань, другая вступает в связь с альбуминами крови. Хиломикроны выполняют транспортную функцию, перенося жиры пищи, а ЛПОНП переносят соединения, образовавшиеся в печени.
Липопротеины очень низкой плотности содержат высокую концентрацию холестерина. Проникая в сосуды, они накапливаются на стенке, провоцируя различные патологии. Когда при нарушении метаболизма их уровень сильно возрастает, появляются атеросклеротические бляшки.
Нормальные значения ЛПВП
Каждый пул липопротеидов принято рассматривать в количественном и качественном соотношениях. Для получения подробной информации необходимо провести анализ крови.
Чтобы минимизировать риск погрешностей, при подготовке к забору крови нужно придерживаться следующих рекомендаций:
- Сдавать кровь натощак;
- Между забором и последним приемом пищи должно пройти более 10 часов;
- Соблюдать диетический стол, предписанный лечащим врачом (снизить количество потребляемых жиров на протяжении 3-5 дней);
- Ограничить потребление алкоголя за 72 часа;
- Снизить физические нагрузки за 72 часа.
После сдачи анализа, полученные результаты нужно сравнивать только с предоставленными референсными значениями данной лаборатории. Нормы одного и того же анализа в других учреждениях могут отличаться. Для количественного подсчета липопротеидов в плазме крови пользуются разными реактивами.
Из методов выделяют химический и иммуноферментный. Химическим методом уровень холестерина и его липопротеидов можно определить и в домашних условиях. Для этого нужно приобрести тест-полоски в аптеке. Но такой вид подсчета больше подходит для исследования динамики и подтверждения правильности подобранной терапии.
Эти тест-полоски имеют высокую погрешность. Лаборатории пользуются более дорогостоящей аппаратурой и реактивами, поэтому результаты анализов максимально точны.
На одном показателе ЛПВП можно увидеть разные числовые значения, что объясняется единицами измерения. Все пулы липопротеидов можно обозначить в мг/дл и в ммоль/л. Чтобы конвертировать один показатель в другой, достаточно числовое значение в ммоль/л умножить на коэффициент 38 либо наоборот.
Нормы ЛПВП в крови считают универсальными для всего населения.
| Уровень ЛПВП | ммоль/л | мг/дл |
| Низкая концентрация | до 1,03 | до 40 |
| Средний уровень | 1,03-1,52 | 40-59 |
| Высокая концентрация | от 1,52 | выше 60 |
Примечание. Низкий уровень ЛПВП в плазме крови повышает риск развития сердечно-сосудистых заболеваний. Высокая концентрация ЛПВП выступает предиктором профилактики сердечно-сосудистых нарушений.
Определение только одного показателя ЛПВП не несет информативности и диагностической ценности. Поэтому рекомендовано проводить комплексный анализ на фракции:
- Общий холестерин;
- ЛПВП;
- ЛПНП.
Липопротеиды высокой плотности принято рассматривать по универсальным цифрам, но есть небольшие вариации, которые отличаются у женщин и мужчин, а также меняются с возрастом. Более точные цифры указаны в таблице.
Референсные значения липопротеидов у мужчин, ммоль/л:
| Возраст, лет | ЛПВП | ЛПНП | Холестерин |
| До 5 | — | — | 2,95-5,25 |
| 10 | 0,98 — 1,94 | 1,63 — 3,34 | 3,13 — 5,25 |
| 15 | 0,96 — 1,91 | 1,66 — 3,44 | 3,08 — 5,23 |
| 20 | 0,78 — 1,63 | 1,61 — 3,37 | 2,93 — 5,10 |
| 25 | 0,78 — 1,63 | 1,71 — 3,81 | 3,16 – 5,59 |
| 30 | 0,80 — 1,63 | 1,81 — 4,27 | 3,44 — 6,32 |
| 35 | 0,72 — 1,63 | 2,02 — 4,79 | 3,57 — 6,58 |
| 40 | 0,75 — 1,60 | 2.10 — 4,90 | 3,78 — 6,99 |
| 45 | 0,70 — 1,73 | 2,25 — 4,82 | 3,91 — 6,94 |
| 50 | 0,78 — 1,66 | 2,51 — 5,23 | 4,09 — 7,15 |
| 55 | 0,72 — 1,63 | 2,31 — 5,10 | 4,09 — 7,17 |
| 60 | 0,72 — 1,84 | 2,28 — 5,26 | 4,04 — 7,15 |
| 65 | 0,78 — 1,91 | 2,15 — 5,44 | 4,12 — 7,15 |
| 70 | 0,78 — 1,94 | 2,54 — 5,44 | 4,09 — 7,10 |
| От 70 | 0,80 — 1,94 | 2,49 — 5,34 | 3,73 — 6,86 |
Референсные значения липопротеидов у женщин, ммоль/л.:
| Возраст, лет | ЛПВП | ЛПНП | Холестерин |
| до 5 | — | — | 2,90 — 5,18 |
| 10 | 0,93 — 1,89 | 1,76 — 3,63 | 2,26 — 5,30 |
| 15 | 0,96 — 1,81 | 1,76 — 3,52 | 3,21 — 5,20 |
| 20 | 0,91 — 1,91 | 1,53 — 3,55 | 3,08 — 5,18 |
| 25 | 0,85 — 2,04 | 1,48 — 4,12 | 3,16 — 5,59 |
| 30 | 0,96 — 2,15 | 1,84 — 4,25 | 3,32 — 5,75 |
| 35 | 0,93 — 1,99 | 1,81 — 4,04 | 3,37 — 5,96 |
| 40 | 0,88 — 2,12 | 1,94 – 4,45 | 3,63 — 6,27 |
| 45 | 0,88 — 2,28 | 1,92 — 4,51 | 3,81 — 6,53 |
| 50 | 0,88 — 2,25 | 2,05-4,82 | 3,94 — 6,86 |
| 55 | 0,96 — 2,38 | 2,28 — 5,21 | 4,20 — 7,38 |
| 60 | 0,96 — 2,35 | 2,31 — 5,44 | 4,45 — 7,77 |
| 65 | 0,98 — 2,38 | 2,59 — 5,80 | 4,45 — 7,69 |
| 70 | 0,91 — 2,48 | 2,38 — 5,72 | 4,43 — 7,85 |
| от 70 | 0,85 — 2,38 | 2,49 — 5,34 | 4,48 — 7,25 |
Что делать
Первым делом необходимо нормализовать рацион питания. Причем полностью исключать из него жирную пищу не рекомендуется. Нужно лишь довести энергетическую долю жиров в общем энергетическом балансе, поступающем в организм с пищей до отметки в 30%.
Продукты понижающие холестерин
Также, если необходимо решить вопрос как повысить лпвп холестерин, необходимо отдавать предпочтение полиненасыщенным жирам, и использовать вместо сливочного масла соевое или оливковое.
Очень полезной, в борьбе с повышенным холестерином является растительная клетчатка.
Больше всего ее в таких продуктах, как:
- овес и ячмень;
- горох и сушеная фасоль;
- яблоки и груши;
- морковь.
Необходимо избавиться от избыточного веса и вести активный образ жизни. Именно люди, страдающие ожирением, чаще всего имеют повышенный уровень холестерина и все вытекающие отсюда проблемы. Физическая активность и занятия спортом это лучший способ вернуть уровень холестерина в норму.
Тем, кто курит, необходимо как можно быстрее отказаться от табака, который не только поднимает уровень холестерина, но и очень вредит сердечно-сосудистой системе.
Виды
В настоящее время выделяют следующие виды липопротеинов:
ЛПВП (липопротеины высокой плотности)
ЛПВП обеспечивают транспорт холестерина от тканей организма к печени.
ЛПВП содержат фосфолипиды, которые поддерживают холестерин во взвешенном состоянии и предупреждают его выход из кровяного русла. ЛПВП синтезируются в печени и обеспечивают обратный транспорт холестерина из окружающих тканей к печени на утилизацию.
- Увеличение ЛПВП в крови отмечают при ожирении, жировом гепатозе и билиарном циррозе печени, алкогольной интоксикации.
- Снижение ЛПВП происходит при наследственной болезни Танжера, обусловленной скоплением холестерина в тканях. В большинстве прочих случаев снижение концентрации ЛПВП в крови — признак атеросклеротического повреждения сосудов.
ЛПНП (липопротеины низкой плотности)
ЛПНП являются переносчиками эндогенного холестерина, триглицеридов и фосфолипидов от печени к тканям.
Данный класс ЛП содержит до 45% холестерина и является его транспортной формой в крови. ЛПНП образуются в крови в результате действия на ЛПОНП фермента липопротеинлипазы. При его избытке на стенках сосудов появляются атеросклеротические бляшки.
В норме количество ЛПНП составляет 1,3-3,5 ммоль/л.
- Уровень ЛПНП в крови повышается при гиперлипидемии, гипофункции щитовидной железы, нефротическом синдроме.
- Пониженный уровень ЛПНП наблюдается при воспалении поджелудочной железы, печеночно-почечной патологии, острых инфекционных процессах, беременности.

инфографика (увеличение по клику) – холестерин и ЛП, роль в организме и нормы
ЛПОНП (липопротеины очень низкой плотности)
ЛПОНП образуются в печени. Они переносят эндогенные липиды, синтезируемый в печени из углеводов, в ткани.
Это самые крупные ЛП, уступающие по размерам лишь хиломикронам. Они более, чем на половину состоят из триглицеридов и содержат небольшое количество холестерина. При избытке ЛПОНП кровь становится мутной и приобретает молочный оттенок.
ЛПОНП — источник «плохого» холестерина, из которого на эндотелии сосудов образуются бляшки. Постепенно бляшки увеличиваются, присоединяется тромбоз с риском острой ишемии. ЛПОНП повышены у больных с сахарным диабетом и болезнями почек.
Хиломикроны
Хиломикроны отсутствуют в крови у здорового человека и появляются только при нарушении обмена липидов. Хиломикроны синтезируются в эпителиальных клетках слизистой оболочки тонкого кишечника. Они доставляют экзогенный жир из кишечника в периферические ткани и печень. Большую часть транспортируемых жиров составляют триглицериды, а также фосфолипиды и холестерин. В печени под воздействием ферментов триглицериды распадаются, и образуются жирные кислоты, часть которых транспортируется в мышцы и жировую ткань, а другая часть связывается с альбуминами крови.

как выглядят основные липопротеины
Представители всех остальных классов ЛП доставляют холестерин в клетки. Холестерин – это липопротеид, входящий в состав клеточной стенки. Он участвует в образовании половых гормонов, процессе желчеобразования, синтезе витамина Д, необходимого для усвоения кальция. Эндогенный холестерин синтезируется в печеночной ткани, клетках надпочечников, стенках кишечника и даже в коже. Экзогенный холестерин поступает в организм вместе с продуктами животного происхождения.










Добавить комментарий