Кислородное голодание головного мозга
Содержание:
Патогенез
Поскольку патогенез каждого вида гипоксии различен и в пределах статьи их рассмотреть не представляется возможным рассмотрим лишь экзогенной гипоксии. Независимо от причины этого вида гипоксии к основным звеньям ее патогенеза относятся:
- Артериальная гипоксемия. Снижение напряжения О2 в артериальной крови является инициирующим и главным звеном экзогенной гипоксии. Развивающаяся гипоксемия приводит к уменьшению насыщения гемоглобина кислородом и общего содержания кислорода в крови, что и вызывает нарушения метаболизма/газообмена в тканях.
- Гипокапния (снижение в крови напряжения углекислого газа). Возникает вследствие компенсаторной гипервентиляции лёгких, обусловленной гипоксемией.
- Газовый алкалоз как результат гипокапнии, сменяющийся ацидозом.
- Артериальная гипотензия. Снижение системного АД, сочетающееся с гипоперфузией тканей. CO2 является одним из основных регуляторов тонуса сосудов мозга, а выраженное снижение CO2 вызывает сужение просвета артериол мозга, сосудов сердца и существенное снижение их кровоснабжения. Такие изменения являются причиной расстройств жизнедеятельности организма (обморока/коронарной недостаточности).
- Одновременно с такими отклонениями происходит нарушение ионного баланса (гипернатриемия/гипокальциемия/гипокалиемия) в биологических жидкостях и тканевых клетках (в межклеточной жидкости, ликворе, лимфе, плазме крови).
Лечение
Лечение гипоксии существенно варьирует в зависимости от типа гипоксии и состояний/заболеваний ее вызвавших. Лечебные мероприятия должны быть направлены на устранение причины гипоксии, борьбу с недостатком кислорода, коррекцию изменений в системе гомеостаза. В ряде случаев лечение гипоксии головного мозга (экзогенная гипоксия) будет эффективным при применение кислородного оборудования (кислородные подушки, аппараты, кислородные баллончики), что позволяет достаточно быстро купировать клиническую симптоматику со стороны ЦНС. Лечение кислородного голодания мозга при дыхательной гипоксии требует назначение антигипоксантов, бронхорасширяющих препаратов, дыхательных аналептиков, использование концентраторов кислорода.
При гемической гипоксии показана стимуляция кроветворения, переливание крови, лечение кислородом. При циркуляторной гипоксии назначаются сердечные гликозиды, антиагреганты, антикоагуллянты. В ряде случаев — кислородотерапия. При тканевой гипоксии — искусственная вентиляция легких, антидоты (при отравлении), препараты, улучшающие утилизацию тканями кислорода, гипербарическая оксигенация.
Более подробно рассмотрим лечение горной болезни. При острой горной болезни (ОГБ) лечебные мероприятия представлены ниже.
Сброс высоты. Это лучший метод лечения (если он возможен). Высоту следует сбрасывать насколько это возможно до исчезновения симптомов. Требуемые показатели сброса высоты могут существенно варьировать для различных лиц, но, как правило симптомы купируются уже после сброса высоты в пределах 500—1000 метров.
Кислородотерапия. Представляет качественную альтернативу сбросу высоты. Кислород должен подаваться с малой скоростью потока через назальную канюлю до поднятия SpO2 до значений >90%.
При легких проявлениях горной болезни показаны прием жидкости (чаи, соки); противорвотные препараты (Аэрон, Реглан, Метоклопрамид); ненаркотические анальгетики (Ибупрофен, Парацетамол, Аспирин); диуретики (Ацетазоламид, Диакарб).
В тяжелых случаях – срочный спуск пострадавшего вниз (кислородная маска в смеси с углекислым газом: 5-7% СО2+O2). Назначается Ацетазоламид в дозе 125-250 мг 2 раза в день, Дексаметазон сразу перорально 8 мг, затем каждые 6 часов по 4 мг в течение суток до полного купирования симптомов. Для снижения температуры до 37°C назначаются жаропонижающие препараты (Ибупрофен, Парацетамол, Аспирин). При головной боли — ненаркотические анальгетики; для купирования гастроинтестинальных симптомов — противорвотные препараты.
Также важно не допускать таких патологических состояний как обезвоживание, гипотермия, гипогликемия, гипонатриемия. Следует учитывать, что медикаментозные манипуляции не должны являться отсрочкой для спуска пациента вниз, в противном случае появляется высокий риск развития отека легких/головного мозга
Следует учитывать, что медикаментозные манипуляции не должны являться отсрочкой для спуска пациента вниз, в противном случае появляется высокий риск развития отека легких/головного мозга.
Лечение кислородного голодания народными средствами
К сожалению, лечение гипоксии народными средствами неэффективно. Предлагаемые средства (березовый сок, настойка из почек/листьев берёзы, настойка боярышника, отвар/настойка из настойки из ягод /листьев брусники и др.) скорее можно отнести к общеукрепляющим средствам.
Доктора
специализация: Спортивный врач
Павлюченко Владимир Владимирович
нет отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Метоклопрамид
Ацетазоламид
Диакарб
Дексаметазон
Ибупрофен
Парацетамол
- Противорвотные препараты (Аэрон, Реглан, Метоклопрамид).
- Ненаркотические анальгетики (Ибупрофен, Парацетамол, Аспирин).
Диуретики (Ацетазоламид, Диакарб). - Жаропонижающие препараты (Ибупрофен, Парацетамол, Аспирин).
- Глюкокортикостероиды (Дексаметазон).
Отсутствуют.
Методы лечения
Лечение гипоксии плода без медикаментов
Такая методика направлена на улучшение кровотока между матерью и плодом, применяется на ранних стадиях гипоксии или в составе комплексного лечения:
- Снижение физических нагрузок, эмоциональных стрессов, дозированный постельный режим. Эти меры приводят к уменьшению тонуса в сосудах, что стабилизирует приток крови к плоду.
- Полноценное питание.
- Терапия кислородом. Вдыхание 50% воздушной смеси пару раз в день. Иногда могут применяться кислородные коктейли по 200 мл за 10 минут до приема пищи или через 2 часа после.
- Гипербарическая оксигенация. Беременная помещается в специальную барокамеру, в которой дышит газовой смесью под давлением выше атмосферного. Таким образом, улучшается уровень доступа кислорода к тканям и органам.
Барокамера для беременных
Медикаментозное лечение
Медикаменты при гипоксии делятся на несколько групп в зависимости от состояния беременной и особенностей течения патологии:
- Лечение основного заболевания матери или плода (сахарный диабет и прочие).
- Нормализация кровообращения между мамой и эмбрионом (Актовегин, витамины Е и С, аминокислоты).
- Препараты для расслабления мышц матки — Гинипрал, Магний В6, Но-шпа, Папаверин.
- Для улучшения свертываемости крови — Трентал, Курантил.
Гипоксия плода: лечение в стационаре
Некоторые факторы, ведущие к гипоксии, могут потребовать нахождения беременной женщины в больнице под постоянным контролем.
Лечение в стационаре происходит в следующих случаях:
- Если есть необходимость введения лекарственных препаратов внутримышечно.
- Интоксикация беременной в результате инфекций, отравления. Важен постоянный контроль состояния женщины и плода, а также восполнение потерь жидкости в организме путем введения внутривенных растворов (глюкоза, гидрокарбонат натрия и прочие).
- Отслойка плаценты. В условиях стационара проводится наблюдение за состоянием матери, плаценты и плода. Если лечение не помогает, то при отслойке на существенном участке и сильном кровотечении проводится кесарево или чистка в зависимости от срока беременности.
- Инфекционные заболевания вирусного или бактериального происхождения. В этом случае могут быть назначены антибиотики (Цефазолин, Ацикловир).
Описание
Гипоксия – состояние кислородного голодания органов и тканей организма.
Гипоксия может быть кратковременной, при которой не наносится вред организму, а может продолжаться довольно долго, став причиной многих нарушений в организме. При длительном кислородном голодании может возникнуть ряд патологических изменений, которые опасны для человеческого организма, поскольку происходит отмирание клеток головного мозга.
Выделяют следующие причины развития гипоксии:
- гипоксическая (экзогенная) – гипоксия связана со сниженным содержанием кислорода во вдыхаемом воздухе. Зачастую данное явление возникает в душном непроветриваемом помещении, условиях высокогорья и т.д.;
- дыхательная – гипоксия развивается вследствие нарушения продвижения воздуха по дыхательным путям, например, при удушении, бронхоспазме, отеке слизистой оболочки бронхов, отеке легких, пневмонии;
- гемическая – гипоксия связана со сниженной кислородной емкостью крови, которая, как правило, возникает при отравлении угарным газом или гемолитической анемии. В таком случае кровь теряет свою способность присоединять к гемоглобину эритроцитов кислород;
- циркуляторная – гипоксия возникает из-за наличия сердечно-сосудистой недостаточности;
- перегрузочная – гипоксия развивается при нарушении поглощения кислорода тканями организма. Зачастую встречается при чрезмерной физической активности, когда потребность в кислороде значительно превышает его реальный приток к тканям;
- гистотоксическая – гипоксия возникает в результате отравления солями тяжелых металлов, которые блокируют ферменты, участвующие в «тканевом дыхании». В результате этого нарушается поглощение кислорода тканями организма;
- смешанная – гипоксия возникает из-за воздействия нескольких вышеперечисленных причин.
Прогноз зависит от причины, вызвавшей гипоксию, и времени оказания медицинской помощи. Как известно, в последующем кислородное голодание вызывает определенные необратимые процессы в организме, которые тяжелее поддаются коррекции. Чтобы этого не допустить, настоятельно рекомендуется незамедлительно обращаться за помощью в медицинское учреждение при появлении первых симптомов.
Симптомы
Недостаток кислорода в организме может манифестировать различными симптомами в зависимости от степени выраженности гипоксии и конкретного заболевания, ее вызывающего. Так, при острой гипоксии вначале появляются симптомы кислородного голодания мозга в виде снижения критического/логического мышления, ощущения дискомфорта, дискоординации движений, расстройства сознания. Симптомы гипоксии головного мозга могут манифестировать появлением различных «бульбарных расстройств».
При подострых формах гипоксии отмечается повышенная сонливость, быстрая утомляемость, ухудшение памяти, снижение концентрации внимания, головная боль, периодические головокружения. Гипоксия миокарда может проявляться снижением артериального давления, тахикардией, увеличение сердечного выброса; бледностью/синюшностью кожных покровов, увеличением глубины/частоты дыхания или наоборот редким и поверхностным дыханием, отечностью нижних конечностей. При этом симптомы могут быть различной степени выраженности и значительно варьировать. В качестве примера более подробно будут рассмотрены симптомы горной болезни.
Горная болезнь
Экзогенная острая гипоксия с гипобарией, как уже указывалось, может развиваться по причине снижения общего атмосферного давления, что имеет место при подъеме в горы, особенно при отсутствии акклиматизации (горная болезнь) или в случаях полетов в летательных негерметизированных аппаратах (высотная болезнь)
При оценке влияния гипоксии на физиологические процессы важно понимать, что скорость/выраженность реакции организма на снижение давления определяются некоторыми факторами: степенью гипобарии; скоростью снижения давления; продолжительностью гипобарии; индивидуальной чувствительностью лиц к кислородной недостаточности; физическим состоянием организма. Также важно учитывать, что в условиях высокогорья помимо гипобарии/гипоксии на человека оказывает дополнительное влияние комплекс природных факторов — «горный комплекс», включающий низкую влажность воздуха, воздействие низкой температуры, высокую солнечную радиацию/ионизацию воздуха, ветер и высокую физическую нагрузку
Для подавляющего большинства нетренированных людей высота, на которой сохраняется нормальный уровень парциального давления кислорода в атмосфере, и нормальная умственная деятельность составляет 3000 м, но первые изменения самочувствия при осуществлении подъема у человека отмечаются уже на высоте 2200-2500 м. Отмечается легкое недомогание, головная боль, головокружение, сонливость, тошнота. Объективно — учащение дыхания, незначительная тахикардия, реже — появление эйфории.
На высоте высоты 3500-4000 м отмечается возникновение одышки, расстройство чувствительности, поведение напоминает состояние алкогольного опьянения. Могут появляться приступы удушья, дыхание становится аритмичным. У некоторых лиц развивается некардиогенный отек легкого. При подъёме на высоту 5000 и более метров появляется острая физическая слабость, бледность кожных покровов, головокружение, тахикардия, сильная одышка, интенсивные головные боли, кровотечения из ушей/носа. Возможны психические расстройства. У пострадавших лиц возникает чувство обреченности/беспомощности, черты лица заостряются, могут появляться клонические судороги.
На фоне низких температур может быстро (8-12 часов) возникать отек легких/головного мозга. Эти осложнения развиваются преимущественно ночью что обусловлено:
- снижением активности ЦНС, что на фоне дыхательного ацидоза способствует ослаблению дыхательной функции;
- усилением венозного возврата (из-за смены положения тела) в верхнюю половину туловища;
- повышением тонуса блуждающего нерва, что усиливает бронхоспазм.
Признаки
Гипоксия у плода во время беременности диагностируется с большим трудом, поскольку единственный способ выявить тревожные симптомы – это подсчет шевелений плода. Если кроха неожиданно активизировался, его толчки стали очень частыми, порой болезненными для женщины, с большой долей вероятности он испытывает состояние кислородного голодания. Своими движениями он пытается теребить плаценту, чтобы добыть чуть больше необходимого ему вещества. В состоянии длительной гипоксии движения плода, наоборот, замедляются, становятся редкими и вялыми.
Такие жалобы беременной – основание для проведения внепланового УЗИ, причем с допплером, чтобы оценить скорость и объем кровотока в системе «мать-плацента-плод». На сроке беременности от 29 недель беременности может быть проведена КТГ – кардиотокограмма. Но все эти методы могут лишь обозначить некое неблагополучие плода в утробе, но ответить на вопрос, есть ли гипоксия точно, они, увы, не могут.
Состояние острой гипоксии определяется в период родов, если родовый процесс происходит под контролем КТГ. Врачи-неонатологи, осматривая малыша, отмечают влияние гипоксии на его состояние, и это отражается на оценке по Апгар. Малыш, который пережил длительную гипоксию в утробе матери или испытавший ее в период рождения, обычно не сразу кричит, его кожные покровы отличаются синюшностью. Часто ребенку требуется помощь реаниматологов.
В раннем неонатальном возрасте признаки гипоксии проявляются в беспокойном поведении малыша и многочисленных неврологических симптомах, которые заметны не только врачу-неврологу, но и маме, совершенно далекой от медицины. Такие дети часто и без видимых причин плачут и кричат, выгибают спинку дугой и при этом запрокидывают головку, у них наблюдается обильное и частое срыгивание, нарушения сна и аппетита, может быть выраженным конечностей и подбородка, нистагм зрачков глаз.
Точный перечень нарушений зависит от того, какой отдел головного мозга сильнее всего пострадал от кислородного голодания. Легкая форма может не вызывать внешних симптомов, разглядеть небольшие «неполадки» и «несоответствия» в развитии сможет только опытный врач. Гипоксия 2 степени чаще всего становится причиной ишемической болезни, но и это не всегда представляет опасность в будущем.
Гипоксия средней тяжести и тяжелая форма опасны. Нарушения могут быть заметными практически сразу. Это различные формы параличей и парезов, ДЦП, энцефалопатия, тяжелые поражения органов зрения, слуха, речевых центров и опорно-двигательного аппарата.
Очень часто в симптомы гипоксии «записывают» повышенный мышечный тонус у новорожденного. Врачу проще объяснить маме, что тонус – следствие нехватки кислорода, назначить массаж, чем рассказывать, что тонус- нормальное явление для всех новорожденных без исключения. Однако генерализованный гипертонус, охватывающий все группы мышц малыша, считать физиологическим никак нельзя. Он может быть последствием перенесенной гипоксии.
На вопрос, влияет ли гипоксия на развитие малыша, ответ всегда утвердительный. Вопрос только в том, насколько велики постгипоксические изменения структур головного мозга. Небольшая гипоксия при условии выполнения рекомендаций врача может не оказать существенного влияния на кроху. О тяжелой гипоксии, которая осложнилась кислородным голоданием и последующей гибелью клеток головного мозга, говорить сложно. Последствия будут такими, насколько велики потери клеток.
Online-консультации врачей
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация доктора-УЗИ |
| Консультация педиатра-аллерголога |
| Консультация специалиста банка пуповинной крови |
| Консультация специалиста по лечению за рубежом |
| Консультация эндоскописта |
| Консультация инфекциониста |
| Консультация неонатолога |
| Консультация сексолога |
| Консультация специалиста по лазерной косметологии |
| Консультация общих вопросов |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация аллерголога |
| Консультация онколога |
| Консультация кардиолога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Виды патологического состояния
Виды по этиологии
По отношению к внешним факторам состояние классифицируют следующим образом.
- Гипоксическая – или экзогенная. Состояние развивается из-за нехватки кислорода во вдыхаемом воздухе. Самая тривиальная причина – плохо проветриваемое помещение, бездействие вентиляции в полностью закрытом помещении. С такого рода состоянием сталкиваются альпинисты при восхождении, так как с высотой объем кислорода в воздухе снижается.
- Респираторная – или дыхательная. Здесь наблюдаются нарушения в работе дыхательных путей: пневмония, обострение бронхиальной астмы, дисфункции дыхательного центра, травмы и так далее. Причины здесь очевидны и все силы направлены на лечение первичной болезни.
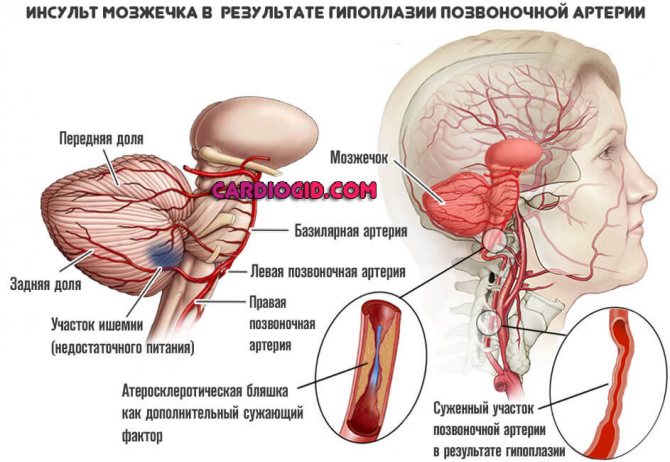
- Сердечно-сосудистая – или циркуляторная. Причиной выступают изменения в составе крови, способствующие нарушению нормального течения крови. Такое состояние наступает при сердечной недостаточности, сужении рабочего русла сосуда из-за тромбоза, атеросклеротической бляшки и так далее. Последствия гипоксии здесь куда более серьезные, вплоть до ишемического инсульта мозга.
- Гемическая – связана с изменением состава крови. В человеческом организме молекулы кислорода транспортируются в виде комплекса с гемоглобином. При уменьшении количества гемоглобина или эритроцитов кислород остается несвязанным и, соответственно, не может быть доставлен в клетку. Такая же картина наблюдается при разрушении механизма связывания гемоглобина с кислородом.
- Тканевая – в этом случае нарушается механизм утилизации кислорода в клетке, например, при блокировке фрагмента дыхательной цепи митохондрии. Такое действие оказывают некоторые яды и медикаменты.
- Перегрузочная – как правило, временное явление, связанное с чрезмерной нагрузкой на мышцы, нервную ткань или орган.
- Техногенная – такая гипоксия формируется при постоянном действии вредных, отравляющих веществ на некоторых производствах.
- Смешанная – любой вид гипоксии, протяженный во времени достаточно, чтобы возникла тканевая гипоксия. Здесь нужно лечение как первичной формы, так и вторичной.
Разновидности по времени развития
- Молниеносная – например, вследствие кровоизлияния в дыхательный центр или в результате травмы. При неоказании срочной помощи, такое состояние заканчивается смертью.
- Острая гипоксия головного мозга развивается за несколько часов. Примером ее может служить отравление цианидами, блокирующими фермент дыхательной цепи. Помощь и здесь нужна немедленная, в противном случае ни жизнь, ни здоровье человека не гарантированы. Однако для проведения лечебных мероприятий отводится больше времени.
- Хроническая гипоксия мозга не столь опасна для жизни, но значительно снижает ее качество. Чтобы компенсировать постоянную нехватку кислорода, организм используется разнообразные дополнительные механизмы. Однако любые из них направлены только на поддержание жизнедеятельности, но отнюдь не на полноценное восстановление функций.
К самым явным механизмам компенсации относится возрастание глубины и частоты входов. В дыхании начинают участвовать резервные альвеолы, чтобы максимально увеличить рабочую поверхность. Внешне это проявляется как сильная одышка, которая заметно ограничивает подвижность. При этом повышается частота сердечных сокращений и величина давления.
Происходит перераспределение кровотока: к внутренним органам направляется больше крови, а периферия начинает испытывать вторичный кислородный голод. Недостаток кислорода порождает необходимость увеличить количество эритроцитов, что значительно повышает риск тромбообразования.
Все это приводит к быстрому износу и повреждению сердечно-сосудистой и дыхательной систем. А поэтому лечение гипоксии должно быть начато на самых ранних стадиях. Позднее справиться с болезненным состоянием и последствиями его компенсации намного сложнее.
Классификация по локализации
Недостаток кислорода может наблюдаться на каком-то определенном участке мозга, а может охватывать весь орган.
Рассматривают следующие виды:
- Рассеянная – следствие общего недостатка кислорода в крови. Вызывает нарушения низкой или средней степени тяжести. Излечивается с наиболее благоприятными прогнозами.
- Центральная церебральная ишемия формируется при нарушении кровоснабжения какого-то участка мозга. Причиной, как правило, выступает сужение сосуда – аневризма, тромб. Обычно такое состояние является частью более обширного заболевания.
- Глобальная церебральная ишемия – полное прекращение поступления крови.
- Ишемический инсульт – причиной также является резкое сужение или непроходимость кровеносного сосуда. Обычно, инсульт захватывает несколько участков.
А что если пульсоксиметра нет?
Не страшно. Пульсоксиметрия – вспомогательный метод
Самое важное – это мониторинг и оценка физиологических показателей, которые помогают оценить выраженность кислородного голодания и общее состояние организма. Буквально, по пунктам:
Уровень сознания как показатель адекватности функционирования мозга. Если вам кажется, что вы перестали понимать где вы находитесь, какое сейчас время дня, вам трудно вспомнить элементарные вещи, а при попытках подняться с кровати темнеет в глазах и появляется ощущения неминуемой потери сознания – это повод поговорить про это с медработником во время вашего ежедневного созвона, а если эти проявления ухудшаются – звоните в Скорую. Если вы болеете один (а так и надо болеть COVID-19), то полезно попросить кого-либо из близких регулярно, дважды в день, звонить вам и разговаривать с вами на простые темы, оценивая адекватность ваших ответов.
Работа сердечно-сосудистой системы. Оценивается по 2 параметрам: частоте пульса и величине артериального давления, которые также меряются хотя бы 2-4 раза в день. Пульс не должен быть меньше 50 и больше 90 ударов в минуту (это не касается тех людей у кого до коронавируса пульс был 50 или более 90 — для них справедлив критерий «плюс 20-30% к тому что было»). Артериальное давление (чтобы его мерять нужен тонометр) не должно быть более 140/90 или «верхнее» давление (систолическое) не должно быть менее 100 мм рт ст. Грозным симптомом является появление болей за грудиной или в области сердца – это может быть признак кислородного голодания сердца. В этой ситуации надо сразу звонить в Скорую.
Работа мочевыделительной системы. Тут все просто – моча должна быть минимум каждые 6 часов (4 раза в сутки). Если она при этом интенсивно желтая (концентрированная) – значит вы пьете мало жидкости. Если мочеиспускание реже, чем каждые 6 часов — то вы однозначно пьете мало жидкости. Если пить больше не получается или это не помогает – надо звонить в Скорую.
Общий вид
Обращать внимание на бледность кожи и синеватый колорит ногтей, носа и носогубного треугольника (показательные картинки здесь). Признак очень субъективный, однако в комплексе с другими (частота дыхания, пульса, и, особенно, сатурация) дает ценную информацию, что надо срочно обращаться в Скорую, поскольку организм терпит кислородное голодание.
Температура тела
Лихорадка более 38,5 ℃ в течение более 5 дней или лихорадка с ухудшением состояния пациента – повод звонить в Скорую.
В интернете доступны множество т. н. трекеров симптомов – сайтов, которые помогут вам определиться, надо ли с вашими симптомами ехать в больницу – например, вот и вот. Приведенные ссылки англоязычные (Google Translate вам в помощь), и предназначены для жителей Канады и США, но могут быть полезными и для жителей других стран.
Таким образом, лечение COVID-19 на дому возможно. Нужно больше пить, не забывать есть, а также оценивать уровень сознания, мерять температуру тела, частоту пульса, дыхания, артериальное давление, частоту мочеиспусканий. При ухудшении состояния обязательно сообщать врачу, который может прописать и дополнительные лекарства, если есть бактериальные осложнения.
При этом пациент должен минимально контактировать с людьми и домашними животными, а при контакте с ними – надевать маску. Как должен быть организован быт можно почитать в памятке Министерства здравоохранения.
Здоровья вам, сил и оптимизма!
Причины
Частично вопрос уже был затронут в «механизмах» развития гипоксии. Теперь стоит сказать подробнее о наиболее распространенных факторах-провокаторах:
Воспалительные процессы в головном мозге. Энцефалит, менингит как самые частые варианты расстройства.
Встречаются относительно редко, но несут огромную опасность. Разрушают ткани церебральных структур. Второй поражающий фактор — это недостаточное кровообращение.
В системе, оба этих момента провоцируют нарушения высшей нервной деятельности, стойкие отклонения, которые почти не поддаются лечению.
- Заболевания дыхательной системы. Астма, пневмония, поражения трахеи, гортани, прочих структур. Огромный пласт инфекционных и иных проблем. Требуется срочная медицинская помощь. Иначе можно столкнуться с острой гипоксией.
- Сердечно-сосудистые патологии. Артериальная гипертензия, пороки сердца, нарушения структуры самих сосудов. Лечатся под контролем кардиологов и профильных хирургов, если на то есть основания. Задача не из простых. Многие состояния корректируются с трудом.
- Отравления солями тяжелых металлов и парами летучих веществ. Интоксикации. Вызывают острые состояния. Времени на терапию самый минимум.
- Анемии разных форм. Гемолитическая, железодефицитная, мегалобластная и прочие. Вызывают примерно одно и то же: недостаток гемоглобина, неспособность транспортировать кислород.

- Естественные факторы развития патологического процесса. Чрезмерные физические нагрузки, дефицит O2 в воздухе и прочие моменты. Они большой опасности не несут и легко корректируются даже собственными силами.
- Атеросклероз сосудов мозга. Закупорка сосудов холестериновыми бляшками. Могут провоцировать инсульт, как разновидность острой гипоксии головного мозга. Чем обширнее площадь поражения, тем хуже обстоит дело в целом.
Причины выясняют, чтобы назначить грамотное лечение.
Когда в больницу – как не пропустить?
Начнем с того, что если вы лечитесь дома, то с вами ежедневно будет связываться врач или его помощник. Не выключайте, пожалуйста, телефон.
Наиболее неприятным симптомом новой коронавирусной инфекции является затруднение дыхания – это ощущение нехватки воздуха, чувство, что ты не можешь вдохнуть достаточно. Этот симптом появляется обычно на 5-8 день болезни, как раз когда пациент обычно привыкает к повышенной температуре и другим проявлениям.
Частота нарушения дыхания колеблется в разных популяциях пациентов: от 19% в Китае, до почти 43% в США. Дыхание надо отслеживать, поскольку поражение лёгких до критического состояния, когда не обойтись без искусственной вентиляции, может развиваться всего за 2,5-3 дня.
Не менее 4 раз в день оценивают субъективную тяжесть дыхания (можно себе самому придумать пятибалльную шкалу: от 1 – «дыхание свободное», до 5 – «не могу дышать совсем») в покое и после небольшой нагрузки (например, 10 шагов по комнате), а также частоту дыхания в покое и после нагрузки (не должна быть больше 22-25 раз в минуту).
Ухудшение этих показателей – особенно ухудшение дыхания в покое, – а также появление/усиление чувства дискомфорта в грудной клетке – это показание для того, чтобы хотя бы обсудить эту ситуацию с медработником во время вашего ежедневного телефонного общения, или же для того, чтобы обращаться в Скорую помощь.
Также можно ориентироваться на то, насколько вам тяжелее или легче разговаривать после того как у вас появилось затруднение дыхания. Если же из-за одышки вам стало трудно выполнять обычную домашнюю работу (например, готовить еду) или же вы не можете говорить предложениями и выполнять элементарные гигиенические процедуры, то необходимо немедленно звонить в Скорую.
Кислородное голодание: основные виды
Кислородное голодание, затрагивающее ткани и клетки головного мозга, в той или иной степени выраженности сопутствует всем патологическим процессам, протекающим в организме. Выраженные симптомы гипоксии, протекающей в головном мозге, свидетельствуют о серьезных сбоях в работе организма. Нехватка кислорода в клетках мозгового вещества провоцирует неврологические заболевания. В зависимости от характера течения и первопричин кислородной недостаточности различают виды патологии.
По этиологии
Если кислород поступает в мозг в недостаточном объеме, это указывает на наличие нарушений. Состояние может развиваться как осложнение перенесенных операций в области сердца и магистральных артерий. Наблюдается на ранних этапах в послеоперационный период. Проявляется появлением неврологических синдромов, функций ЦНС. Основные виды кислородного голодания клеток мозга включают:
- Гипоксическую, иначе именуемую артериальную гипоксемию. Характеризуется недостаточным уровнем кислорода в газовом составе артериальной крови.
- Гемическую (анемическую). Спровоцирована дефицитом гемоглобина или его неспособностью связываться с кислородом.
- Циркуляторную (застойную). Отличается нормальным уровнем кислорода и гемоглобина в крови. Кислородное голодание возникает из-за ограничения кровотока и доступа вышеперечисленных элементов к мозговому веществу.
- Тканевую. Связана с утратой функции клеток поглощать кислород. Часто возникает в результате отравления цианидами, которые блокируют транспортировку электронов и угнетают утилизацию кислорода.
При кислородной недостаточности может развиваться отек мозгового вещества, который выявляется при помощи современных методов инструментальной диагностики. Посредством диагностики обнаруживаются патологические изменения структуры частей клеток – ядер, мембран, митохондрий.
По времени воздействия
Церебральная гипоксия протекает в острой или хронической форме. В первом случае патология развивается из-за малого содержания кислорода в окружающем, разреженном воздухе (высоко в горах, в подземных шахтах, в водолазном костюме). Другие причины, провоцирующие кратковременную нехватку кислорода в области головного мозга:
- Закупорка дыхательных путей в результате воспалительного процесса, протекающего в бронхах или легких, спазм бронхов.
- Механическое блокирование путей дыхания инородным предметом.
- Инфаркт миокарда, осложненный острой сердечной недостаточностью и отеком легких.
- Кровопотери в большом объеме.
- Инсульты, вызванные нарушением кровоснабжения тканей мозга.
- Инфекции воздушно-капельные и пищевые.
- Отравление токсичными веществами, в том числе окисью углерода (угарный газ).
Кратковременные нарушения могут длиться несколько секунд, заставляя человека испытывать кислородное голодание, возникшее в мозге, сопровождающееся такими симптомами, как одышка, расстройство сознания, нарушение двигательной координации.
Временной промежуток гипоксии мозга, протекающей в хронической форме, не ограничен. Она может наблюдаться годами. Основные причины: недостаточность сердца и органов дыхания, протекающая в любой форме, ишемия миокарда, нарушение кровотока в сосудах, расположенных в головном мозге, в сосудах периферических органов и систем.
По локализации
Вид патофизиологического процесса дифференцирует дыхательную, сердечно-сосудистую или кровяную гипоксию. Дыхательную форму диагностируют, если нарушения развиваются в результате болезней легких. Сердечно-сосудистая форма образуется из-за заболеваний сердца и сосудов, сопровождается замедлением кровотока, уменьшением объема сердечного выброса, снижением количества сокращений сердечной мышцы.
Кровяная форма образуется из-за острых или хронических кровотечений, анемии. Наиболее распространена смешанная форма, при которой сочетается несколько видов нарушений, провоцирующих состояние, когда мозгу не хватает кислорода. Гипобарическая форма возникает, как следствие подъема на большую высоту относительно уровня моря, где разрежена атмосфера и понижено давление воздуха.
Как зарождаются фобии
Когда человек неожиданно для него оказывается в ситуации, где он не знает, как действовать, чтобы спасти свою жизнь, жизнь своих близких, он испытывает состояние растерянности. Он буквально открывает рот, делает вдох изумления. На энергетическом плане он «засасывает» организмом то, что в народе называют «испуг». Тот самый, который потом «отливают» воском, «выкатывают» яйцом.
Человек испытывает при этом ощущение, что его организм реально поглотил некую субстанцию, которая отравляет его жизнь. Эта «субстанция» проникает в организм вплоть до живота, где чувствуется неприятное напряжение при одном упоминании о страшащей ситуации. Мы уже не говорим о беспокойстве, которое поражает уровень головы или о тревоге, поражающей уровень груди. Это более поверхностные слои поражения.
В момент растерянности организм был открытым и беззащитным — внутренний вакуум заполнился чернотой. Момент растерянности прошел, организм закрылся вновь, но он уже изменен, он уже «отравлен» страхом. Это есть механизм формирования фобии.









Благодарю за информацию о гипоксии мозга и ее симптомах у взрослых. Безусловно, это очень важная тема, которую стоит изучить. Из вашего комментария я понял, что при гипоксии мозга могут наблюдаться различные симптомы, которые могут указывать на нехватку кислорода. К счастью, существуют препараты, которые могут помочь в лечении этого состояния. Ваши сведения полезны и ценны. Спасибо за информацию!
Гипоксия мозга — серьезное состояние, которое возникает из-за нехватки кислорода в мозге. Оно может привести к различным симптомам, таким как головокружение, слабость, потеря сознания и даже судороги. У взрослых, лечение гипоксии мозга обычно осуществляется с помощью препаратов, которые помогут улучшить поступление кислорода в мозг и восстановить его функции. Важно немедленно обратиться за медицинской помощью при подозрении на гипоксию мозга, чтобы специалисты могли определить причину и назначить соответствующее лечение. Не забывайте, что здоровье вашего мозга — это важнейшая составляющая общего благополучия, поэтому не откладывайте обращение к врачу, если у вас есть подозрения на гипоксию мозга.