Воспаление лимфоузлов
Содержание:
Лечение хронического лимфаденита
Лечение хронического лимфаденита целесообразно начинать с устранения первопричины инфекционного воспаления лимфатических узлов. Если хронический лимфаденит имеет признаки стоматогенного или однотогенного возникновения, специалистом проводится вмешательство направленное непосредственно на ликвидацию очагов инфекционного воспаления. Одновременно с этим проводится ликвидация воспалительного процесса в лимфатических узлах. Обычно практикуется применение антибиотиков широкого спектра воздействия, а так же применение общеукрепляющих, антигистаминных и десенсибилизирующих медикаментов. С целью активного противодействию воспалительным процессам необходимо принимать лекарственные препараты уже на первых стадиях развития заболевания. Наиболее эффективны в таких случаях такие препараты как флемоксин, цефтриаксон, амоксициллин, цефтазидим, ампициллин.
Прием флемоксина проводится внутренне независимо от приема пищи, взрослым и детям старше 10-ти лет дозировка составляет — 500 мг трижды в сутки, детям от 3-х до 10-ти лет – 250 мг трижды в сутки, детям до 3 лет – 125 мг трижды в сутки.
Цефтриаксон вводят внутримышечно и внутривенно. Суточная дозировка препарата для взрослых и детей старше 12-ти лет составляет 1,0 -2,0 грамма в сутки или 0,5-1,0 грамм через 12 часов. При необходимости , в случаях инфицирования умеренно чувствительными патогенами, суточная дозировка может быть увеличена до 4,0 грамм. Суточная доза для новорожденных составляет 20-50 мг, при этом дозу 50 мг не рекомендуется превышать, в виду неразвитой ферментной системой. Детям до 12-ти лет рекомендована доза 20 – 75 мг в сутки.
Прием амоксициллина проводится внутренне, дозировка препарата индивидуальна по состоянию тяжести инфекционного воспаления. Рекомендованная суточная дозировка для взрослых и детей старше 10-ти лет составляет – 500 мг трижды в сутки. При осложненных случаях максимальная дозировка может быть увеличена до 3000 мг в сутки. Детям до 2-х лет рекомендована дозировка – 20 мг трижды в день, от 2-х до 5-ти лет суточная дозировка составляет 125 мг трижды в день, от 5-ти до 10-ти лет суточная дозировка рекомендована в количестве – 250 мг трижды в день.
Цефтазидим вводится внутримышечно и внутривенно. Дозировка цефтазидима для новорожденных и грудных детей до 2-х месяцев составляет – 25-50 мг дважды в сутки. Детям от 2-х месяцев до 12-ти лет препарат рекомендован в дозировке 50-100 мг три раза в сутки. При ослабленном иммунитете или тяжелом инфекционном воспалении возможно увеличение дозировки до 150 мг трижды в сутки. Взрослым и детям старше 12-ти лет рекомендована дозировка — 1,0 грамм через 8 часов или 2,0 грамма каждые 12 часов.
Ампициллин принимают внутренне примерно за час до еды. Суточная дозировка препарата назначается индивидуально и зависит от степени инфекционного воспаления. Взрослые и дети старше 10-ти лет – 250-500 мг через каждые 6 часов. При этом суточная доза может быть увеличена до 6 мг. Для детей суточная дозировка составляет 100 мг в 6 приемов. Продолжительность курса лечения составляет от недели до двух недель и зависит от локализации инфекции и степени её развития.
Лечение хронического лимфаденита предполагает обязательное включение курса физиотерапевтических процедур. Некоторые случаи при хроническом лимфадените требуют хирургического вмешательства, которое предполагает абсцедирование воспаленного лимфатического узла. Лечение ранних стадий хронического лимфаденита возможно проведением физиотерапевтических процедур, например, электрофореза, компрессов с димексидом. Одним из новых методов физиотерапевтических процедур, является облучение лазерным лучом гелей неонового действия. Лечение хронического лимфаденита целесообразно сочетать с повышением иммунологической реакции организма в целом. Для этого применяют лекарственные препараты по типу метилурацила, пентоксила, пантокрина, элеутерококка.
Метилурацил принимают внутренне после еды или же во время еды. Дозировка для взрослых составляет — 0,5 грамма четыре раза в сутки. В отдельных случаях, при необходимости, можно увеличить количество приемов до шести раз. Дозировка для детей до 8 лет составляет – 0,25 грамма в сутки, для детей старше 8 лет – 0,25-0,5 грамм в сутки. Курс лечения длится около сорока дней.
Пентаксил и пантокрин принимают внутренне, исключительно после еды. Дозировка для взрослых составляет 0,2-0,4 грамма не более четырех раз в сутки, детская дозировка составляет 0,2 грамма в сутки.
Элеутерококк является биологически активной добавкой, дозировка его составляет одну — две капсулы дважды в день – утром и вечером.
Подмышечный лимфаденит
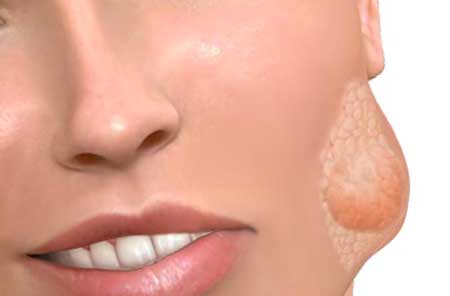
Это патологический процесс, возникающий на фоне катарального или гнойного воспаления подмышечных лимфоузлов и не являющийся самостоятельным заболеванием. Серозная форма подмышечного лимфаденита характеризуется чувствительностью и резкой болезненностью в месте локализации уплотнения, местные изменения при этом незначительны, спаечные процессы отсутствуют. Общее состояние больного не страдает.
Гнойную разновидность подмышечного лимфаденита описывают, как серьезную форму патологии. Воспаляются множественные лимфоузлы и образуют между собой, так называемый конгломерат, что в свою очередь приводит к спайкам. Пациенту становится хуже, он отмечает лихорадку, тахикардию и сильную головную боль. При отсутствии терапии, слившиеся между собой элементы узлов, склонны к абсцедированию и формированию аденофлегмоны, при неблагоприятном прогнозе это причина сепсиса.
Механизм запуска развития лимфаденита подмышечной области обуславливают всевозможные микроорганизмы, начиная с более распространенных стафилококков, стрептококков, кишечной и синегнойной палочек, заканчивая реже встречаемыми видами пневмококка и диплококка.
Различают три пути инфицирования лимфоузлов: через лимфу, кровь и при контакте раневой поверхности с бактерией. Клиника лимфаденита не зависит от вида заражения человека инфекцией. При всех трех формах подмышечного лимфаденита характерны: сильная тянущая боль подмышечной впадины, покраснение и гипертермия уплотнений, в позднюю стадию — воспаление, озноб, флуктуация и лейкоцитоз. Болевой синдром при подмышечном лимфадените настолько выражен, что больной принимает вынужденное положение для верхней конечности со стороны поражения. В области воспаления при пальпации может быть крепитация — характерный звук, напоминающий «хруст снега». Это серьезный клинический признак, говорящий о том, что идет дальнейшее распространение гнойного процесса.
Детский подмышечный лимфаденит встречается у лиц старшей возрастной категории (дети от 10 лет). Инфекция попадает в кровь через различные повреждения кожных покровов, образующиеся при трении и раздражении кожи в области подмышек. К таким инфекциям относят: корь, скарлатину, дифтерию и другие. Развивается заболевание очень быстро, поэтому симптомы острой и хронической стадии подмышечного лимфаденита не дифференцированы. Кроме схожей с взрослыми клиники, у детей наблюдаются бессонница, головная боль, отсутствие аппетита. При этом узел, ввиду обширного воспаления прилегающих тканей, практически не прощупывается. Он становится плотным и еще сильнее увеличивается в размере. Чтобы избежать оперативного лечения, необходима срочная консультация специалиста и терапия основного заболевания.
Симптомы подчелюстного лимфаденита
Как правило, подчелюстной лимфаденит можно довольно просто диагностировать по его симптомам. При попадании инфекции в узел, тот воспаляется, что сопровождается болью, покраснением кожных покровов в области узла. Еще коже может стать горячей, потому что местно температура тела поднимается.
В некоторых случаях лимфатический узел сильно увеличивается в размерах. Это происходит из-за отека тканей, либо из-за накопления гноя в самом узле и в тканях вокруг него. Ведь подчелюстной лимфаденит бывает двух типов: негнойный и гнойный.
Кроме болевых и других симптомов подчелюстного лимфаденита, его можно обнаружить по общему анализу крови. Уровень лейкоцитов в крови при этом заболевании резко повышается.
Местное повышение температуры, то есть горячая коже в области узла, может сопровождаться общим ухудшением самочувствия и повышение температуры всего тела. При остром течении процессов и нагноении температура тела может резко и сильно повышаться.
Пациент может испытывать слабость, озноб и проявлять признаки общей интоксикации, а именно бледность кожных покровов, вялость, отсутствие аппетита.
Острый подчелюстной лимфаденит
Подчелюстной лимфаденит бывает двух типов – острый и хронический. При первом случае заболевания, оно всегда протекает в острой форме, но если не предоставить пациенту адекватного лечения, болезнь может перейти в хроническую форму.
При остром подчелюстном лимфадените может воспаляться только один или несколько узлов сразу. Хотя острое течение заболевания может быть и при негнойной форме лимфаденита, но чаще всего оно вызвано именно нагноением.
При этом гной может собираться в узле и флюктуировать. Это значит, что гной «переливается» и «колеблется» в узле, что может привести к прорыву и дальнейшему заражению тканей. Кроме того, при остром течении болезни инфекция может поразить не только сам узел, но и другие ткани вокруг него, они отекают, краснеют и болят.
Острый лимфаденит может мешать полноценно пользоваться той частью тела, где расположен узел. При подчелюстном лимфадените может болеть шея и челюсть. Боль может появляться и при открытии или закрытии рта.
[], [], [], [], [], [], []
Хронический подчелюстной лимфаденит
Хронический подчелюстной лимфаденит может появиться как следствие неправильного лечения острой формы этого заболевания. В то время как при острой форме лимфатический узел набухает, увеличивается в размере и кожа вокруг него краснеет, при хронической форме узлы могут затвердеть.
Также при хронической форме инфекция и воспаление может перекинуться с самого узла на ткани вокруг него. У больного наблюдаются те же симптомы, что и при острой форме заболевания. Поднимается как температура тела, так и температура кожи вокруг узлов. Кожа краснеет. Человек ощущает сильное недомогание, озноб и вялость.
Если лимфаденит переходит в хроническую форму, может понадобиться более радикальный метод его лечения – удаление узла. В то время как острый лимфаденит можно лечить путем удаления гноя из узла и применением антибиотикотерапии.
[], [], [], [], [], []
Подчелюстной лимфаденит у детей
Подчелюстной лимфаденит у детей встречается так же часто, как и у взрослых. Инфекция может попасть в узлы через лимфу из разных очагов воспаления. Это может быть инфекция зубов и десен, хронические инфекции в носоглотке и так далее.
Нужно отметить, что у детей первых лет жизни лимфаденит не может развиться, ведь лимфатические узлы формируются на протяжении первых трех лет жизни.
Если это заболевание своевременно не лечить, то может понадобиться хирургическое вмешательство и даже удаление воспаленного узла
Поэтому, важно вовремя обратиться к врачу, ведь воспаление некоторых узлов заметить самому труднее. Многие родители и не подозревают о существовании лимфатических узлов в затылочной части головы
Хотя подчелюстной лимфаденит у детей диагностировать довольно просто.
Что такое лимфаденит
Геморрой в 79% случаев убивает пациента
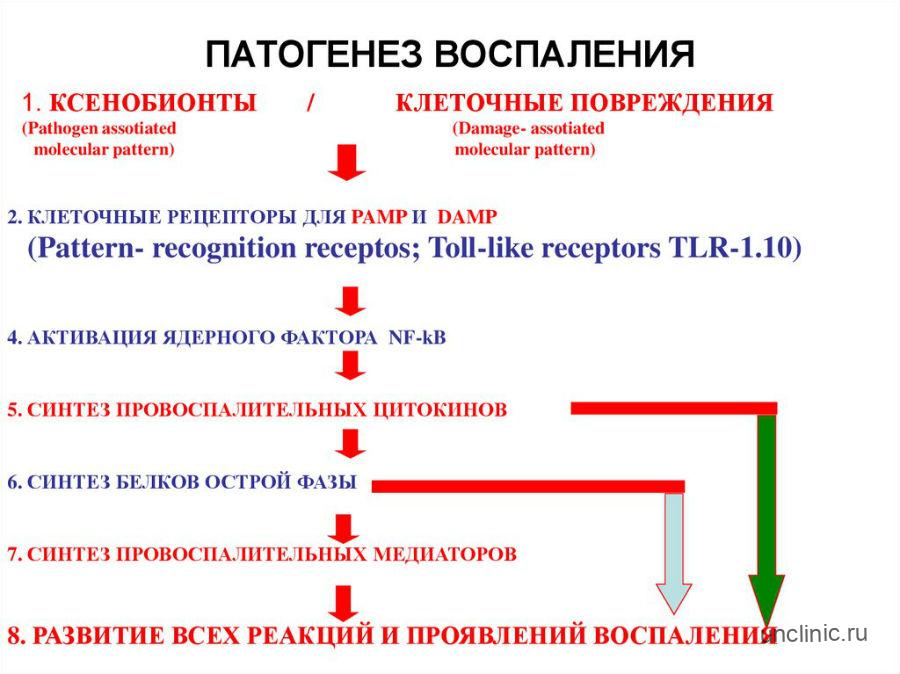
Лимфаденит – это довольно распространенное заболевание, во время которого в лимфатических узлах развивается воспаление. Известно, что эти органы являются специфическими барьерами, которые позволяют сдерживать распространение патогенных микроорганизмов из близлежащего воспалительного очага по всему организму человека. Но иногда они сами становятся источником инфекции, в том случае, если в них формируется нагноение. Лимфаденит у взрослых и детей нередко становится причиной госпитализации, в ряде случаев пациенту может потребоваться помощь врачей-хирургов.
Распространенность болезни
Истинную распространенность лимфаденита у детей и взрослых оценить очень сложно. Причина в том, что нередко это заболевание является осложнением другого (например, острого тонзиллита, гнойной раны, периодонтита и др.) и протекает не тяжело. В таком случае, силы врачей направлены на лечение основного недуга, а симптомы лимфаденита проходят самостоятельно спустя несколько дней или пару недель без специальной терапии. Ситуации, когда больной обращается с конкретной жалобой на увеличение какого-либо лимфатического узла или группы, болезненность при прикосновении, и покраснение кожи над ними, бывают не так уж и часто. Поэтому достоверных данных о том, сколько же пациентов проходили лечение лимфаденита в каждой стране просто не существует. Одно можно утверждать точно – это заболевание встречается гораздо чаще, нежели это кажется на первый взгляд.
Лимфаденит: причины заболевания
В подавляющем большинстве лимфаденит у детей и взрослых является осложнением инфекционного процесса разнообразной локализации. Происходит это из-за того, что микроорганизмы, вызвавшие появление воспалительного заболевания, мигрируют с током лимфы в ближайший лимфатический узел. В ряде случаев они поступают туда уже убитыми, если на фоне заболевания проводится адекватная противомикробная терапия (антибиотики, противогрибковые или противовирусные средства), либо погибают в них. Поэтому если у человека развился лимфаденит, причины его, скорее всего, будут связаны с первичным заболеванием. Однако это бывает не всегда.
Иногда у больного возникает лимфаденит, причины которого заключаются в травматизации самого лимфоузла, во время которого произошло непосредственное проникновение микробов через поврежденную кожу или слизистую оболочку. Это случается очень редко и обычно у людей со сниженной иммунной защитой (на фоне хронических болезней, вируса иммунодефицита, приема кортикостероидов, цитостатиков и др.).
Наиболее распространенные причины неспецифического лимфаденита – это стафилококки и стрептококки. Данные микроорганизмы попадают в регионарные лимфоузлы с током лимфы или крови. Первичные очаги воспаления, чаще всего, – это карбункул, инфицированная рана, тромбофлебит, панариций, фурункул, рожа, остеомиелит и др.
Причины специфического лимфаденита – это появление определенных патогенных микроорганизмов, вызывающих специфические болезни, – гонорея, сифилис, туберкулез, чума, туляремия, сибирская язва и др. В данном случае процесс воспаления развивается в ближайшем лимфатическом узле, куда попали эти бактерии, после своего внедрения в организм человека. К примеру, при гонорее и сифилисе первыми реагируют паховые лимфоузлы, так как находятся ближе всего к половым органам.
Лимфаденит: код в МКБ
Если у человека развился лимфаденит, код в МКБ определяется прежде всего локализацией пораженного лимфатического узла и характером течения воспалительного процесса.
Острый лимфаденит, код в МКБ выделяется в соответствии с областью поражения, наиболее часто они бывают следующими:
- поражение лимфоузлов шеи, головы – L04.0,
- поражение лимфоузлов туловища – L04.1,
- поражение подмышечных лимфоузлов – L04.2,
- поражение паховых лимфоузлов – L04.3,
- другие области поражения – L04.8,
- поражение неуточненной локализации – L04.9.
Более редко встречаются неспецифические лимфадениты, код в МКБ может быть следующим:
- острый или хронический брыжеечный лимфаденит – I88.0,
- хронический лимфаденит любого лимфатического узла кроме брыжеечного – I88.1,
- прочие неспецифические лимфадениты у взрослых и детей – I88.8,
- неуточненные неспецифические лимфадениты – I88.9.
Если у больного развился лимфаденит, код в МКБ никак не повлияет на лечебную тактику. Этот шифр нужен в первую очередь лечащему врачу для правильного заполнения всей документации и отчета перед фондом обязательного медицинского страхования.
Лимфаденит подчелюстной
Лимфаденит подчелюстной – это наиболее распространенная форма данного недуга. Часто подчелюстная форма заболевания развивается при хроническом тонзиллите, застарелом кариесе или воспалительных заболеваниях десен. Симптомы воспаления появляются сначала не очень явно, постепенно нарастая. Под челюстью или под ухом ощущается боль, при пальпации узлов также ощущается боль. Узлы имеют резкие границы и на первой стадии процесса они двигаются под кожей. Узлы не мешают опускать и поднимать нижнюю челюсть. Через два – три дня под нижней челюстью обнаруживается явная припухлость, надавливание на которую причиняет боль. Постепенно опухоль разрастается на всю подчелюстную часть и вниз по шее к ключице. Кожа на опухшей области красная, растянутая и при ощупывании болит. На этой стадии опускать и поднимать нижнюю челюсть уже тяжелее.
Если осмотреть рот больного, то со стороны воспаления слизистая красная, припухшая и если надавить изнутри, это причиняет боль. Увеличивается температура тела до тридцати семи с половиной или тридцати восьми градусов по Цельсию. Пациент отказывается от еды и становится безучастным к тому, что происходит вокруг, сон его нарушен, поэтому днем он постоянно ощущает себя уставшим. Если на этой стадии развития заболевания устранить первоисточник инфекции, лимфаденит может излечиться. Но чаще всего такого не бывает. Боль усиливается, приобретает тянущий и стреляющий характер. Температура не падает и даже может увеличиваться еще. Кожа на проекции лимфоузла становится ярко-красной, потом бродовой и синеет.
Если кожа посинела, это говорит о постепенном выходе гноя в направлении кожи. Обнаружение флюктуации на этой стадии развития заболевания осложнено и почти никогда не получается. Гной не обилен. При диагностике и лечении необходимо отличать воспаление непосредственно узлов и воспаление тканей, находящихся рядом. Это может быть воспаление подъязычной области, подчелюстного ложа, абсцесс или околочелюстной инфильтрат. Также существует вероятность воспаления слюнных желез. Иногда очень сложно точно определить место воспаления. Лечение воспаления подчелюстных лимфатических узлов в самом начале процесса может быть сведено к излечению первичного очага инфекции. Кроме этого необходимо осуществлять все гигиенические меры и на пораженную область накладывать холодные примочки с жидкостью Бурова.
Классификация острого лимфаденита
- Острый лимфаденит бывает гнойным и серозным (негнойным).
Серозный и гнойный острый лимфаденит – это ступени единого процесса. Сначала воспаление начинается как серозное, оно может закончиться само по себе или после соответствующего лечения, а может преобразоваться в гнойное.
- Различают неспецифический и специфический острый лимфаденит, все зависит от вида возбудителя, который его спровоцировал.
- В зависимости от того, какие группы лимфатических узлов поражены, классифицируют следующие виды острого лимфаденита:
- лимфаденит лица и шеи.
- шейный.
- подчелюстной.
- одонтогенный.
- мезентериальный.
- паховый.
[], [], [], []
Острый серозный лимфаденит
При остром серозном лимфадените общее самочувствие страдает мало. Температуры может и не быть, а может повышаться до 38°С. На этом этапе, возникают болезненные ощущения в лимфоузлах, они увеличиваются в размерах. При их ощупывании они незначительно плотные и подвижные. При своевременном определении и лечении первичного очага, эти лимфоузлы уменьшаются в размерах, проходит их болезненность, нормализуется общее самочувствие. В противоположном случае серозное воспаление переходит в гнойное.
[], [], [], []
Гнойный острый лимфаденит
При гнойном воспалении в лимфоузлах отмечается их выраженная болезненность, увеличение температуры выше 38°С. Нарушается сон, появляется головная боль, слабость, т.е. сильно страдает общее самочувствие. Со временем на месте лимфоузла формируется гнойник, который необходимо будет удалять хирургическим путем в условиях стационара, сам он не пройдет. Не заниматься лечением гнойного острого лимфаденита, очень опасно для здоровья и жизни, т.к. чревато развитием лимфоаденофлегмоны и сепсисом (заражение крови).
Острые лимфадениты лица и шеи
Как правило, причиной острых лимфаденитов лица и шеи, являются микроорганизмы, циркулирующие в полости рта – кокковая флора – стафилококки. Т.е. такие лимфадениты возникают вследствие одонтогенной инфекции
Поэтому, важное значение имеет своевременное лечение кариозных зубов. Чаще всего инфекция проникает в следующие группы лимфоузлов и возникает:
- поднижнечелюстной острый лимфаденит.
- щечный.
- острый шейный лимфаденит.
- околоушной.
- надчелюстной и нижнечелюстной.
В профилактике вышеназванных острых лимфаденитов важна личная гигиена рук, с особой осторожностью подходить к удалению угрей, прыщей в области лица и шеи. [], [], []
[], [], []
Острый мезентериальный лимфаденит (мезаденит)
Острый мезентериальный лимфаденит – это воспаление лимфоузлов брыжейки кишечника. Возникает такой острый лимфаденит после операций на органах брюшной полости (устранение аппендицита, например), после заболеваний верхних дыхательных путей, при туберкулезе и многих других заболеваниях. Такой лимфаденит встречается чаще у детей школьного возраста. Возникает внезапно, появляется острая схваткообразная боль в животе, не связанная с приемом пищи, диспепсические расстройства (тошнота, возможно рвота), увеличение температуры до высоких цифр. В такой ситуации необходимо тщательно собрать анамнестические данные, детально изучить клинику, пройти необходимые инструментальные и лабораторные исследования, которые назначит специалист.
[], [], [], [], [], [], [], []
Острый паховый лимфаденит
При остром паховом лимфадените увеличиваются и уплотняются лифоузлы в паховой области. При этом отмечается болезненность внизу живота и в паховой области, особенно при движении и физических нагрузках, увеличивается температура. Причиной воспаления лимфоузлов в паховой области могут быть: сифилис, метастазы рака половых органов, прямой кишки, грибковые заболевания и раны на нижних конечностях. При обнаружении увеличенных паховых лимфоузлов, необходимо незамедлительно обратиться за помощью к врачу (терапевту, хирургу, если это ребенок – педиатру).
Воспаление лимфоузлов под челюстью: причины
Системные нарушения иммунной системы тоже провоцируют болезнь лимфатической системы. Это когда в организме имеются вялотекущие воспалительные процессы:
- ревматизм;
- сывороточная патология;
- красная волчанка;
- инфекционный мононуклеоз.
Нарушение лимфоидной системы происходит при стоматологических недугах:
- Кариес приводит к проявлениям гнойных абсцессов, которые развиваются около корня зуба, это состояние вызывает припухлость десны. В результате воспаляются узлы. Если инфекция во рту справа, то в этой части они и увеличиваются. А удаление зуба решит проблему.
- Если у взрослого человека растут зубы мудрости, тогда лимфоидная система мгновенно реагирует на процесс.
- После удаления зубов с осложнениями, данная система тоже воспринимает процесс, как угрозу иммунитету. После заживления десен все придет в норму.
- Пародонтоз, стоматит, киста, зубной камень, который способствует развитию пародонтита, отрицательно влияют на лимфообмен.
Врачи не рекомендуют лечить воспаление лимфоузлов под челюстью в домашних условиях, потому что вылечить патологию сложно, если не знаешь точного диагноза. И обычный массаж нижней подчелюстной точки грозит усугублением состояния пациента. Может произойти даже заражение крови из-за дальнейшего распространения инфекции.
Если лимфоузел под челюстью болит при нажатии, нужно сделать лишь одно – сходить к стоматологу. Особенно когда во рту воспаляются десна, такие симптомы указывают на кариес или осложнения, которые могут возникнуть после того, как человеку удалили зуб. В результате стоматологического лечения вся симптоматика заболевания исчезнет. То же самое произойдет, когда будут устранены все воспаления лор-органов, вырастет зуб мудрости либо пройдет грипп, ОРВИ.
Если лимфоузлы под челюстью воспалились из-за поражения бактериями, лечение болезни надо проводить комплексно. После обращения к врачу-специалисту пациент получит рекомендации. Только прежде доктор установит природу заболевания, получив результаты обследования расположенных рядом тканей и органов. Понадобится пропить дома антибиотики. Какой тип препаратов употреблять, станет понятно после анализа на бакпосев. Чаще всего врачи назначают антибиотики широкого спектра действия.
Если лимфоузел под челюстью воспалился из-за аллергической реакции, лечить его придется антигистаминными препаратами. Также не помешает обратиться к врачу-аллергологу. Он сможет определить, что или кто является раздражителем, для скорейшего выздоровления будут назначены еще и физиотерапевтические процедуры.
- Когда на улице стужа, надевайте одежду, соответствующую погоде. Иначе вам грозит переохлаждение, которое в последующем спровоцирует простудное заболевание. Что потянет за собой неприятные последствия.
- Укрепляйте свою иммунную систему. Проводите постепенные закаливания, употребляйте природные витаминные формы (фрукты, овощи), добавьте в свой рацион алоэ, мед, эхинацею. Обязательно занимайтесь спортом.
- Не ходите в холодную погоду без шарфов, шапок. Обычный холодный ветер может стать источником воспаления лимфоидной системы.
- Вовремя лечите кариес, не игнорируйте заболевание. Если вам все же удаляли зуб, то выполняйте все рекомендации стоматолога для заживления десен, чтобы не развился абсцесс.
- Не запускайте лор-инфекции, они также провоцируют воспаления узлов.
Лечение подчелюстного лимфаденита
Лечить подчелюстной лимфаденит можно двумя основными способами. К сожалению, главный способ лечения – это хирургическое вмешательство. Оно бывает разных типов. Если в узле при остром течении заболевания собрался гной, то врач делает надрез и выпускает гной.
Таким образом, можно избежать самопроизвольного прорыва узла и заражения тканей вокруг него. При неконтролируемом прорыве может возникнуть сепсис.
Поэтому, узел вскрывают и удаляют из него гной. Это снимает воспаление и ускоряет процесс выздоровления. Второй метод лечения – это антибиотики. Часто эти препараты назначают как сопутствующее лечение при хирургическом вмешательстве.
Есть еще и народные средства лечения подчелюстного лимфаденита. А также в некоторых случаях применяют физиотерапию, электрофорез и так далее. Но эти методы лечения чаще всего используют после удаления гноя из узла хирургическим путем.
Лечение антибиотиками
Не всякий антибиотик подойдет для лечения подчелюстного лимфаденита. Чаще всего это заболевание вызывается такими возбудителями, как стептококки или стафилококки. Поэтому, для лечения применяются антибиотики группы пенициллиновых.
В большинстве случаев вводить лекарство нужно через уколы и длительность курса не должна составлять менее семи дней. Этого курса хватает, чтобы полностью уничтожить инфекцию в лимфатических узлах.
При этом, очень важно понять еще до лечения, насколько тот или иной препарат будет эффективен в борьбе с бактериями. С этой целью врач может назначить взятие пункции
Взятую жидкость высевают на наличие возбудителей болезни и испытывают, какой антибиотик наиболее эффективно убивает бактерии.
Лечение подчелюстного лимфаденита у детей
При лечении подчелюстного лимфаденита у детей очень важно сначала выявить первичный источник инфекции. Это могут быть хронические воспалительные процессы на слизистых горла или носоглотки
А может быть и кариес или воспаление десен.
Очень важно вылечить и устранить первичную инфекцию. Как правило подчелюстной лимфаденит тесно связан с ротой полостью и носоглоткой
Поэтому, при его лечении важно тщательно соблюдать чистоту зубов, полоски рта и горла. Рот и горло можно полоскать и регулярно чистить зубы.
Гнойный лимфаденит однозначно нужно лечить антибиотиками. Иногда может потребоваться вскрытие узла для удаления из него гноя. Врач может поставить дренаж, чтобы и далее гной не скапливался в узле, не вызывал сильную боль и воспаление не расходилось на ткани вокруг лимфатического узла.
В некоторых случаях врач может назначить компрессы или примочки на кожу вокруг узла. Но ни в коем случае нельзя делать их без назначения врача. Особенно нужно избегать нагревания области узлов до постановки диагноза. Нагревание усиливает темпы роста бактерий и может только усилить боль ребенка.
Лечение народными средствами
Важно понять, что лечить гнойный подчелюстной лимфаденит народными средствами невозможно. Так можно только упустить время и из острой инфекции, она перейдет в хроническую форму
Поэтому, народные средства лучше использовать, как дополнительную терапию или на ранних стадиях заболевания.
Как правило, народная медицина использует лекарственные травы. Их можно употреблять внутрь в виде настоек или чаев, а можно делать их них примочки. При лечении подчелюстного лимфаденита можно использовать такой природный «антибиотик», как эхинацея.
Из нее нужно сделать настойку на спирту. Но нельзя прикладывать к коже компресс из чистой или неразведенной настойки. Перед применением, одну часть настойки нужно развести двумя частями воды. Нельзя использовать горячую воду, чтобы не перегреть воспаленный узел. Возьмите теплую воду.
Компресс кладут на целую ночь. Разведенную настойку наносят на вату и фиксируют бинтом. Эту же настойку, только уже не разведенную, можно принимать внутрь. Делать это можно по три раза в день и пить за раз не более 40 капель.
Еще одно народное средство лечения подчелюстного лимфаденита – это репчатый лук. Он издавна славился своими бактерицидными свойствами. Его можно использовать для компресса. В добавок к луку нужно запастись дегтем из аптеки.
Лук запекают целиком (с кожурой) в жарочном шкафу. Печь нужно минут 20. Шелуху снимают и лук разминают. Добавляют столовую ложку дегтя. Смесь должна быть теплой, но не горячей. Компресс из этой смеси прикладывают к воспаленному узлу и оставляют на ночь.










Добавить комментарий