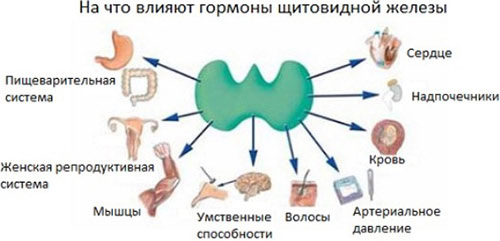
Эутиреоз щитовидной железы
Содержание:
- Формы заболевания
- Диета и питание
- Осложнения и последствия
- Симптомы аутоиммунного тиреоидита
- Симптомы эутиреоза щитовидной железы
- Диагностика заболевания
- Способы лечения эутиреоза
- Симптоматика и диагностика эутиреоидного синдрома
- Причины
- Диагностика
- Что это за патология?
- Лечение эутиреоза щитовидной железы, препараты
- Причины и виды тиреоидита
- Диагностика
- Тиреоидит Риделя
Формы заболевания
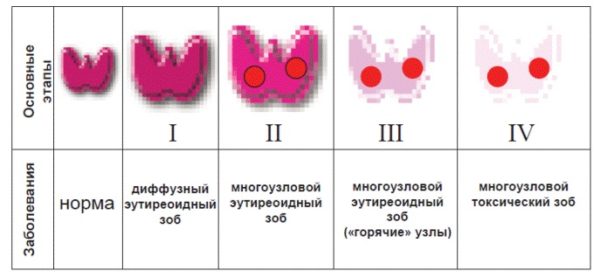
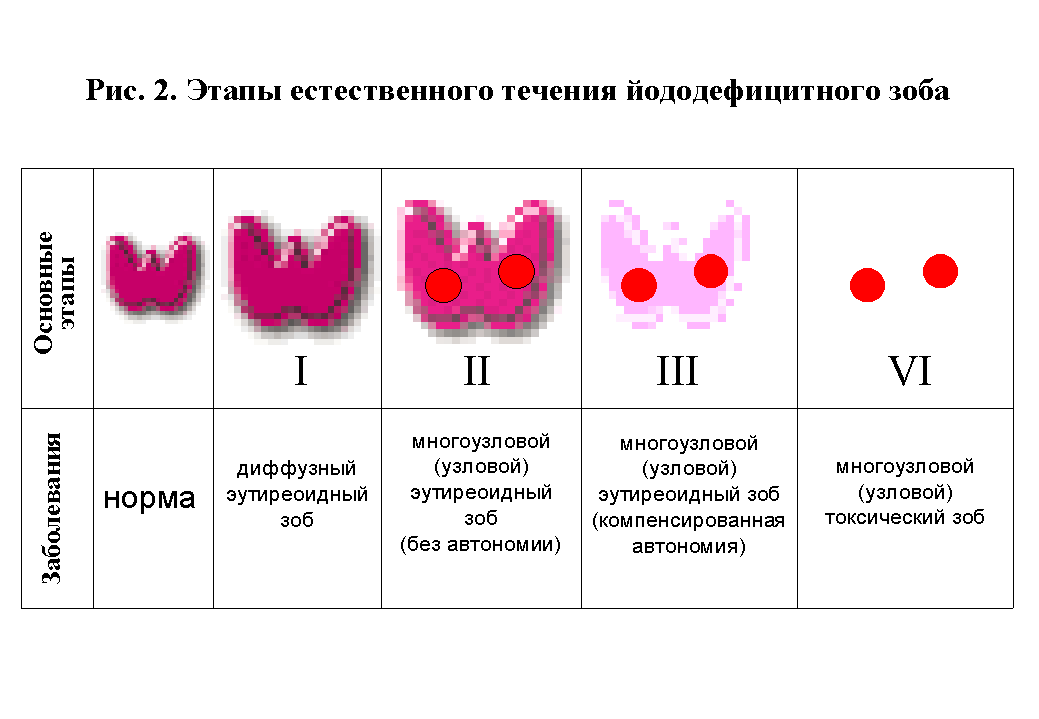
С течением времени эутиреоз щитовидной железы может переходить в другие формы болезней.
Один из вариантов — диффузный зоб.
Второй сценарий — развитие узлового зоба. Это означает, что в органе формируются выросты.
Узловой зоб может иметь несколько разновидностей.
- Со связанными друг с другом узлами.
- С большим числом узлов.
- При недостатке йода в организме происходит формирование эндемического зоба.
- В зобе может быть только один узел.
По мере прогрессирования болезни происходит значительно увеличение тканей железы. Это может привести к появлению узлов не только доброкачественной, но и злокачественной природы.
Состояние пациента ухудшается. Он начинает чувствовать боль в груди, ему может быть некомфортно в этой области. Человек быстро худеет без видимых причин. Развиваются симптомы аритмии, сердцебиение учащается.
При узловом зобе нужно быстрее начинать терапию. Если этого не сделать, то трахея может оказаться сдавленной растущими узлами железы. Другое следствие не лечения узлового зоба – развитие злокачественных опухолей. Все это требует проведения операции: железа удаляется.
Диета и питание
Наилучшим средством для восполнения дефицита йода в организме являются морские моллюски (мидии, кальмары), ракообразные (крабы, креветки, омары), рыба (палтус, сельдь, тунец, треска). Они рекомендованы к употреблению не реже 2–3 раз в неделю. Морская капуста, или ламинария — доступный источник йода. Суточная доза её потребления составляет приблизительно 50 г. в сыром виде, и около 1 ч. л. — в сухом.
В качестве источника животных белков лучше избрать яичные желтки, говядину, мясо птицы. Готовку желательно проводить путём тушения или отваривания. Лучше избегать излишне жирных и острых блюд. Крепкие бульоны также не рекомендуются к употреблению. Не следует пренебрегать молочными продуктами: кефиром, йогуртами, нежирным творогом.
Согласно рекомендациям современных диетологов, при заболеваниях щитовидной железы в ежедневном рационе нужно ограничить или полностью исключить такие продукты, как:
- алкоголь;
- наваристые супы;
- брюссельскую и цветную капусту;
- репу;
- маринады;
- консервы и пресервы;
- турнепс;
- брюкву;
- варенье;
- мед;
- маргарин;
- кондитерские изделия.
Для похудения нужно употреблять достаточное количество растительной клетчатки, получаемой из каш (гречневой, овсяной), зелени (сельдерей, укроп), овощей (лука, моркови, редиса, чеснока), орехов.
Сахар лучше заменить мёдом. Для получения достаточного количества углеводов рекомендуется включать в рацион ягоды (виноград, лесная земляника, калина, клубника, клюква, крыжовник, черника), сухофрукты (изюм, инжир, курага), свежие фруктовые соки, отвар шиповника.
В питании лучше придерживаться умеренности, есть понемногу, но часто — около 4–5 раз в день. Потребление жидкости должно превышать 1,5–2 литра.
Осложнения и последствия
Если состояние здоровья щитовидной железы не проверяется и не контролируется, то при появлении эутиреоза возможно наличие ряда осложнений, которые несут серьезную угрозу здоровью пациента.
В первую очередь, болезнь отражается на состоянии центральной нервной системы, проявляясь в виде:
- депрессий;
- проблем с сосредоточенностью;
- панических атак;
- провалов в памяти.
Сердечно-сосудистой системе эутиреоз также способен доставить немало хлопот в виде:
- повышенного уровня холестерина;
- брадикардии;
- сердечной недостаточности.
Также болезнь может спровоцировать появления проблем в половой сфере:
- нарушение менструальных циклов;
- поликистоз яичников;
- развитие бесплодия.
Симптомы аутоиммунного тиреоидита
Особенность болезни в том, что симптомы изменяются в зависимости от количества гормона определенного типа. Заболевание вообще может проходить без каких-либо симптомов, не вызывать боли и неприятных ощущений. Иногда обнаруживается случайно, во время обследования или плановой сдачи анализов. Но определенная симптоматика зачастую присутствует. Симптомы аутоиммунного тиреоидита таковы:
- возникает вялость организма, дополняется апатией и депрессивным состоянием;
- вес может резко набираться или, наоборот, беспричинно снижаться;
- выпадают волосы;
- кожа становится сухой;
- регулярно возникает першение в горле;
- изменяется голос, становится сиплым, огрубевшим;
- ухудшается память;
- щитовидная железа увеличивается в размерах;
- возникают проблемы в работе сердца;
- сердцебиение становится учащенным, развивается тахикардия;
- появляется тремор конечностей;
- возникает раздражительность, сильная усталость, от которой невозможно избавиться даже после продолжительного сна;
- регулярно меняется настроение.
Если Вы страдаете подобными симптомами, стоит обратиться в медицинский центр и пройти диагностику. Все это может указывать на наличие аутоиммунного недуга. Чем раньше принять меры по восстановлению гормональной системы, тем лучше будет результат.
Причины аутоиммунного тиреоидита
Окончательно причины возникновения аутоиммунного тиреоидита специалисты не могут определить. Гормональная система человека до конца не изучена, поэтому аутоиммунные недуги лечатся достаточно сложно. Но доктора выделяют провоцирующие факторы, которые способствуют развитию тиреоидита:
- воспалительные процессы в щитовидной ткани;
- наличие хронических инфекций во всем организме;
- неконтролируемый прием различных лекарственных препаратов;
- употребление большого количества йода в любой форме;
- регулярные стрессы;
- облучение;
- ОРВИ, состояние гриппа;
- беременность и роды, при которых вероятность развития тиреоидита щитовидной железы увеличивается на 20%;
- генетический фактор.
Именно генетические изменения и предрасположенность считаются главной причиной развития данного заболевания. Мнения врачей в этом вопросе расходятся. Проблема в том, что определить какую-либо из причин, явно провоцирующую нарушения в щитовидной ткани, не получается. Поэтому предрасположенность определяют как основной фактор
Если в семье есть родственники, страдающие заболеваниями щитовидной железы, стоит особое внимание уделить этому вопросу.
Симптомы эутиреоза щитовидной железы
Самой первой на эутиреоз реагирует нервная система. Заподозрить отклонения, связанные со щитовидной железой, можно по следующим признакам:
- Отдых в обычном режиме или нормальный сон не дают желаемого результата. Человек чувствует себя разбитым, отмечает беспричинно нарастающую слабость. Возможна бессонница по ночам и сонливость днем.
- Острая реакция на раздражители. Даже минимальное недовольство может перерасти в крупную ссору. При этом человек, страдающий эутиреозом, не только эмоционально нестабилен, но и долго оправляется от бурных переживаний.
Повышенная возбудимость нервной системы сопровождается симптомами, связанными с работой других органов и систем:
- Шея – ощущается комок в горле, затрудняющий глотание, периодически или постоянно больной чувствует сдавление шеи (ощущение, схожее с удушением от веревки на шее);
- Сердце – разнообразные нарушения ритмичности сердечных сокращений от тахикардии (учащенного сердцебиения) до экстрасистол (внеочередных ударов сердца);
- Вес – для эутиреоза характерно снижение массы тела без видимой причины (на фоне обычного режима питания, без соблюдения диет, при отсутствии тяжелых заболеваний других органов).
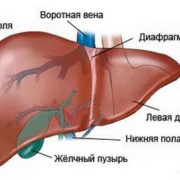
Сам пациент или врач при обращении в клинику может выявить визуально или пальпаторно увеличение размеров железы и узловые включения. Однако обязательно подтверждение структурных изменений с помощью УЗИ. Также для подтверждения диагноза обязателен и анализ на тиреоидные гормоны.
Эутиреозное состояние не всегда требует медикаментозного лечения. Так, при незначительном диффузном изменении щитовидной железы и 1-2 узлах диаметром до 0,8 см (например, при аутоиммунном эутиреозе) эндокринологи рекомендуют лишь активное наблюдение: 1 раз в 6 мес. следует проходить ультразвуковое обследование щитовидной железы.
Если у больного на фоне выраженных симптомов обнаружены довольно серьезные структурные изменения тканей щитовидной железы, назначается курс медикаментозное лечение.
Для нормализации состояния пациента и, как минимум, приостановки разрастания тканей назначаются препараты йода (Микройод, Камфодал, Антиструмин и другие) или L-Тироксин (Левотироксин).
Дозировки препаратов определяются индивидуально. При отсутствии результата монотерапии возможно назначение комбинации Левотироскина с йодсодержащими препаратами.
Контрольное УЗИ проводится раз в 3-6 месяцев, после чего лечебная схема может корректироваться. Хорошим результатом лечения является устранение беспокоящих больного эутиреозом симптомов и отсутствие дальнейшего увеличения тканей.
Операция при эутиреозе
При отсутствии минимального лечебного эффекта (стабилизации состояния) от медикаментозной терапии эндокринолог может предложить хирургическое вмешательство.
Сейчас подобные операции проводятся эндоскопическим доступом через миниразрезы. Эти достигается минимальная травматизация тканей, что обуславливает короткий период госпитализации (2-3 дня) и быстрое восстановление. При этом достигается отличный косметический эффект: на шее остаются лишь еле заметные маленькие шрамики.
Сложность операции при эутиреозе состоит в том, что необходимо точно определить объем иссекаемой ткани. Чрезмерное иссечение может привести к постоперационному гипотиреозу, а недостаточное не даст необходимого лечебного эффекта. Поэтому для проведения подобного хирургического вмешательства нужно обращаться только к опытному эндокринологу-хирургу.
Диагностика заболевания
Для устранения последствий болезни и предотвращения ее дальнейшего развития следует выбрать эффективный курс укрепления здоровья при аутоиммунном заболевании
Важно провести детальный анализ щитовидной железы
Это позволит в точности определить, каким гормонам следует уделить внимание и как контролировать состояние пациента.
Как правило, диагноз ставится на основании клинических проявлений, выявления патологий щитовидной ткани и ряда анализов. Анализы позволяют определить форму аутоиммунного заболевания, степень развития патологии. После получения результатов специалист назначает лечение, выбирая наиболее оптимальные методы воздействия.
Какие анализы нужны, чтобы определить АИТ: исследование аутоиммунного заболевания
В первую очередь выполняется анализ крови. Именно такой способ диагностики позволяет определить гормоны, их количество и любые изменения. Помимо анализов крови есть и другие способы определения АИТ:
- иммунограмма;
- исследование крови на уровень тироксина, ТТГ;
- ультразвуковое исследование области щитовидной железы;
- тонкоигольная биопсия щитовидной ткани.
Когда все анализы будут готовы, доктор может назначить лечение. Кроме этого, специалист должен изучить семейный анамнез. Если у родственников есть проблемы с щитовидной железой, врач обязательно должен знать об этом.
Способы лечения эутиреоза
Лечение может не понадобиться. Необходимость терапии определяется тем, каким будет итог лабораторного анализа. Если пациент чувствует себя нормально и не высказывает особых жалоб, а увеличения железы не наблюдается, данные гормонального фона также укладываются в нормативы, то врач может просто наблюдать больного.
При плохом самочувствии, нарушениях гормонального фона, выбирается метод терапии. Первый шаг – использование медикаментов.
Применяются средства с йодом и левотироксином. Они помогают снять проявления болезни, стабилизировать гормональный фон. При приеме лекарств щитовидная железа возвращается к своим нормальным размерам.
Если же медицинские препараты не помогают, врач назначает операцию. Это делается в том случае, если зоб уже настолько вырос, что это не дает нормально есть и дышать.
Показанием к оперативному вмешательству также является наличие большого числа узлов. После любой операции удаленная ткань направляется на исследование. Это позволяет выяснить, не было ли в железе злокачественных процессов.
Если лечение эутиреоза проводится своевременно, болезнь в большинстве случаев вылечивается.
Симптоматика и диагностика эутиреоидного синдрома
Дальше симптоматика проявляется следующим образом:
- постоянно сопровождающие человека усталость, рассеянность и не покидающая в течение дня сонливость;
- нарушение тембра голоса;
- проблемы с дыханием и затруднение при приеме пищи;
- постоянное ощущение, так называемого «кома в горле», давления и дискомфорта в районе адамова яблока;
- частая раздражительность и нервное состояние;
- внешние изменения области щитовидки, видимые невооруженным взглядом (на поздних этапах заболевания).
В качестве средств диагностики используются следующие процедуры:
- УЗИ щитовидки — ультразвуковое исследование — лучший способ для определения размеров щитовидной железы;
- сбор анамнеза — эта процедура позволяет определить некоторые симптомы и наличие родственников с заболеваниями эндокринной системы;
- сдача анализов;
- визуальный осмотр — так врач может определить стадию развития эутиреоидного состояния.
Причины
Главные причины эутиреоза:
- генетическая предрасположенность;
- долговременный недостаток йода в организме;
- стрессовые ситуации;
- слишком тяжелые физические нагрузки;
- воспаление железы;
- радиационное облучение;
- чрезмерные изменения в гормональном фоне, часто при беременности;
- инфекционные болезни;
- патологические аутоиммунные процессы;
- попадание в организм опасных соединений таких, как мышьяк, ртуть, кобальт.
Толчком к развитию болезни в детском возрасте являются хронические инфекционные заболевания. Дефицит йода в организме становится причиной такого заболевания, как клинический эутиреоз, на фоне чего щитовидная железа начинает свой рост. Подобные изменения увеличивают риск развития коллоидных кист.
Все вышеперечисленные факторы создают риск развития этого заболевания. Насчет скрытой «фазы сна» болезни, у такого состояния есть определенный предел. Как только болезнь достигает определенной стадии, не заметить ее развитие уже невозможно.
Беременность также может являются одной из причин этого заболевания. Причиной всему становиться перепады гормонального фона при вынашивании ребенка, все остальные органы тоже начинают работать в другой режиме, поэтому щитовидная железа подвержена очень весомым изменениям. В результате железа может увеличиться настолько, что будет мешать будущему матери. Чаще всего, после рождения ребенка все неприятные симптомы исчезнут.
Это заболевание может сопутствовать аутоиммунному тиреоидиту, который протекает в скрытой форме на протяжении длительного периода времени.
Последнее, что стоит отметить это медикаментозный эутиреоз, который сформировывается, как побочный эффект после приема различных лекарственных средств. Этот вид болезни без особых проблем можно лечить необходимыми лекарственными препаратами.
https://youtube.com/watch?v=zt8eVnSYFvU
Диагностика
Чтобы установить причину болезни, следует пройти ряд диагностических мероприятий, после которых специалист назначит больному эффективное лечение, приводящее к желаемым результатам:
- Опрос. Задавая пациенту вопросы, врач может узнать об условиях жизни больного, жалобах, а также определить симптоматическую картину эутиреоза.
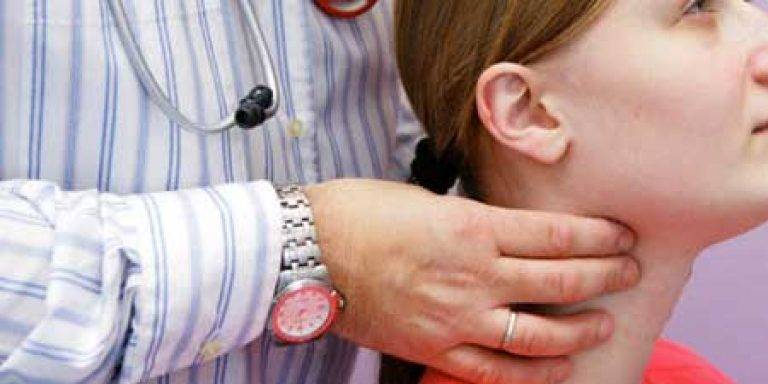
- Осмотр. Доктор проводит пальпацию, при помощи которой определяет, как сильно увеличилась щитовидка и появились ли узловые образования.
- Анализы крови – для определения уровня гормонов, которые вырабатываются щитовидной железой.
- Анализ мочи – для определения уровня концентрации йода в организме.
- Рентгенография выявляет атипичную локализацию зоба.
- УЗИ щитовидки с допплерографией определяет снижение кровотока.
- Биопсия необходима для того, чтобы откинуть «лишние» заболевания.
Что это за патология?
Любые сбои в работе эндокринной системы приводят к патологиям, требующим контроля врача:
- Если уровень гормонов будет превышать норму, ставят диагноз – гипертиреоз.
- Если наблюдается нехватка в выработке гормонов, у пациента диагностируют гипотериоз.
- Если же уровень гормонов находится в пределах нормы, то ставят диагноз – эутиреоз, что переводится как «хороший».
Что же получается? Щитовидная железа работает хорошо? Все было бы, действительно, хорошо, если бы это касалось только уровня выработки гормонов в железе и не затрагивало самой структуры этого органа.
При эутиреозе изменяется щитовидная железа: ее размеры увеличиваются, появляются узелки, но уровень гормонов находится при этом в норме. Это главные симптомы.
Эутиреоз относят к промежуточной стадии между нормой и патологией – такое состояние щитовидной железы должно насторожить врача. Если тактику лечения выбрать неправильную и не заметить вовремя изменения в щитовидной железе, возникают серьезные проблемы в работе эндокринной системы.
Лечение эутиреоза щитовидной железы, препараты
препараты для лечения эутиреоза, фото
Известно, что наилучшие шансы на излечение существуют у детей и молодых людей. В том случае, если начинать лечение эутиреоза щитовидной железы в пожилом возрасте — часто эффект будет минимальным.
В настоящее время существуют несколько способов лечения пациентов с этим заболеванием:
Заместительная терапия препаратами йода
Она применяется только на самых ранних стадиях эутиреоза. Тогда и детям, и взрослым, (пока им не исполнилось 45 лет) назначаются препараты, содержащие йод. Их дозировка не должна превышать 200 мг в сутки.
Такое количество йода достаточно для того, чтобы тиреоциты «успокоились» и их пролиферация не происходила
Важно, что это лечение этиотропное, то есть направлено на самую причину заболевания, а именно восполнение йодного дефицита. У терапии отсутствуют побочные эффекты, схема индивидуальной дозировки проста
Монотерапия, или лечение только одним препаратом – левотироксином натрия
Это препарат не предотвращает рост тиреоцитов, а вызывает их супрессию, через воздействие на тиреотропный гормон гипофиза. Сложность лечения эутиреоза заключается в возможности рецидива после отмены, а также частый контроль уровня гормонов и трудности при подборе индивидуальной дозы.
Сочетанная терапия- применение группы препаратов
Пожалуй, это наилучшая схема — она позволяет быстро снизить объем железы. Обычно ежесуточно употребляется 200 мг йода и около 150 мг левотироксина. Кроме того, нет риска рецидива, так как экзогенный йод все время поступает в организм.
В том случае, если зоб мешает дыханию и кровообращению, то выполняют оперативное вмешательство – резекцию долей железы. Эта операция вызывает резкое облегчение самочувствия. После нее начинают консервативное лечение по одной из вышеприведенных схем.
Прогноз лечения эутиреоза щитовидной железы
Прогноз при этом заболевании благоприятный для жизни. Многое зависит от санитарной культуры населения: при малейших признаках увеличения шеи, затруднении глотания, нужно посетить эндокринолога, и выполнить УЗИ щитовидной железы, а также сдать кровь на гормоны щитовидной железы.
«Страховкой» от тяжелого течения является тот факт, что уровень гормонов щитовидной железы при этом заболевании не выходит за пределы референсных аналитических значений.
Симптомы и лечение эутиреоза, рассмотренные выше, сейчас встречаются нечасто — это произошло потому, что большинство населения употребляет в пищу йодированную соль. Население морских регионов может использовать морскую соль, в которой также много йода.
Теперь каждый может разобраться, что такое эутиреоз щитовидной железы: в каком случае речь идет о здоровом гормональном состоянии, в каком – о результате терапии, а в каком – о заболевании, протекающем с нормальным уровнем продукции гормонов щитовидной железы.
голос
Article Rating
Причины и виды тиреоидита
| Вид тиреоидита | Причины развития тиреоидита | Механизмы воздействия на щитовидную железу |
| Острый тиреоидит Гнойный (струмит) | Острые и хронические инфекционные заболевания: сепсис, пневмония, гайморит, гнойная ангина и другие. | Острый тиреоидит развивается в результате попадания инфекции в ткань щитовидной железы через кровь (гематогенно). В клетках железы происходит классическая картина неспецифического воспаления. Чаще возникает процесс в одной доле щитовидной железы, поражение может носить очаговый и диффузный характер. Гнойное воспаление может привести к образованию абсцесса (гнойника) щитовидной железы. При поражении клеток щитовидной железы воспалением может развиться гипотиреоз (снижение ее функции). |
| Травмы,кровоизлияния в ткани железы при заболеваниях крови,радиационное излучение (лучевая терапия и другие виды облучения). | Кровоизлияния в строму щитовидной железы способствуют выведению из строя части фолликул, развитию в них негнойного (асептического) воспаления, что способствует уменьшению выработки гормонов Т3 и Т4. | |
Подострый тиреоидит:
| Острые вирусные инфекции: грипп, ветряная оспа, краснуха, паротит, корь, цитомегаловирусная герпесная инфекция и другие.Пневмоцистное воспаление щитовидной железы у больных СПИДом. | Под действием вирусов или пневмоцист развивается гиперплазия фолликулярных клеток щитовидной железы, в них нарушается деление клеток, образуются гигантские многоядерные клетки. После поражения эпителия фолликула, происходит выход коллоида, фолликул разрушается, а на его месте образуется фиброз (спайки). |
| Хронический тиреоидит Аутоиммунный тиреоидит Хашимото |
| Иммунные нарушения приводят к формированию патологических Т-клеток (лимфоцитов) к «своим» клеткам щитовидной железы. Эти аутоиммунные антигены могут стать «убийцами» для следующих клеток:
Данные патологические изменения влияют на регуляцию функции и производство гормонов щитовидной железы. Это поражение может проявляться как увеличением, так и уменьшением размеров железы, однако, в любом случае, снижает ее функцию. Хронический аутоиммунный тиреоидит является одной из распространенных причин рака щитовидной железы. |
Этиология данного вида тиреоидита на данный момент на 100% не изучена. Известно, что некоторые факторы могут стать провокаторами в развитии хронического фиброзного тиреоидита:
| При фиброзном тиреоидите происходит атрофия фолликулярных клеток щитовидной железы и распространение соединительной ткани (фиброза, обширных спаек). Часто фиброзный процесс сопровождается аутоиммунным воспалением. При небольших (очаговых) поражениях щитовидной железы нарушений ее функций не наблюдается. При распространенном (диффузном) поражении железы наблюдаются симптомы гипотиреоза. При обширных поражениях фиброз может прорастать и в окружающие ткани, связывая щитовидку с другими органами (вплоть до средостения). | |
| Может развиваться как первичное поражение щитовидной железы специфическим воспалением, так и вторичное при обсеменении с других источников заболевания. Специфическое воспаление способствует разрушению фолликулярных клеток, формированию на их месте фиброза, опухолевидных образований или каверн (деструкций). Могут образовываться свищи (прорыв гнойного содержимого) в кожу, трахею, пищевод. Данное заболевание встречается достаточно редко и протекает тяжело, лечится специфическими препаратами, часто подлежит хирургическому лечению. |
Диагностика
Эндокринолог начинает прием пациента с подозрением на эутиреоз со сбора анамнеза. Выясняется наличие наследственных факторов, провоцирующих причин развития патологии. Во время осмотра врач:
- проводит пальпацию щитовидной железы для выявления степени изменений в тканях, наличия и размеров узлов;
- проводит опрос пациента о симптомах патологии;
- назначает проведение анализов;
- отправляет больного на аппаратные исследования.
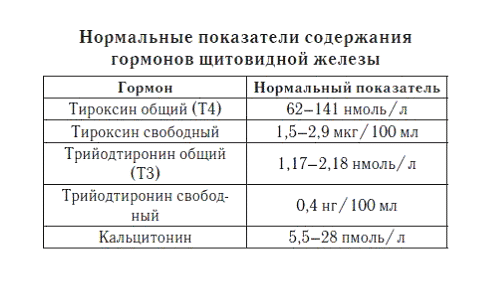
Для уточнения диагноза эутиреоз выполняются лабораторные анализы. Они включают определение концентрации йода в моче для выявления уровня насыщенности организма микроэлементом. Проводится иммуноферментный анализ крови, определяющий лимфоциты и антитела к клеткам щитовидной железы, тиреоглобулину. Большое значение при диагностике уделяется исследованию на содержание тиреотропина и тиреоидных гормонов. Выявляется отклонение от нормы в сыворотке крови:
- вырабатываемых щитовидкой Т3 – трийодтиронина, Т4 – тироксина;
- ТТГ – тиреотропного гормона гипофиза.
Для определения размеров, структуры узлов при эутиреозе проводится инструментальная диагностика. Она включает:
- УЗИ – выявляет кистозные элементы, наличие воспалений, опухолей, оценивает габариты узлов, строение железы.
- Сцинтиграфию – радиоизотопное исследование с введением в вену радиоизотопов йода, накапливаемых в щитовидке. По излучению определяется функция железы, очаги воспаления, изменение рисунка сосудов.
- Тонкоигольную биопсию – забор для анализа клеток узлов, щитовидки.
- Контрастную рентгенографию при больших размерах новообразования.
Тиреоидит Риделя
При этой болезни ткань железы замещается соединительной, не способной выделять гормоны. Причина заболевания – нарушение работы иммунной системы, по неясным причинам атакующей и уничтожающей щитовидные структуры.
Заболевание часто возникает после вирусных, бактериальных инфекций и сильного стресса. Увеличение щитовидки может происходить очень быстро.
Гипертрофированный орган сдавливает пищевод, трахею, нервные пучки и сосуды. Появляется ощущение «комка в горле», нехватки воздуха. Сдавливание нервов и сосудов приводит к стойким головным болям, скачкам АД, головокружению, плохому самочувствию, вызванным нарушением кровоснабжения головного мозга.
Большой зоб уродует шею, ухудшая внешний вид пациентов и добавляя психологические проблемы к физиологическим. При этом заболевании часто наблюдается злокачественное перерождение железы.









Добавить комментарий