Сесамовидная косточка коленный сустав
Содержание:
Реабилитация
Реабилитация после консервативного лечения
При незначительно выраженном болевом синдроме врач может разрешить продолжить повседневные занятия сразу, но с условием использования обуви на жёсткой подошве. Если заболевание выражено умеренно, то потребуется использовать костыли и не нагружать ногу на срок от нескольких дней до двух – трёх недель. При выраженном болевом синдроме потребуется ходить на костылях без нагрузки на ногу в течение нескольких недель. Как правило, полного восстановления не следует ожидать ранее четырёх – шести недель.
Физиотерапия помогает уменьшить боль и отёк. Если нет противопоказаний, то назначают ультразвук, тепловые процедуры. Иногда с физиолечением сочетают использование противовоспалительных мазей и кремов.
Реабилитация после оперативного лечения
После хирургического лечения большинству пациентов рекомендуется использовать костыли и избегать нагрузки на ногу. Тем, кому выполнялось восстановление сгибательного аппарата первого пальца стопы или же костная пластика, рекомендуется иммобилизация гипсовой или пластиковой шиной. После этого рекомендуют ношение обуви на жёсткой подошве до полного восстановления. Результаты выполненной костной пластики сесамовидной кости можно оценить через 2 месяца, выполнив МРТ.
Обязательно выполняются упражнения лечебной физкультуры. В зависимости от выполненной операции упражнения начинают в разные сроки после операции, постепенно увеличивая нагрузку и сложность. Лечебная физкультура необходима для восстановления и поддержания тонуса мышц голени и стопы.
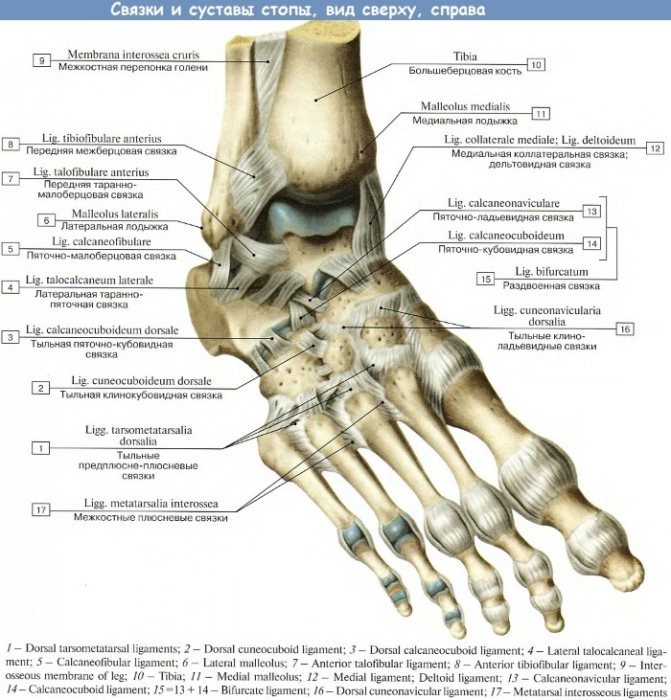
Сесамовидные кости расположены в коленном суставе, в голеностопном суставе, в кисти и в ступне. Они маленькие, часто ломаются и ткани вокруг них воспаляются.
На наколенный сустав, где сесамовидная кость — это надколенник, является самым большим и сложно устроенным суставом, приходится очень много нагрузки. Колено часто страдает от травм и повреждений.
В кисти сесамовидные кости находятся на ладонной поверхности. В травматологии наиболее часто встречаются переломы кисти, которые сопровождаются болью, отеком, потерей работоспособности. В стопе сесамовидные кости играют большую роль при различных нагрузках на стопу. Часто после чрезмерных нагрузок возникаем боль в ступне. Это называется сесамоидитом.
Проблем можно избежать, если не перегружать свои суставы и давать им отдохнуть, следует выполнят упражнения для здоровья суставов, а также носить удобную и качественную обувь.
Большинство костей в человеческом теле соединяются друг с другом посредством суставов. Однако есть и такие кости, которые напрямую не сочленяются с другими костями. Вместо этого они располагаются в толще мышц или сухожилий. Такие кости называются сесамовидными. Наиболее крупная из них — это надколенник (коленная чашечка). Две других, гораздо более мелких (размером с кукурузное зерно), располагаются на нижней поверхности переднего отдела стопы у основания 1 пальца, одна снаружи, другая — изнутри.
Сесамовидные кости — это вставочные кости, тесно связанные с капсулой сустава и окружающими сустав сухожилиями мышц. Одна из поверхностей у них покрыта гиалиновым хрящом и обращена в полость сустава.
Вставочные кости способствуют уменьшению полости сустава и косвенно увеличивают объем движений в нем. Они также являются блоками для сухожилий мышц, действующих на сустав.
Сесамовидные кости выполнять роль блоков. Они образуют гладкую поверхность, вдоль которой скользит сухожилие, увеличивая момент силы, развиваемой соответствующей мышцей. Сесамовидные кости в области переднего отдела стопы также участвуют в распределении нагрузки, оказываемой весом тела при ходьбе, и участвуют в движениях 1 пальца.
Где находятся?
Сесамовидные
кости
могут
располагаться
в
области
любых
суставов
, включая:
- коленный
сустав
— надколенник
(в
толще
сухожилия
четырёхглавой
мышцы
); - кисть
— две
сесамовидные
кости
располагаются
в
дистальных
отделах
первой
пястной
кости
. Обычно
имеется
также
сесамовидная
кость
в
дистальных
отделах
второй
пястной
кости
. Гороховидная
кость
запястья
также
, фактически
, является
сесамовидной
, располагаясь
в
сухожилии
локтевого
сгибателя
запястья
. - стопа
— две
сесамовидные
кости
в
области
соединения
первой
плюсневой
кости
с
первым
пальцем
(внутри
сухожилия
короткого
сгибателя
большого
пальца
стопы
).
Все сесамовидные кости, равно как и все отростки костей, увеличивают плечо силы тех мышц, которые к ним прикрепляются.
Лечение
У пациента при обращении за медицинской помощью возникает всегда вопрос, почему болят суставы, что указывает на необходимость избавить человека от боли. Так, разберем, какие методы лечения применяются при сесамоидите.
В начальной стадии болезни можно избавить пациента от боли с помощью консервативных методик. В первую очередь снижается нагрузка на стопы и 1-й палец. Если у человека артроз или вальгусная деформация большого пальца, то назначается корректор. Часто применяют корректор Вальгус про. Корректор надевается на палец, уменьшает на него нагрузку, предотвращает дальнейшее искривление пальца. Корректор можно приобрести как для ночного использования, так и для дневного.
Если болят кости стопы, то необходимо использовать ортопедические стельки, причем, если даже болит только один палец, нагрузку нужно снижать на всю стопу. При резкой боли и угрозе перелома необходимо оказать первую помощь, для чего на место поражения прикладывается холод, обеспечивается покой стопе и человека транспортируют в лечебное учреждение для проведения диагностики. В таких случаях может потребоваться иммобилизация пальца, так как корректор может не помощь – часть стопы гипсуется. Такое лечение необходимо чтобы не развилась гангрена и не потребовалась ампутация части стопы.
Для снятия боли и воспаления назначаются препараты из группы НПВС, среди которых представлен Диклофенак, Мовалис, Ибупрофен, Нимесулид. Допускается прием таблетированных форм, мазей, инъекций. При хроническом течении болезни может потребоваться блокада для уменьшения боли, для чего назначаются гормональные препараты – Кеналог, Дипроспан.
Нередко врачи склоняются к оперативному лечению, чтобы избавить пациента от мучений навсегда. В таких случаях проводится полное или частичное удаление кости, причем чтобы сохранить двигательную функцию пальца, рекомендовано удаление только одной кости, а не двух сразу. Операция назначается и при оскольчатых переломах, смещении кости.
Для восстановления после операции или при консервативном лечении назначается комплекс гимнастики, массажа, при необходимости физиотерапия, чтобы вернуть человеку былую активность.
Среди мер профилактики врачи советуют не переутомлять ноги, давать возможность им отдыхать, особенно спортсменам, танцовщикам. Женщинам рекомендовано носить удобную обувь не на высоком каблуке. Пожилым людям необходимо проходить профилактический курс лечения препаратами кальция, хондропротекторами. При болях в стопах нужно пройти обследование, чтобы исключить плоскостопие, артроз, болезни, которые приводят ко многим осложнениям.
Источник
3.3. Тазовый пояс и бедренная кость.
Пояс
тазовой конечности – cingulum
membri
pelvini
– представлен парной тазовой костью.
Вентрально обе тазовые кости, соединяясь
между собой тазовым швом, образуют таз.
Цель:
Изучить строение и видовые особенности
костей образующих тазовый пояс.
Изучить строение и видовые особенности
костей свободного отдела тазовой
конечности: бедренную кость.
Учебно-наглядные
пособия:
1.
Таблицы – костей периферического
скелета домашних животных и птиц
2.
Скелеты домашних животных и птиц.
3.
Тазовая и бедренная кости собаки, свиньи,
КРС, лошади.
Методика
обучения:
1.
На столах студентов четыре комплекта
учебных препаратов.
2.
На столе преподавателя демонстрационные
препараты и комплект учебных препаратов
3.
На доске вывешиваются таблицы, и делается
запись латинских терминов
4.
Преподаватель объясняет содержание
занятия (35 мин)
5.
Самостоятельная работа студентов (30
мин)
6.
Проверка качества усвоения изученного
материала (10 мин)
7.
Ответы на вопросы и задание на дом (5
мин).
Ознакомиться
с общим строением костей тазовой
конечности.
Изучить
строение тазовой и бедренной костей,
а также видовые особенности у различных
видов домашних животных и птиц.
Тазовый
пояс –
cingulum
membri
pelvini
Тазовая
кость –
os
coxae
Тазовый
симфиз –
symphysis
pelvina
Таз
–
pelvis
Тазовая
кость – os coxae
запертое
отверстие – foramen obturatum
суставная
впадина – acetabulum
край
– margo acetabuli
ямка
– fossa acetabuli
вырезка
– incisura acetabuli
полулунная
поверхность – facies lunata
седалищная
ость – spina ischiadica
большая
седалищная вырезка – incisura ischiadica major
малая
седалищная вырезка – incisura ischiadica minor
вход
в таз – apertura pelvis cranialis
выход
из таза – apertura pelvis caudalis
Подвздошная
кость – os
ilium
тело
– corpus
ossis ilii
подвздошно-лонный
гребень – crista
iliopectinea
пояcничный
бугорок – tuberculum
psoas
minor
крыло
– ala
ossis ilii
подвздошный
гребень – crista
iliaca
маклок
– tuber
coxae
крестцовый
бугор – tuber
sacrale
ягодичная
поверхность – facies
glutea
ягодичная
линия – linia
glutea
крестцово-тазовая
поверхность – facies
sacro-pelvina
подвздошная
поверхность – facies
iliaca
подвздошная
шероховатость – tuberositas
iliaca
ушковидная
поверхность – facies
auricularis
Седалищная
кость – os
ischium
тело
– corpus
ossis ischii
пластинка
– tabula
ossis ischii
ветвь
– ramus
ossis ischii
седалищный
бугор – tyber
ischiadica
седалищная
дуга – arcus
ischiadica
Лонная
кость – os
pubis
тело
– corpus
ossis pubis
краниальная
ветвь
– ramus cranialis ossis pubis
каудальная
ветвь
– ramus caudalis ossis pubis
шовная
поверхность – facies
symphysialis
гребень
лонной кости – pecten
ossis
pubis
подвздошно-лонное
возвышение – eminentia
iliopubica
дорсальный
лонный бугорок – tuberculum
pubicum
dorsale
вентральный
лонный бугорок – tuberculum
pubicum
ventrale
Видовые
особенности:
Собака.
Подвздошный гребень выпуклый, маклок
направлен вентрально, бугорок малой
поясничной мышцы отсутствует, ягодичная
поверхность несет на себе углубление
в виде ложечки, седалищная ость низкая,
седалищная дуга пологая, седалищный
бугорок пластинчатый, малая седалищная
вырезка плоская, выход больше входа.
Свинья.
Подвздошный гребень выпуклый, крыло
подвздошной кости расположено более
вертикально, ягодичная поверхность
имеет гребень, седалищная ость высокая,
с бугристостью, седалищная вырезка и
дуга глубокие, седалищный бугорок имеет
латеральный отросток, вход равен выходу.
КРС.
Ягодичная поверхность вогнутая, ягодичная
линия проходит ближе к латеральному
краю, седалищная ость высокая, седалищный
бугорок имеет три бугорка, вход равен
выходу.
Лошадь.
Подвздошный гребень слабо вогнутый,
маклок массивный бугристый, седалищный
бугорок пластинчатый, с двумя бугорками,
ямка и вырезка суставной впадины
глубокие, вход больше выхода.
С подошвенной стороны плюснефалангового сустава первого пальца стопы в структуре сгибательного аппарата имеются две небольшие кости размерами меньше горошины. Несмотря на то, что косточки очень маленькие по размеру, они играют огромную роль во время ходьбы, бега, прыжков и другой нагрузки на стопу. Если сесамовидные косточки вовлекаются в какой-либо патологический процесс, то они становятся источником сильной боли, значительно ухудшая качество жизни пациента.
Первая помощь
Перелом костей стопы, как правило, не несет смертельной опасности для человека. Однако, вызвать скорую и предоставить пострадавшему мы обязаны.
Так как от этого зависит ход дальнейшего лечения и развития патологического процесса, который в запущенных ситуациях, при отсутствии своевременной надлежащей помощи, приводит к инвалидности пострадавшего.
Что делать при переломе стопы? Каковы первые действия?
Первое, что необходимо сделать после вызова скорой помощи и предварительной консультации с ними – обезболить место повреждения пострадавшего. Благодаря адекватному обезболиванию можно существенно улучшить течение процесса и состояние больного. К сожалению, обычных обезболивающих средств, которыми мы часто пользуемся в быту, бывает недостаточно, для купирования такого характера боли, но сделать это нужно обязательно, во избежание .

После этого аккуратно снимают с ноги обувь и освобождают ее от «груза».
Если вблизи есть лед – нужно приложить его к месту повреждения. Это поможет сузить сосуды и предотвратить отечность, что частично уменьшит болезненность пораженного места. Прикладывать лед нужно с использованием нескольких слоев из любой ткани, которая находится под рукой, так как приложение льда к обнаженной коже приводит к обморожению конечности.
После этих манипуляций необходимо приподнять ногу пострадавшего, закрепив стопу. При этом, отток крови будет усилен, нагрузка на ногу уменьшиться.
Обратите внимание!
Если вы стали свидетелем травмирования человека, и хотите быстро ему помочь, запрещено вправлять перелом собственноручно! Это чрезвычайно опасно и больно! Кроме этого, без проведения обследования и квалификационной помощи специалиста такое вправление спровоцирует необратимые повреждения сосудов и нервных волокон, что в результате вызовет ряд проблем и тяжелых осложнений.
После того, как были выполнены вышеуказанные меры первой помощи, необходимо выполнить фиксацию и иммобилизацию конечности. Ее главной целью является обездвижить травмированную стопу до момента поступления пострадавшего в отделение травматологии.
При грамотно выполненной иммобилизации уменьшается риск новых смещений и деформации. Для этого используют шины (проволочные или деревянные), а также любые палки, части фанеры или плотного картона. Но, предварительно, чтобы правильно зафиксировать конечность, необходимо обездвижить ее в двух местах: выше и ниже области травмирования. Если после этого у пациента боль усилилась, шину снимают и дожидаются приезда скорой помощи.
Что делать, если возникла кровопотеря?
При переломах отрытого характера возможны кровотечения из раны. При этом необходимо выяснить характер кровотечения. Раны, через которые просачивается кровь, необходимо обработать антисептиком и наложить стерильную повязку. Если кровь льет фантаном, это значит, что была повреждена артерия. В таком случае рану утрамбовывают стерильным бинтом или ватой, после чего накладывают асептическую повязку. Жгут при таких травмах накладывать нельзя, так как он спровоцирует сдавливание мышц и перемещение обломков.
Помните, что любое кровотечение опасно, поэтому постарайтесь максимально быстро его остановить, не забывая о своей безопасности!
Чем части соединены между собой
Скелет человека в соединении с межкостными тканями и мышцами, призван выполнять различные опорно-двигательные движения. Чтобы все отделы и структуры скелета работали слаженно, а организм не давал сбой, природа предусмотрела различные виды соединений. Каждое соединение зависит от функции и величины нагрузки.
Части, связанные неподвижно
Выделяют:
- непрерывные;
- прерывные соединения;
- а также симфизы (полусуставы).
Непрерывные или неподвижные соединения бывают:
- фиброзного;
- хрящевого;
- костного состава.
Самый яркий пример — швы, с помощью которых соединяются кости черепа.
Полусуставы отличаются полостью, идущей в месте соединения. В случае необходимости они дают возможность расхождения костей (например, у женщин во время родов происходит расхождение костей тазового дна).
Самым сложным видом соединения является суставное. У костей, образующих сустав, одинаковое строение. Соединяющиеся поверхности покрыты хрящевой тканью и имеют постоянную смазку, позволяющую суставам двигаться. Это — синовиальная жидкость, которая прирастает к надкостнице.
В некоторых отделах скелета предусмотрено наличие иных образований: межпозвонковых дисков, менисков, внутрисуставных связок. Они способствуют уменьшению нагрузки, противодействуют чрезмерному изгибанию частей тела и участвуют в амортизации при движении.
Собственные мышцы и сухожилия стопы
Короткий сгибатель пальцев (FDB)
Мышца начинается от внутреннего (медиального) отростка пяточной кости и центрального отдела подошвенной фасции. Прикрепляется она ко всем 4-м малым пальцам стопы. На уровне ПФС каждое сухожилие мышцы разделается на 2 пучка, каждый из которых огибает сухожилие длинного сгибателя пальца и прикрепляется к средним фалангам 2-5 пальцев.
Мышца осуществляет сгибание (подошвенное сгибание) средних фаланг пальцев в ПМФС. При продолжении сокращения мышцы происходит сгибание проксимальных фаланг в ПФС.
Червеобразные мышцы
Это 4 небольшие мышцы, начинающиеся от 4 сухожилий сгибателей на стопе. Сухожилие каждой червеобразной мышцы прикрепляется к сухожильному растяжению длинных разгибателей на тыльной поверхности проксимальных фаланг пальцев. Сокращение червеобразных мышц приводит к разгибанию пальцев в ПМФС и ДМФС. Поскольку сухожилия располагаются ниже точки вращения ПФС, они также осуществляют сгибание в этих суставах.
Межкостные мышцы
Межкостные мышцы стопы разделяются на тыльные и подошвенные.
4 тыльные межкостные мышцы начинаются от проксимальных половин боковых поверхностей плюсневых костей. Их сухожилия прикрепляются к основаниям проксимальных фаланг 2, 3 и 4 пальцев и к апоневрозу сухожилий длинного разгибателя пальцев (не к сухожильному растяжению разгибателей).
Тыльные межкостные мышцы осуществляют разведение (отведение) и вместе с подошвенными межкостными мышцами участвуют в сгибании пальцев в ПФС.
3 подошвенные межкостные мышцы начинаются от 3-5 плюсневых костей, они осуществляют смыкание (приведение) пальцев.
Вместе тыльные и подошвенные межкостные мышцы стабилизируют малые пальцы стопы. Также они участвуют в поддержании переднего свода стопы и в небольшой степени – в поддержании медиального и латерального продольных ее сводов.
Усталостные переломы плюсневых костей
В литературе они известны как «маршевый перелом», «перелом Дейчлендера», а перелом широкой части основания V плюсневой кости известен как «перелом Джонса».
Диагноз патологической перестройки плюсневых костей устанавливается на основании характерной клинико-рентгенологической картины. Как правило, больные жалуются на боли разной степени в области переднего отдела стопы, особенно при перекате. При осмотре определяется наличие болезненного очага в области тыльной поверхности переднего отдела стопы в виде локальной припухлости размером до 2 см.
Как правило, боли локализуются в области диафиза, реже — у основания и шейки плюсневой кости. Пальпаторно область отека имеет костную плотность. В ряде случаев отек распространяется на всю тыльную поверхность стопы и голеностопного сустава. Осевая нагрузка пораженного пальца вызывает резкую боль в области перестроечного процесса плюсневой кости. Стояние на полупальцах также болезненно, а иногда и невозможно. Очень часто на первичных рентгенограммах трудно сразу установить диагноз, и больные, как правило, лечатся по поводу других заболеваний (миозит, хронический тендинит, ушиб и др.).
Рентгенологическая картина маршевого перелома зависит прежде всего от длительности процесса, его локализации и характера выполняемых нагрузок. На рентгенограмме можно увидеть, как плюсневая кость постепенно приобретает веретенообразную форму, обнаружить линии «надлома», нередко и полные переломы.
В затруднительных случаях для выявления маршевого перелома следует производить рентгеновские снимки в 3 /4 проекции. Дополнительную информацию можно получить и при томографическом исследовании. В случае отсутствия на рентгенограмме признаков перестроечного процесса С.П.Миронов и Е.Ш.Ломтатидзе (1990) рекомендуют производить сцинтиграфическое исследование с 99m Тс по общепринятой методике с визуализацией изображения на сцинтифотоили сканограмме. При наличии очага перестроечного процесса в области плюсневых костей всегда определяется фокус повышенного содержания радиофармацевтического препарата.
Перестроечный процесс основания II плюсневой кости чаще всего наблюдается у балерин и гимнасток; он отличается склонностью к рецидивированию, иногда осложняется полным переломом со смещением отломков и образованием легкого подвывиха проксимального фрагмента в области сустава Лисфранка.
Основной метод лечения перестроечного процесса плюсневых костей — консервативный, при этом предусматривается устранение нагрузок и создание покоя пораженному сегменту конечности. Накладывают заднюю гипсовую лонгету от кончиков пальцев до уровня верхней трети голени сроком на 4—5 нед. Назначают инъекции раствора новокаина в очаг поражения, после стихания болей — физиотерапевтическое лечение, электростимуляция мышц, лечебная физкультура.
Раствор новокаина следует вводить в червеобразные и межкостные мышцы в местах заметных рентгенологических изменений. После прекращения гипсовой иммобилизации проводят клинико-рентгенологический контроль. При отсутствии болей как при пальпации, так и при ходьбе, а также рентгенологических признаков перестроечного процесса (исчезновение зон Лоозера, компактизации костной мозоли) больным разрешается постепенно увеличивать нагрузку на стопы.
Восстановительный период может длиться до 6 мес. Во время реабилитационного периода необходимо подобрать больному рациональную обувь (кроссовки на амортизирующей мягкой подошве со стельками-супинаторами, манжетки для поперечного свода и др.). Не рекомендуется носить обувь на высоких каблуках, так как возникают большие нагрузки на пальцы и передний отдел стопы, в том числе на зону перестроечного процесса.
Иногда маршевые переломы плюсневых костей сопровождаются смещением отломков в области перестроечного процесса с нарушением сустава Лисфранка. В таких ситуациях следует репонировать отломки, а область перелома обездвижить трансартикулярно спицами Киршнера. При диафизарных переломах плюсневых костей фиксацию производят с помощью внутрикостного остеосинтеза стержнем Богданова с последующей гипсовой иммобилизацией.
Сесамовидные кости стопы: причины, симптомы, лечение
- Болезни
- Проблемы с сесамовидными костями
Сесамовидные кости в области переднего отдела стопы участвуют в распределении нагрузки, оказываемой весом тела при ходьбе, и участвуют в движениях 1 пальца. Как и другие кости, эти косточки могут подвергаться переломам.
Что это такое
Большинство костей в человеческом теле соединяются друг с другом посредством суставов. Однако есть и такие кости, которые напрямую не сочленяются с другими костями. Вместо этого они располагаются в толще мышц или сухожилий.
Такие кости называются сесамовидными. Наиболее крупная из них — это надколенник (коленная чашечка).
Сесамовидные кости выполняют роль блоков. Они образуют гладкую поверхность, вдоль которой скользит сухожилие, увеличивая момент силы, развиваемой соответствующей мышцей.
Сесамовидные кости в области переднего отдела стопы также участвуют в распределении нагрузки, оказываемой весом тела при ходьбе, и участвуют в движениях 1 пальца. Как и другие кости, эти косточки могут подвергаться переломам. Кроме того, проблемы здесь могут возникать и с сухожилием, окружающим их.
Такое состояние называется сесамоидитом и считается разновидностью тендинита. Его нередко можно встретить у артистов балета, бегунов и бейсбольных игроков.
Симптомы травм и заболеваний сесамовидных костей
- Боль, локализованная под 1 первым пальцем на подошвенной поверхности стопы. При сесамоидите боль может развиваться постепенно, тогда как при переломе боль возникает сразу же после травмы.
- Отек и кровоизлияния, которых может и не быть.
- Также вы можете испытывать болевые ощущения и сложности при сгибании и выпрямлении 1 пальца.
Диагностика проблем с сесамовидными костями
В ходе клинического осмотра врач прицельно обследует сесамовидные кости на предмет болезненности в этой зоне. Также доктор может аккуратно оценить движения 1 пальца и попросить вас согнут и выпрямить его. При тыльном сгибании 1 пальца вы можете отметить усиление болевых ощущений.
Для постановки диагноза доктор назначит вам рентгенографию. У многих людей сесамовидная кость, расположенная ближе к центру стопы (медиальная сесамовидная кость) состоит из двух частей.
Края таких фрагментов сесамовидной кости обычно гладкие, тогда как края фрагментов при переломе острые, зазубренные, поэтому рентгенография обычно позволяет поставить правильный диагноз.
Для сравнения архитектуры костей доктор также может назначить вам рентгенографию противоположной стопы. При отсутствии изменений на рентгенограммах доктор может назначить сцинтиграфию.
Лечение травм и заболеваний сесамовидных костей обычно консервативное. Однако если такое лечение оказывает неэффективным, вам может быть рекомендована операция, заключающаяся в удалении сесамовидной кости.
Сесамоидит
- Прекращение занятий теми видами физической активности, которые приводят к усилению болевого синдрома
- Прием с целью обезболивания аспирина или ибупрофена
- Покой и аппликации льда на подошвенную поверхность стопы. Не следует прикладывать лед непосредственно на кожу. Лучше использовать пакет со льдом или обернуть лед в полотенце.
- Ношение обуви с мягкой подошвой и на низком каблуке. Использование обуви с жесткой подошвой также может оказаться комфортным.
- Использование мягкой амортизирующей подкладки, позволяющей разгрузить сесамовидные кости.
- Возвращение к физическим нагрузкам должно быть постепенным, при этом следует продолжать использовать амортизирующие прокладки из плотной пенистой резины. По-прежнему следует избегать тех видов активности, которые сопровождаются нагрузками на передний отдел стопы.
- Тейпирование 1 пальца для придания и удержания его в положении некоторого подошвенного сгибания.
- Для уменьшения отека и воспаления доктор может порекомендовать локальное инъекционное введение глюкокортикоида.
- Если симптоматика заболевания сохраняется, то доктор может порекомендовать иммобилизацию стопы съемной шиной как при переломе на период 4-6 недель.
Перелом сесамовидной кости
- Ношение обуви с жесткой подошвой или иммобилизация короткой шиной.
- Тейпирование 1 плюсне-фалангового сустава для ограничения движений 1 пальца.
- Для разгрузки сесамовидных костей на период сращения перелома вам может быть рекомендовано ношение специальной подушечки в форме буквы «J».
- Также вам могут быть рекомендованы обезболивающие препараты, например, аспирин или ибупрофен.
- Дискомфортные ощущения после перелома сесамовидной кости могут сохраняться до нескольких месяцев.
- Нередко в период заживления перелома применяются различные амортизирующие подушечки и другие ортопедические приспособления.
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС










Добавить комментарий