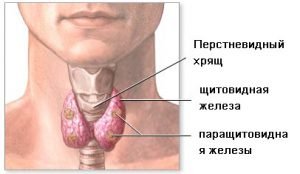
Как понять, что болит щитовидная железа?
Содержание:
- АИТ щитовидной железы что это такое
- 1.4.1. Аутоиммунный тиреоидит
- Классификация аутоиммунных тиреоидитов
- Лечение аутоиммунного тиреоидита
- Подострый хронический тиреоидит: профилактика и лечение
- Причины и виды тиреоидита
- Признаки тиреоидита щитовидной железы
- Хронический аутоиммунный тиреоидит
- Причины тиреоидитов
- Что такое аутоиммунный тиреоидит? Тиреоидит Хашимото, что это?
- Что такое аутоиммунный тиреоидит
- Лечение АИТ
- Аутоиммунный тиреоидит
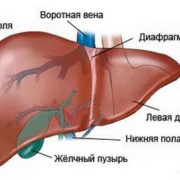
АИТ щитовидной железы что это такое
Эта хроническая патология протекает на фоне сбоя в функционировании защитной системы организма. В результате чего она начинает «пожирать» клетки щитовидки. Это приводит к дисбалансу во всем организме. Если поставлен диагноз аутоиммунный тиреоидит щитовидной железы, симптомы и лечение его могут разниться в зависимости от типа недуга. По статистики, болезнь чаще встречается у дам возрастной категории 45-60 лет. У мужчин она диагностируется в 8 раз реже. У детей заболевание возникает с частотой у 1 на 1000 ребятишек.
Аутоиммунный тиреоидит представляет собой группу патологий, имеющих общую природу развития. Он включает в себя такие заболевания:
- Зоб Хашимото – результат прогрессирующей инфильтрации Т-лимфоцитов. Для этого недуга характерно увеличение антител, вызывающих деструкцию щитовидки. Аутоиммунный тиреоидит Хашимото имеет генетическую природу. Он может комбинироваться с другими разновидностями патологии щитовидной железы.
- Послеродовой тиреоидит – это самая распространенная форма патологии. Заболевание вызывается стремительной реактивацией иммунитета после его угнетения в период вынашивания малыша.
- Молчащий тиреоидит – недуг сходен по своему течению с послеродовым. Однако в отличие от него вызывается не беременностью. Причины такой патологии по сей день до конца не определены.
- Цитокин-индуцированный тиреодит – диагностируется у пациентов, страдающих гепатитом C и другими заболеваниями крови после лечения интерфероном.
По степени увеличения щитовидки аутоиммунный тиреоидит может быть таким:
- атрофическим – уменьшение размеров железы (гипотиреоз);
- гипертрофическим – увеличение отдельных участков (узловой) или всей (диффузный) щитовидки;
- латентным – орган остается в пределах нормы.
По механизму развития различают такие фазы тиреоидита:
- эутиреоидная;
- гипотиреоидная;
- субклиническая;
- тиреотоксическая.
АИТ щитовидной железы – причины
Спровоцировать развитие заболевания могут различные факторы. Причины аутоиммунного тиреоидита чаще таковы:
- наследственная предрасположенность;
- высокий уровень радиации;
- длительный прием гормональных препаратов и лекарственных средств, содержащих йод;
- перенесенные вирусные заболевания (корь, ОРВИ);
- сильный стресс;
- пагубное воздействие ультрафиолетового излучения;
- плохая экологическая обстановка;
- наличие хронических инфекций (невылеченный кариес, тонзиллит);
- дефицит селена.
АИТ щитовидной железы – последствия
При отсутствии лечения неминуемы такие осложнения:
- Истощение нервной системы, что провоцирует возникновение депрессии и проблем с памятью.
- Нарушение работы сердечно-сосудистой системы.
- Исчезновение полового влечения. Сбой менструального цикла, из-за чего порой возникают проблемы с зачатием.
- Онкоболезнь – аутоиммунный тиреоидит самое страшное, что может спровоцировать, это данное заболевание. Чаще такая патология возникает при узловом типе недуга.
- Болезнь Грейвса, которая поражает все органы и системы организма.
1.4.1. Аутоиммунный тиреоидит
Аутоиммунный
тиреоидит (АИТ)
– хронический воспалительный процесс
в щитовидной железе аутоиммунного
генеза.
Описан впервые
Хашимото в 1912 г. Частота клинически
выраженных форм АИТ составляет 1%.
Субклинический тиреоидит и циркулирующие
антитела обнаруживаются у 10-15% практически
здоровых лиц (Weetman,
1992). Женщины заболевают в 4-7 раз чаще,
чем мужчины.
Этиология
Выделяют три группы
этиологических факторов (Левит И.Д.,
1991):
Внутренние
этиологические факторы:
1.1. Наследственные
(у однояйцевых близнецов АИТ развивается
в 30-60% случаев;
1.2. Предрасполагающие
(нарушения иммунного и эндокринного
гомеостаза в пубертатном и климактерическом
периодах, при беременности и родах и
др.)
Внешние этиологические
факторы:
2.1. Отрицательно
влияющие на иммунный гомеостаз человека
(загрязнение окружающей среды отходами
промышленных предприятий, использование
ядохимикатов в сельском хозяйстве,
воздействие малых доз ионизирующей
радиации);
2.2.
Лекарственные препараты (лечение
препаратами лития, кордароном,
интерфероном);
Вирусная,
бактериальная, иерсиниозная инфекция.
АИТ
может быть сопутствующим заболеванием
(«вторичная болезнь») при диффузном
токсическом, эндемическом и спорадическом
зобе, аденоме и раке щитовидной железы.
К
группам с высоким риском развития АИТ
относятся больные, перенесшие диффузный
токсический зоб, операцию на щитовидной
железе, страдающие эндемическим зобом,
сахарным диабетом, аллергическими и
аутоиммунными заболеваниями, синдромом
Штейна-Левенталя, синдромом
галактореи-аменореи, родственники
больных АИТ, женщины старше 40 лет.
Классификация аутоиммунных тиреоидитов
Аутоиммунный тиреоидит включает в себя группу заболеваний, имеющих одну природу.
1. Хронический аутоиммунный тиреоидит (лимфоматозный, лимфоцитарный тиреоидит, устар.- зоб Хашимото) развивается в результате прогрессирующей инфильтрации Т-лимфоцитов в паренхиму железы, увеличения количества антител к клеткам и приводит к постепенной деструкции щитовидной железы. В результате нарушения структуры и функции щитовидной железы возможно развитие первичного гипотериоза (снижения уровня гормонов щитовидной железы). Хронический АИТ имеет генетическую природу, может проявляться в виде семейных форм, комбинироваться с другими аутоиммунными нарушениями.
2. Послеродовый тиреоидит встречается чаще всего и наиболее изучен. Его причиной служит избыточная реактивация иммунной системы организма после ее естественного угнетения в период беременности. При имеющейся предрасположенности это может привести к развитию деструктивного аутоиммунного тиреоидита.
3. Безболевой (молчащий) тиреоидит является аналогом послеродового, но его возникновение не связано с беременностью, причины его неизвестны.
4. Цитокин-индуцированный тиреоидит может возникать в ходе лечения препаратами интерферона пациентов с гепатитом С и заболеваниями крови.
Такие варианты аутоиммунного тиреоидита, как послеродовый, безболевой и цитокин – индуцированный, похожи фазностью процессов, происходящих в щитовидной железе. На начальном этапе развивается деструктивный тиреотоксикоз, в последующем переходящий в транзиторный гипотериоз, в большинстве случаев заканчивающийся восстановлением функций щитовидной железы.
У всех аутоиммунных тиреоидитов можно выделить следующие фазы:
- Эутиреоидная фаза заболевания (без нарушения функции щитовидной железы). Может продолжаться в течение нескольких лет, десятилетий или всей жизни.
- Субклиническая фаза. В случае прогрессирования заболевания, массовая агрессия Т–лимфоцитов приводит к разрушению клеток щитовидной железы и снижению количества тиреоидных гормонов. За счет увеличения продукции тиреотропного гормона (ТТГ), который избыточно стимулирует щитовидную железу, организму удается сохранить в норме выработку Т4.
- Тиреотоксическая фаза. В результате нарастания агрессии Т-лимфоцитов и повреждения клеток щитовидной железы происходит освобождение в кровь имеющихся тиреоидных гормонов и развитие тиреотоксикоза. Кроме того, в кровяное русло попадает разрушенные части внутренних структур фолликулярных клеток, которые провоцируют дальнейшую выработку антител к клеткам щитовидной железы. Когда при дальнейшей деструкции щитовидной железы, число гормонопродуцирующих клеток падает ниже критического уровня, содержание в крови Т4 резко уменьшается, наступает фаза явного гипотериоза.
- Гипотиреоидная фаза. Продолжается около года, после чего обычно происходит восстановление функции щитовидной железы. Иногда гипотиреоз остается стойким.
Аутоиммунный тиреоидит может носить монофазный характер (иметь только тиреотоксическую, или только гипотиреоидную фазу).
По клиническим проявлениям и изменению размеров щитовидной железы аутоиммунные тиреоидиты подразделяют на формы:
- Латентную (имеются только иммунологические признаки, клинические симптомы отсутствуют). Железа обычного размера или немного увеличена (1-2 степени), без уплотнений, функции железы не нарушены, иногда могут наблюдаться умеренные симптомы тиреотоксикоза или гипотиреоза.
- Гипертрофическую (сопровождается увеличением размеров щитовидной железы (зобом), частые умеренные проявления гипотиреоза или тиреотоксикоза). Может быть равномерное увеличение щитовидной железы по всему объему (диффузная форма), или наблюдаться образование узлов (узловая форма), иногда сочетание диффузной и узловой форм. Гипертрофическая форма аутоиммунного тиреоидита может сопровождаться тиреотоксикозом в начальной стадии заболевания, но обычно функция щитовидной железы сохранена или снижена. Так как аутоиммунный процесс в ткани щитовидной железы прогрессирует, происходит ухудшение состояния, снижается функция щитовидной железы, и развивается гипотиреоз.
- Атрофическую (размер щитовидной железы в норме или уменьшен, по клиническим симптомам – гипотериоз). Чаще наблюдается в пожилом возрасте, а у молодых – в случае воздействия радиоактивного облучения. Наиболее тяжелая форма аутоиммунного тиреоидита, в связи с массовым разрушением тироцитов – функция щитовидной железы резко снижена.
Лечение аутоиммунного тиреоидита
Схемы специфического лечения аутоиммунного тиреоидита не существует. Тактика лечения зависит от формы заболевания. Основная задача при лечении данного заболевания — это поддержание необходимого количества гормонов щитовидной железы в крови.
Для эутиреоза лечение не требуется, но регулярное обследование (один раз в год) обязательно. Обследование включает в себя ТТГ-контроль и гормональное обследование.
При гипотиреозе рекомендовано назначение гормонов щитовидной железы (Левотироксин, L-тироксин, Эутироксин). Такое лечение обязательно для нормализации уровня гормонов щитовидной железы, которых нехватает организму. Схему лечения подбирает врач-эндокринолог индивидуально для каждого пациента.
В стадии тиреотоксикоза тиреостатики не назначаются, вместо них целесообразным является назначение симптоматического лечения. Целью симптоматического лечения в данном случае является уменьшение и устранение симптомов заболевания (регуляция работы сердечнососудистой системы и др.). Каждый конкретный случай требует индивидуального подбора терапии.
При резком увеличении щитовидной железы рекомендовано оперативное лечение.
Подострый хронический тиреоидит: профилактика и лечение
Чаще всего данный вид болезни является следствием действий вирусной инфекции, в числе которых грипп, корь, свинка или аденовирусная инфекция. Первые признаки недуга проявляются спустя несколько недель после перенесенного заболевания и выражаются в чувстве тревожности, повышении раздражительности, чрезмерной потливости и треморе конечностей. Усиление активности разрушительного процесса приводит к повышению поступающего в кровь коллоида, что приводит к более яркому выражению признака тиреотоксикоза. Преимущественно в начале заболевания повреждается одна из долей, но постепенно хроническое заболевание мигрирует, поражая и вторую, вызывая ее воспаление. Также кроме выраженных симптомов тиреотоксикоза могут возникать болезненные ощущения, локализованные в области щитовидки. Лечение подострой формы обычно проводится применением глюкокортикоидов, поскольку применение тиреостатиков не является оправданным в виду отсутствия настоящего тиреотоксикоза. При этом каждый врач имеет собственное лечение.
Причины и виды тиреоидита
| Вид тиреоидита | Причины развития тиреоидита | Механизмы воздействия на щитовидную железу |
| Острый тиреоидит Гнойный (струмит) | Острые и хронические инфекционные заболевания: сепсис, пневмония, гайморит, гнойная ангина и другие. | Острый тиреоидит развивается в результате попадания инфекции в ткань щитовидной железы через кровь (гематогенно). В клетках железы происходит классическая картина неспецифического воспаления. Чаще возникает процесс в одной доле щитовидной железы, поражение может носить очаговый и диффузный характер. Гнойное воспаление может привести к образованию абсцесса (гнойника) щитовидной железы. При поражении клеток щитовидной железы воспалением может развиться гипотиреоз (снижение ее функции). |
| Травмы,кровоизлияния в ткани железы при заболеваниях крови,радиационное излучение (лучевая терапия и другие виды облучения). | Кровоизлияния в строму щитовидной железы способствуют выведению из строя части фолликул, развитию в них негнойного (асептического) воспаления, что способствует уменьшению выработки гормонов Т3 и Т4. | |
Подострый тиреоидит:
| Острые вирусные инфекции: грипп, ветряная оспа, краснуха, паротит, корь, цитомегаловирусная герпесная инфекция и другие.Пневмоцистное воспаление щитовидной железы у больных СПИДом. | Под действием вирусов или пневмоцист развивается гиперплазия фолликулярных клеток щитовидной железы, в них нарушается деление клеток, образуются гигантские многоядерные клетки. После поражения эпителия фолликула, происходит выход коллоида, фолликул разрушается, а на его месте образуется фиброз (спайки). |
| Хронический тиреоидит Аутоиммунный тиреоидит Хашимото |
| Иммунные нарушения приводят к формированию патологических Т-клеток (лимфоцитов) к «своим» клеткам щитовидной железы. Эти аутоиммунные антигены могут стать «убийцами» для следующих клеток:
Данные патологические изменения влияют на регуляцию функции и производство гормонов щитовидной железы. Это поражение может проявляться как увеличением, так и уменьшением размеров железы, однако, в любом случае, снижает ее функцию. Хронический аутоиммунный тиреоидит является одной из распространенных причин рака щитовидной железы. |
Этиология данного вида тиреоидита на данный момент на 100% не изучена. Известно, что некоторые факторы могут стать провокаторами в развитии хронического фиброзного тиреоидита:
| При фиброзном тиреоидите происходит атрофия фолликулярных клеток щитовидной железы и распространение соединительной ткани (фиброза, обширных спаек). Часто фиброзный процесс сопровождается аутоиммунным воспалением. При небольших (очаговых) поражениях щитовидной железы нарушений ее функций не наблюдается. При распространенном (диффузном) поражении железы наблюдаются симптомы гипотиреоза. При обширных поражениях фиброз может прорастать и в окружающие ткани, связывая щитовидку с другими органами (вплоть до средостения). | |
| Может развиваться как первичное поражение щитовидной железы специфическим воспалением, так и вторичное при обсеменении с других источников заболевания. Специфическое воспаление способствует разрушению фолликулярных клеток, формированию на их месте фиброза, опухолевидных образований или каверн (деструкций). Могут образовываться свищи (прорыв гнойного содержимого) в кожу, трахею, пищевод. Данное заболевание встречается достаточно редко и протекает тяжело, лечится специфическими препаратами, часто подлежит хирургическому лечению. |
Признаки тиреоидита щитовидной железы
Каждый тип заболевания отличается своими явными симптомами, которые проявляются сразу или могут проявиться в течение определенного времени.
Острая форма болезни чаще всего сопровождается сильными болями в шее, которые постепенно иррадиируют в область нижней челюсти и затылка и усиливаются при совершении движений головой, а также при глотании. Одновременно происходит визуально заметное опухание лимфатических узлов в области поражения. Повышается температура тела, при этом пациент начинает ощущать озноб или его бросает в жар, ухудшается самочувствие, наблюдается слабость. Все эти признаки являются причиной незамедлительного обращения к специалисту.
При аутоиммунной форме тиреоидита наряду с прочими симптомами наблюдается ломкость ногтей и волос
Негнойные формы в качестве симптомов имеют менее выраженную клиническую картину. В самом начале развития недуга наблюдается состояние, схожее с тиреотоксикозом, которое сопровождается повышенным потоотделением даже в состоянии покоя, тремором конечностей, нарушением сердечного ритма и значительным снижением веса. В процессе диагностических мероприятий выявляется повышение количества вырабатываемых щитовидкой гормонов при находящимся в пределах нормы ТТГ.
В процессе дальнейшего развития болезни происходит изменение симптомов, и клиническая картина начинает напоминать гипотиреоз. В это время наблюдается постепенное замещение поврежденных клеток щитовидки соединительной тканью, что является признаком происходящего в организме фиброза. Пациент в это время ощущает постоянную сонливость и хроническую усталость. Кожные покровы становятся сухими, появляется отечность, в первую очередь выступающая в области лица, человек начинает страдать от запоров, снижается частота сокращений сердечной мышцы. При проведении анализа крови наблюдается значительное снижение количества синтезируемых железой гормонов, при этом уровень тиреотропоного гормона показывает динамику к увеличению. Сама щитовидка в этом время увеличивается в размерах и в процессе пальпирования появляются болезненные ощущения.
Щитовидная железа — реальная причина рака! Совет эндокринолога — чтобы спасти себя, каждый день пейте…
Читать далее »
Ваша Щитовидка скажет вам спасибо! Оказывается, излечить ее — элементарно.
Читать далее »
Как понять, что у Вас все хорошо с щитовидной железой?
Читать далее »
«Зоб» и узлы щитовидной железы исчезнут если каждый день заваривать и пить…
Читать далее »
Самую длительную клиническую картину имеет аутоиммунная форма, поскольку при наличии такого заболевания явные симптомы и признаки, воспаление могут не проявляться в течение нескольких лет. Постепенно происходит разрастание щитовидки, при этом она начинает сдавливать прилегающие органы, что приводит к появлению соответствующих симптомов. В первую очередь, пациент начинает жаловаться на увеличение объемов шеи и сопутствующие неудобства. Также аутоиммунная форма приводит к нарушениям в нормальной работе железы, что проявляется в изменениях количественного состава уровня гормонов (Т3, Т4, ТТГ). В самом начале явного проявления болезни происходит диагностирование всех признаков гипертиреоза, которые в дальнейшем сменяются признаками гипотиреоза. Лечение гипотиреоза щитовидной железы у женщин и мужчин требует строго соблюдения рекомендаций доктора.
Хронический аутоиммунный тиреоидит
Причины
Болезнь Хашимото развивается при наличии у пациента генетической предрасположенности к аутоиммунным патологиям. Для хронического тиреоидита характерны мутации, влияющие на выработку некоторых видов антигенов в организме человека. Иммунитет начинает реагировать на здоровую ткань железы как на чужеродное образование и запускает синтез особых белков, которые атакуют нормальные клетки и приводят к патологическим изменениям. Воспаление приобретает затяжной характер за счет привлечения иммунокомпетентных структур.
Причинами тиреоидита щитовидной железы (болезни Хашимото) также являются вирус герпеса, избыток йода, недостаток микроэлементов, особенно селена. Женщины болеют в 10 раз чаще мужчин. Аутоиммунные процессы обычно диагностируют в возрасте 40-50 лет, но в последние несколько лет увеличивается число молодых пациентов.
Симптомы
Симптомы хронического тиреоидита щитовидной железы Хашимото обусловлены снижением функции органа – гипотиреозом:
- Брадикардия.
- Сонливость, вялость.
- Увеличение массы тела.
- Депрессия.
- Непереносимость холода.
- Выпадение волос.
- Нарушения стула.
- Уплотнение тканей щитовидной железы, ощутимое при пальпации.
Симптомом тиреоидита щитовидной железы у женщин является дисменорея. Болезненность шеи не характерна для болезни Хашимото.
Диагностика
При наличии симптомов хронического тиреоидита щитовидной железы пациенту назначают лабораторный анализ крови на следующие показатели:
- Уровень Т3, Т4, ТТГ. В начале заболевания Т3 и Т4 повышены (тиреотоксикоз). По мере развития воспаления уровни Т3 и Т4 становятся меньше нормы, а ТТГ растет;
- Антитела к тканям железы. В крови пациента с тиреоидитом Хашимото определяются анти-ТГО и анти-ТПО иммуноглобулины.
Методы инструментальной диагностики:
- ультразвуковое исследование;
- сцинтиграфия по показаниям.
Лечение
Тиреоидит Хашимото сопровождается воспалением и снижением функции щитовидной железы, поэтому терапия направлена в первую очередь на устранение симптомов гипотиреоза. Гормонозаместительные препараты получают все пациенты. Дозу подбирают с учетом уровня ТТГ, возраста и состояния каждого конкретного больного.
Причины тиреоидитов
Причины развития тиреоидитов напрямую зависят от этиологических факторов, запускающих процесс воспаления тканей щитовидной железы. В зависимости от видов тиреоидита можно определить причину, повлиявшую на появление данной патологии:
- острый гнойный тиреоидит: встречается достаточно редко. Развивается по причине инфицирования лимфогенным или гематогенным путем;
- подострый тиреоидит: имеет второе название — тиреоидит де Кервена. Предполагается взаимосвязь этиологии данного заболевания с вирусными поражениями щитовидной железы (корь, эпидемический паротит). В процессе развития подострого тиреоидита возникает вторичный аутоиммунный процесс, антигеном к которому является тиреоглобулин, эвакуирующийся в кровь вследствие нарушения целостности основной мембраны фолликулов щитовидной железы. Процесс деструкции становится причиной повышения в крови уровня гормонов щитовидной железы, что провоцирует развитие признаков тиреотоксикоза. Процент заболеваемости подострым тиреоидитом равен 1-2 % от всех патологий щитовидной железы. Данным заболеванием страдают чаще женщины;
- хронический фиброзный тиреоидит, в литературе часто встречается его название по автору — зоб Риделя. На данный момент неизвестна этиология заболевания. Градация данной патологии основана на развитии хронического воспалительного процесса в щитовидной железе, первичным распространением соединительной ткани, ее прорастанием в капсулу щитовидной железы, близлежащие нервы, мышцы и сосуды. Как правило, разрастание соединительной ткани имеет локальный характер, но в некоторых случаях возможно тотальное поражение щитовидной железы, к которому присоединяется развитие гипотиреоза. Хронический фиброзный тиреоидит встречается в 0,05% от случаев всех заболеваний щитовидной железы;
- аутоиммунный тиреоидит, еще известен под названием «зоб Хашимото». Причиной развития заболевания являются дисфункции в системе иммунологического контроля, имеющие врожденный характер. Поэтому очень часты случаи развития данной патологии в нескольких поколений одной семьи, иногда сочетается он с другими аутоиммунными заболеваниями (ревматоидным артритом, неспецифическим язвенным колитом, миастенией). Данный вид тиреоидита в свою очередь делится на две формы: гипертофическую, которая имеет место в начале развития заболевания и атрофическую, свойственную конечной стадии патологии. Частота встречаемости аутоиммунного тиреоидита составляет 5% от всех патологических изменений щитовидной железы.
Что такое аутоиммунный тиреоидит? Тиреоидит Хашимото, что это?
Аутоиммунный тиреоидит (или его еще называют аутоиммунным тиреоидитом Хашимото Особенности аутоиммунного тиреоидита:
- Самое распространенное заболевание щитовидной железы.
- Часто носит наследственный (семейный) характер.
- Может развиться послеродовый аутоиммунный тиреоидит, связанный с иммуносупрессией во время беременности.
- Часто болеют дети подросткового возраста и молодые люди.
- Характеризуется длительным бессимптомным течением.
- Может проявляться как увеличением щитовидной железы, так и ее уменьшением.
- Практически всегда проявляется недостатком гормонов щитовидной железы (гипотиреозом).
- Осложнениями аутоиммунного тиреоидита могут быть стойкий гипотиреоз (необходима пожизненная гормональная терапия), «озлокачествление» (перерождение в раковую опухоль), переход в фиброзную форму хронического тиреоидита (часто требует экстирпации железы).
- При своевременном длительном лечении прогноз благоприятный.
Диагностика аутоиммунного тиреоидита
- Определение антител к собственным клеткам щитовидной железы: микросомальные антитела к тиреоидной пероксидазе (АТ ТПО), антитела к тиреоглобулину (АТ ТГ), второй коллоидный антиген и антитела к тиреоидным гормонам. При появлении данных антител можно говорить о наличии у пациента аутоиммунного тиреоидита.
- Определение гормонов щитовидной железы тироксина и трийодтиронина (Т3 и Т4), а также тиреотропного гормона (ТТГ) в крови пациента. При тиреоидите Хашимото уровни гормонов в начале болезни могут быть в норме. При появлении гипотиреоза в первую очередь увеличивается уровень ТТГ, а затем уменьшается уровень Т3 и Т4.
- УЗИ щитовидной железы при аутоиммунном тиреоидите может указать на уменьшение или увеличение ее размеров, наличие очагов повышенной или пониженной эхогенности, наличие или отсутствие узлов, деформацию сосудов и увеличение кровенаполнения железы.
- При тонкоигольной биопсии щитовидной железы (инвазивный метод) можно с достоверной вероятностью подтвердить наличие аутоиммунного тиреоидита, исключить онкологическую патологию.
Лечение аутоиммунного тиреоидита
Что такое аутоиммунный тиреоидит
Тиреоидит Хашимото — это аутоиммунное заболевание, которое приводит к хроническому воспалению щитовидки. Названо в честь японского доктора Хакару Хашимото, который впервые описал болезнь. Это нарушение, вызванное нарушенной иммунной функцией. Иммунологические механизмы, участвующие при этом, тесно связаны между собой, хотя их клиническое проявление отличается в силу особенностей иммунологического ответа.
Оба заболевания связаны между собой аналогичной патологией щитовидки, их наследственной предрасположенностью или наблюдается у одного пациента на протяжении многих лет. В дополнение к острым воспалениям наблюдается медленное и хроническое воспаление. Тиреоидит может распространяться по всей ткани щитовидки или сосредотачиваться в отдельной области.
Наиболее распространенными являются воспаления в контексте аутоиммунных заболеваний. В этом случае тело образуется из ранее необъяснимых антител к собственной щитовидке. Это приводит к хроническому воспалению.
Лечение АИТ
Если зоб вызывает затруднение глотания или дыхания, или начинает визуально портить ваше горло, врачи назначают гормонозаместительную терапию, при которой пациенту необходимо принимать синтетические гормоны щитовидной железы (левотироксин или натуральный экстракт щитовидной железы) – рекомендуется для того, чтобы помочь уменьшить щитовидную железу. Если медикаментозное лечение аутоиммунного тиреоидита не работает, или зоб слишком инвазивный, то может быть рекомендована хирургическая операция по удалению всей или части щитовидной железы.
За исключением случаев зоба, большинство эндокринологов и обычных врачей не начнут лечить АИТ на основании только повышенного уровня антител, если другие функции щитовидной железы, такие как ТТГ не выходят за пределы нормы.
Есть, однако, некоторые эндокринологи, а также доктора холистической медицины, остеопаты и другие специалисты-практики, которые считают, что аутоиммунный тиреоидит, подтвержденный наличием тиреоидных антител, наряду с симптомами, является уже достаточным основанием для начала лечения низкими дозами гормонов щитовидной железы.
Практика лечения пациентов с АИТ, у которых уровень гормонов щитовидной железы в норме подтверждена исследованием, о котором сообщается в журнале Thyroid в 2001 году. Ученые, проводившие это исследование сообщили, что прием левотироксина пациентами с аутоиммунным тиреоидитом, у которых ТТГ в норме (состояние называется эутиреоз) действительно может уменьшить вероятность ухудшения состояния и приостановить прогрессирование их аутоиммунного заболевания.
В исследовании пациентов с эутиреоидным аутоиммунным тиреоидитом (ТТГ в норме, но антитела повышены), половина пациентов получали левотироксин в течение года, другая половина не подвергалась какому-либо лечению. После одного года терапии левотироксином, уровни антител и лимфоцитов (свидетельствующих о воспалении) значительно снизились только в группе больных, получавших лекарство. В группе пациентов, не получавших лекарство, уровни антител выросли или остались прежними.
Исследователи пришли к выводу, что превентивное лечение пациентов с нормальным уровнем ТТГ, страдающих АИТ снижает различные маркеры аутоиммунного тиреоидита; и предположили, что такое лечение может даже остановить прогрессирование этого заболевания или возможно даже предотвратить развитие гипотиреоза.
Исследователи отмечают, что ряд исследований указывает на значительный эффект от приема минерального селена, благодаря которому организм лучше борется с аутоиммунным заболеванием щитовидной железы.
Некоторые исследования показали, что добавки селена в безопасной дозе 200 мкг в день может снизить повышенные уровни антител щитовидной железы к норме, или значительно их уменьшить, предотвращая развитие серьезной формы аутоиммунного заболевания щитовидной железы, в результате чего и возникает гипотиреоз.
Однако, в конечном счете даже незначительная аутоиммунная атака на щитовидную железу снижает ее функции, что приводит к гипотиреозу. И когда гипотиреоз диагностирован, большинство врачей назначают гормонозаместительную терапию пожизненно. Но существуют также врачи, которые придерживаются мнения, что аутоиммунный тиреоидит и гипотиреоз излечимы с помощью корректировки рациона питания, пищевых добавок и изменения образа жизни, о чем вы можете узнать здесь – Аутоиммунный тиреоидит: причины, симптомы, лечение в домашних условиях.
Аутоиммунный тиреоидит
Это воспаление железы, вызванное нарушением работы иммунной системы, провоцируется вирусными и микробными инфекциями. По неизвестным причинам иммунитет перестает дифференцировать «свои» и «чужие» белки, атакуя щитовидные ткани.
Аутоиммунное нарушение возникает также после родов и поздних прерываний беременности. Толчком служит гормональная перестройка, возникающая в эти периоды в организме женщины.
Болезнь достаточно распространена – на нее приходится 20-30% случаев патологий щитовидной железы. Недуг чаще поражает женщин, чем мужчин. Раньше аутоиммунный тиреоидит встречался в основном после 30 лет, но в последние годы он возникает даже у подростков и детей.
Стадии заболевания:
- Эутиреоидная – начальная, на которой проявления болезни еще не выражены. Имеется небольшое увеличение или снижение количества гормонов, которое компенсируется организмом. Больной, пока не сдаст анализы, не узнает, что у него развилось эндокринное заболевание.
- Субклиническая – на этой стадии за счет включения компенсаторных механизмов организма серьезных клинических проявлений тоже не наблюдается. Возможны незначительные признаки уменьшения или увеличения функции железы, на которые, как правило, никто не обращает внимания.
- Тиреотоксическая – сопровождается разрушением щитовидных структур – фолликулов, содержащих большое количество гормональных веществ. Возникает гиперфункция (тиреотоксикоз). В кровь попадают белки, оставшиеся от разрушенных щитовидных элементов, которые усиливают атаки иммунной системы. Заболевание быстро начинает прогрессировать.
- Гипотиреоидная – заключительная стадия болезни, при которой из-за массовой гибели структур, вырабатывающих гормоны, возникает ярко выраженный гормональный дефицит. У пациентов наблюдаются отечность, замедление обменных процессов, слабость, разбитость, снижение работоспособности, выпадение волос, зябкость. Развиваются отечность тканей вокруг глаз, увеличение массы, угнетение работы сердца, застойные явления в легких.
Виды аутоиммунных тиреоидитов:
- Зоб Хашимото – заболевание, при котором постепенно происходит снижение функции органа, сопровождающееся значительным падением уровня гормонов.
- Безболевой тиреоидит, отличающийся слабовыраженным безболезненным воспалением щитовидных тканей. Однако это не значит, что в организме пациента всё хорошо. При этой болезни происходит гибель клеточных структур, вызывающая вначале всплеск количества гормонов, а потом их дефицит.
- Послеродовый тиреоидит возникает на 8-10 неделе после рождения ребёнка. Заболевание может развиваться после поздних абортов и выкидышей.
Причина патологии – гормональная перестройка, которая не всегда происходит гладко. У женщины возникают нервозность, потеря веса, учащенное сердцебиение. Однако большинство списывает такие симптомы на послеродовую депрессию, утомление, связанное с уходом за ребенком, и другие причины. Тем более, что примерно через месяц симптомы болезни начинают стихать.
Однако через некоторое время женщина замечает слабость, понижение температуры, головные и мышечные боли, сухость кожи и выпадение волос, вызванные снижением выработки щитовидных гормонов.
Болезнь может протекать в атипичных формах, когда возникает выраженный тиреотоксикоз – Базедова болезнь, сопровождающаяся резким похудением, экзофтальмом – выпучиванием глазных яблок, а затем уровень гормонов не снижается.








Добавить комментарий