Гемолитическая анемия
Содержание:
- Лечение Аутоиммунной гемолитической анемии:
- Как лечится аутоиммунная анемия
- Лечение гемолитической анемии
- Симптомы
- Аутоиммунная гемолитическая анемия (АИГА) – приобретенное «самоедство»
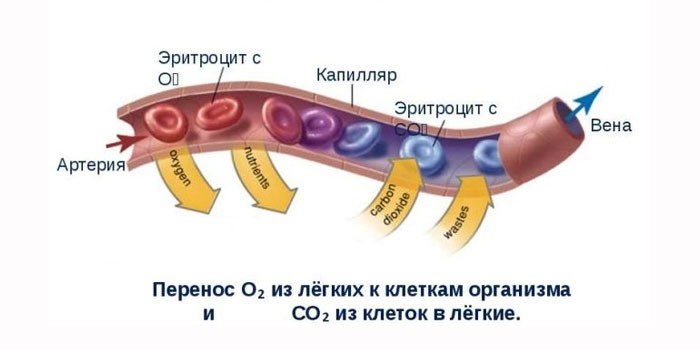
- Что такое эритроциты?
- Причины аутоиммунной гемолитической анемии
- Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
- Что такое гемолитическая анемия
- Приобретённый вид
- Диагностика
- Патогенез (что происходит?) во время Аутоиммунной гемолитической анемии:
Лечение Аутоиммунной гемолитической анемии:
При острых формах приобретенных аутоиммунных гемолитических анемиях назначают преднизолон в суточной дозе 60-80 мг. При неэффективности она может быть увеличена до 150 мг и больше. Суточная доза препарата делится на 3 части в соотношении 3:2:1. По мере стихания гемолитического криза доза преднизолона постепенно снижается (по 2,5-5 мг в день) до половины исходной. Дальнейшее снижение дозы препарата во избежание рецидивирования гемолитического криза осуществляют по 2,5 мг в течение 4-5 дней, затем еще в меньших дозах и с большими интервалами до полной отмены препарата. При хронической аутоиммунной гемолитической анемии достаточно назначить 20-25 мг преднизолона, а по мере улучшения общего состояния больного и показателей эритропоэза переводить на поддерживающую дозу (5-10 мг). При холодовой гемагглютининовой болезни показана аналогичная терапия преднизолоном.
Спленэктомия при аутоиммунной гемолитической анемии, связанных с тепловыми агглютининами и аутоэритроопсонинами, может быть рекомендована лишь больным, у которых кортикостероидная терапия сопровождается непродолжительными ремиссиями (до 6-7 мес.) или имеется резистентность к ней. У больных гемолитической анемией, обусловленной гемолизинами, спленэктомия не предотвращает гемолитические кризы. Однако они наблюдаются реже, чем до операции, и легче купируются с помощью кортикостероидных гормонов.
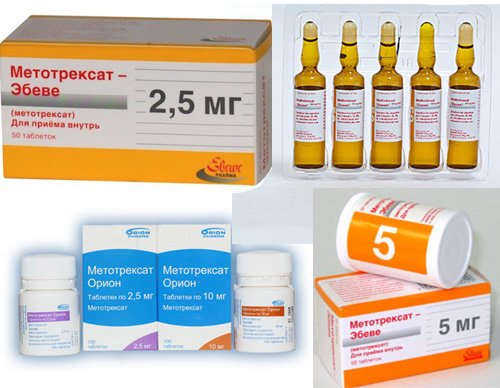
При рефрактерных аутоиммунных гемолитических анемиях в сочетании с преднизолоном могут быть использованы иммунодепрессаты (6-меркаптопурин, имуран, хлорбутин, метотрексат, циклофосфамид и др.).
В стадии глубокого гемолитического криза применяют переливания эритроцитной массы, подобранной с помощью непрямой пробы Кумбса; для снижения выраженной эндогенной интоксикации назначают гемодез, полидез и другие дезинтоксикационные средства.
Лечение гемолитико-уремического синдрома, который может осложнять течение аутоиммунных гемолитических анемий, включает кортикостероидные гормоны, свежезамороженную плазму, плазмаферез, гемодиализ, трансфузии отмытых или криоконсервированных эритроцитов. Несмотря на использование комплекса современных терапевтических средств, прогноз часто неблагоприятный.
Как лечится аутоиммунная анемия
Если у пациента подозревается аутоиммунная гемолитическая анемия лечение будет назначено только после точной диагностики и выявления формы патологии. Острую форму приобретенной аутоиммунной анемии лечат преднизолоном. Вещество назначают по 60-80 мг в сутки, по необходимости увеличивая дозировку до 150 мг в день и более, если меньшие дозы не дают нужного эффекта.
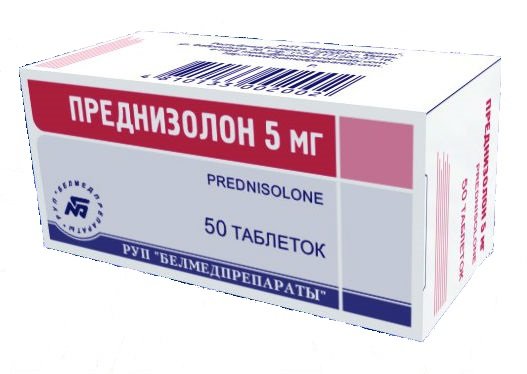
При лечении хронической аутоиммунной анемии назначают по 20 мг преднизолона, а когда состояние пациента улучшится, что подтверждается анализами, его переводят на поддерживающую дозу (до 10 мг в день). Аналогично лечат холодовую гемагглютининовую анемию.
В ходе лечения аутоиммунной анемии с тепловыми агглютининами и аутоэритроопсонинами иногда прибегают к спленэктомии, если у пациентов выявлена резистентность к кортикостероидной терапии, или в ходе лечения гормональными средствами ремиссии совсем непродолжительные. При гемолитической анемии с гемолизинами нет смысла выполнять спленэктомию, поскольку она не спасает от гемолитических кризов. Тем не менее, после процедуры кризы проявляются реже и быстрее купируются гормональными препаратами. Поэтому вопрос о целесообразности спленэктомии остается в компетенции врача.
При глубоком гемолитическом кризе показано переливание эритроцитной массы, которая подбирается с помощью пробы Кумбса. Чтобы снизить эндогенную интоксикацию пациенту назначают Полидез, Гемодез и другие средства, выводящие токсины.
Терапия гемолитико-уремического синдрома, способного осложнять и без того нелегкое течение аутоиммунной анемии, заключается в приеме гормональных препаратов, также врачи назначают пациентам плазмафарез, трансфузию эритроцитов (они могут быть криоконсервированными или отмытыми). Другие варианты терапии – гемодиализ, применение свежезамороженной плазмы.
Лечение гемолитической анемии
Острый гемолитический криз — отмена «провоцирующего» медикамента; форсированный диурез; гемодиализ (при ОПН).
Терапия АИГА с тепловыми антителами проводится преднизолоном внутрь 10—14 дней с постепенной отменой за 3 месяца. Спленэктомия — при недостаточном эффекте терапии преднизолоном, рецидивах гемолиза. При неэффективности терапии преднизолоном и спленэктомии — цитостатическая терапия.
При лечении АИГА с Холодовыми антителами следует избегать переохлаждений, применяется иммуносупрессивная терапия.
Большое значение имеет щадящий режим с правильным чередованием труда и отдыха, пребывание в теплом климате, предотвращение случайных, даже легких инфекций. Лечение железом, печенкой оказывается мало эффективным. Переливание крови иногда ведет к тяжелым реакциям, однако при применении тщательно подобранной одногруппной свежей крови оно может быть с пользой применено больным со значительной анемией.
В случаях с прогрессирующим нарастанием анемии, значительной слабостью, частыми гемолитическими кризами, делающими больных нетрудоспособными, а часто и постельными больными, показана операция удаления селезенки, которая быстро приводит к исчезновению держащейся годами желтухи, улучшению состава крови, явному повышению работоспособности. Операция спленэктомии является, конечно, сама по себе серьезным вмешательством, поэтому показания к ней следует серьезно взвешивать. Усложняет операцию наличие большой селезенки, с обширными спайками с диафрагмой и другими органами.
Лишь в виде исключения после удаления селезенки опять может наступить усиленный распад крови, со стороны белой крови может наблюдаться лейкемоидная реакция. Пониженная осмотическая резистентность эритроцитов, микросфероцитоз обычно остаются и у спленэктомированных больных.
Симптомы
Гемолитические анемии выражено проявляются в период кризисов. При вялотекущих процессах симптомы смазаны. Определить конкретный вид патологии можно только при помощи дополнительной диагностики.
К основным симптомам относятся:
| Синдром анемии | проявляется в бледности кожи, слизистых. Сопровождается симптомами нехватки кислорода в виде одышки, головокружения, слабости, усиленного сердцебиения. |
| Синдром желтухи | возрастание концентрации билирубина как продукта распада эритроцитов, выражается желтизной кожных покровов, изменением цвета мочи. |
| Гепатоспленомегалия | увеличение селезенки происходит за счет интенсивного гемолиза, может достигать значительных размеров. Печень менее подвержена изменениям. Но в некоторых случаях наблюдается и ее увеличение, сопровождающееся тяжестью в подреберье. |
Гемолитическая анемия может проявляться дополнительными симптомами в виде:
- болей в животе;
- послабления стула;
- болезненности костей;
- повышенной температуры;
- болей в груди и области почек.
Даже если есть только 2 или 3 из перечисленных симптомов, то это должно послужить поводом для врачебного обследования. Ведь токсичный билирубин при длительном воздействии на ткани и органы может нарушить их функции.
Аутоиммунная гемолитическая анемия (АИГА) – приобретенное «самоедство»
Аутоиммунная гемолитическая анемия (АИГА) рассматривается как патологический процесс, в основе которого лежит выработка антител на антигенную структуру собственных красных клеток крови. Иммунная система по какой-то причине принимает свой антиген за чужой и начинает с ним борьбу.
иммунная атака антител на эритроциты при АИГА
Различают два вида АИГИ:
- Симптоматическую аутоиммунную гемолитическую анемию, которая развивается на фоне другой патологии (гемобластозы, гепатиты с хроническим течением, новообразования, системная красная волчанка, ревматоидный артрит, лимфогранулематоз и др.);
- Идиопатический вариант АИГА, провоцируемый различными факторами (инфекция, прием лекарств, травма, беременность, роды), которые не являются прямой причиной болезни, просто какой-то гаптен сел на поверхность эритроцита, чем вызвал выработку антител. Но какой это был гаптен? Как правило, этот провокатор так и остался незамеченным и невыясненным.
Патогенез АИГА до развития болезни проходит два этапа
- На первом этапе под воздействием неблагоприятных факторов (лекарства, бактерии, вирусы) или в результате соматической мутации единичного иммуноцита меняется антигенная структура эритроцитов;
- На втором этапе патогенеза – непосредственное взаимодействие между выработанными антителами и собственными антигенами, которое лежит в основе формирования иммунологического процесса с развитием гемолиза (свободный гемоглобин уже не ограничен клеточной мембраной) и анемии (разрушенные красные кровяные тельца – уже не эритроциты, ровно, как и вышедший на свободу гемоглобин).
Иммунную агрессию, направленную на себя самого, могут вызывать различные антитела:
Неполные тепловые агглютинины (в основном, класс G – IgG, изредка – класс А), которые садятся на поверхность эритроцитарной клетки и начинают самую активную деятельность при температуре 37°С. Как правило, при таком взаимодействии эритроциты не гибнут в кровотоке, а направляются «умирать» в селезенку;
- Холодовые неполные агглютинины (класс М – IgМ), реагирующие с эритроцитами при участии комплемента при температуре 32°С. Эти антитела безвозвратно разрушают эритроциты в мелких сосудах тех участков, где температура может снижаться до указанных значений (пальцы рук и ног, уши, нос);
- Двухфазные гемолизины (класс G – IgG) – эти антитела находят свой антиген при охлаждении, садятся на поверхность клетки и ждут, пока температура поднимется до 37°С – вот тогда они и начнут проявлять агрессию (в результате – гемолиз).
Симптомы АИГА многообразны и зависят от многих обстоятельств, в число которых входят:
- Скорость гемолиза (криз или «спокойствие»);
- Тепло или холод;
- Место гибели эритроцитов;
- Изменения внутренних органов;
- Фоновая патология.
К опорным признакам АИГИ относят:
- Гемолитический криз с желтухой;
- Анемию (снижение и уровня гемоглобина, и количества эритроцитов);
- Повышение температуры тела;
- Присутствие гемоглобина в моче;
- Увеличение селезенки.
Симптомы, которые могут присутствовать при гемолитической анемии, но не являются для нее обязательными и определяющими:
- Слабость, утомляемость;
- Снижение аппетита;
- Увеличение печени.
Лабораторная диагностика АИГА, помимо биохимии (билирубин), общего анализа крови (с подсчетом ретикулоцитов и определением осмотической резистентности эритроцитов) и мочи, включает обязательное проведение иммунологических тестов (проба Кумбса), позволяющих выявить тип антител.
Лечение аутоиммунной гемолитической анемии в период криза осуществляется в стационарных условиях, где больной получает кортикостероиды, иммунодепрессанты, а при неэффективности принятых мероприятий ставится вопрос о проведении спленэктомии.
Что такое эритроциты?
Основными параметрами эритроцитов являются:
- форма двояковогнутого диска;
- средний диаметр — 7,2 – 7,5 мкм;
- средний объем — 90 мкм3;
- длительность «жизни» — 90 – 120 дней;
- нормальная концентрация у мужчин — 3,9 – 5,2 х 1012\л;
- нормальная концентрация у женщин — 3,7 – 4,9 х 1012\л;
- нормальная концентрация гемоглобина у мужчин — 130 – 160 г\л;
- нормальная концентрация гемоглобина у женщин — 120 – 150 г\л;
- гематокрит (соотношение форменных элементов крови к жидкой ее части) у мужчин — 0,40 – 0,48;
- гематокрит у женщин — 0,36 – 0,46.
B12-дефицитнойфолиеводефицитной анемиисистема белков, организованных в сеть, поддерживающую необходимую форму клеткиселезенки
Особенности структуры эритроцита
аденозинтрифосфатальфабетаРазличают следующие виды гемоглобина:
- гемоглобин А (HbA);
- гемоглобин А2 (HbA2);
- гемоглобин F (HbF);
- гемоглобин Н (HbH);
- гемоглобин S (HbS).
2дельтаталассемиисерповидноклеточной анемиирезус-фактораПо системе АВ0 различают следующие группы крови:
- агглютиногены (антигены на поверхности эритроцитов, которые при контакте с одноименными агглютининами вызывают осаждение красных кровяных телец) на поверхности эритроцитов отсутствуют;
- присутствуют агглютиногены А;
- присутствуют агглютиногены В;
- присутствуют агглютиногены А и В.
По наличию резус-фактора различают следующие группы крови:
- резус-положительная – 85% населения;
- резус-отрицательная – 15% населения.
тромбВторостепенными функциями эритроцитов являются:
- регуляция кислотно-щелочного равновесия крови посредством карбонатной буферной системы;
- гемостаз – процесс, направленный на остановку кровотечения;
- определение реологических свойств крови – изменение численности эритроцитов по отношению к общему количеству плазмы приводит к сгущению или разжижению крови.
- участие в иммунных процессах – на поверхности эритроцита находятся рецепторы для прикрепления антител;
- пищеварительная функция – распадаясь, эритроциты высвобождают гем, самостоятельно трансформирующийся в свободный билирубин. В печени свободный билирубин превращается в желчь, использующуюся для расщепления жиров пищи.
Жизненный цикл эритроцита
жидкой части клеткирибонуклеиновой кислотывитамина12тироксин, соматостатин, андрогены, эстрогены, кортикостероидымикроэлементовселен, железо, цинк, медь и др.лейкоцитамижелтухикишечникслизистые и кожные покровы оранжевого или красноватого цвета
Причины аутоиммунной гемолитической анемии
Причина аутоиммунной гемолитической анемии обычно неизвестна (т. е. идиопатическая). Однако расстройство может возникать как часть более крупного расстройства, эти случаи известны как вторичная аутоиммунная гемолитическая анемия.
Аутоиммунная гемолитическая анемия является аутоиммунным расстройством — расстройством, при котором естественная защита организма от вторжения организмов (например, лимфоцитов, антител) разрушает здоровые ткани по неизвестным причинам. Антитела ошибочно атакуют здоровые эритроциты, вызывая преждевременное разрушение клеток, состояние, называемое гемолизом.
Антитела (которые также известны как иммуноглобулины) представляют собой специализированные белки, которые связываются с инвазивными организмами и вызывают их разрушение. Существует пять основных классов антител – IgA, IgD, IgE, IgG и IgM.
Большинство случаев данной анемии происходят из-за антител IgG, которые по ошибке атакуют здоровые эритроциты. Реже антитела IgM или IgA вызывают расстройство. Когда антитела атакуют здоровые ткани, их можно назвать аутоантителами.
Несколько основных расстройств связанных с гемолитической анемией, включают другие аутоиммунные расстройства, такие как системная красная волчанка и расстройства, характеризующиеся перепроизводством лейкоцитов (лимфопролиферативные расстройства), такие как лейкемия или лимфома.
Вторичная аутоиммунная гемолитическая анемия также может возникнуть как побочный эффект некоторых лекарств.
Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
| B12-дефицитная анемия |
| Анемии, обусловленные нарушением синтеза утилизацией порфиринов |
| Анемии, обусловленные нарушением структуры цепей глобина |
| Анемии, характеризующиеся носительством патологически нестабильных гемоглобинов |
| Анемия Фанкони |
| Анемия, связанная со свинцовым отравлением |
| Апластическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами |
| Аутоиммунная гемолитическая анемия с полными Холодовыми агглютининами |
| Аутоиммунная гемолитическая анемия с тепловыми гемолизинами |
| Болезни тяжелых цепей |
| болезнь Верльгофа |
| Болезнь Виллебранда |
| болезнь Ди Гулъелъмо |
| болезнь Кристмаса |
| Болезнь Маркиафавы-Микели |
| Болезнь Рандю — Ослера |
| Болезнь тяжелых альфа-цепей |
| Болезнь тяжелых гамма-цепей |
| Болезнь Шенлейн — Геноха |
| Внекостномозговые поражения |
| Волосатоклеточный лейкоз |
| Гемобластозы |
| Гемолитико-уремический синдром |
| Гемолитико-уремический синдром |
| Гемолитическая анемия, связанная с дефицитом витамина Е |
| Гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) |
| Гемолитическая болезнь плода и новорожденного |
| Гемолитические анемии, связанные с механическим повреждением эритроцитов |
| Геморрагическая болезнь новорожденных |
| Гистиоцитоз злокачественный |
| Гистологическая классификация лимфогранулематоза |
| ДВС-синдром |
| Дефицит К-витаминзависимых факторов |
| Дефицит фактора I |
| Дефицит фактора II |
| Дефицит фактора V |
| Дефицит фактора VII |
| Дефицит фактора XI |
| Дефицит фактора XII |
| Дефицит фактора XIII |
| Железодефицитная анемия |
| Закономерности опухолевой прогрессии |
| Иммунные гемолитические анемии |
| Клоповое происхождение гемобластозов |
| Лейкопении и агранулоцитозы |
| Лимфосаркомы |
| Лимфоцитома кожи (болезнь Цезари) |
| Лимфоцитома лимфатического узла |
| Лимфоцитома селезенки |
| Лучевая болезнь |
| Маршевая гемоглобинурия |
| Мастоцитоз (тучноклеточный лейкоз) |
| Мегакариобластный лейкоз |
| Механизм угнетения нормального кроветворения при гемобластозах |
| Механическая желтуха |
| Миелоидная саркома (хлорома, гранулоцитарная саркома) |
| Миеломная болезнь |
| Миелофиброз |
| Нарушения коагуляционного гемостаза |
| Наследственная a-fi-липопротеинемия |
| Наследственная копропорфирия |
| Наследственная мегалобластная анемия при синдроме Леш — Найана |
| Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов |
| Наследственный дефицит активности лецитин-холестерин-ацилтрансферазы |
| Наследственный дефицит фактора X |
| Наследственный микросфероцитоз |
| Наследственный пиропойкилоцитоз |
| Наследственный стоматоцитоз |
| Наследственный сфероцитоз (болезнь Минковского-Шоффара) |
| Наследственный эллиптоцитоз |
| Наследственный эллиптоцитоз |
| Острая перемежающаяся порфирия |
| Острая постгеморрагическая анемия |
| Острые лимфобластные лейкозы |
| Острый лимфобластный лейкоз |
| Острый лимфобластный лейкоз |
| Острый малопроцентный лейкоз |
| Острый мегакариобластный лейкоз |
| Острый миелоидный лейкоз (острый нелимфобластный лейкоз, острый миелогенный лейкоз) |
| Острый монобластный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый эритромиелоз (эритролейкоз, болезнь Ди Гульельмо) |
| Отдельные формы лейкозов |
| Пароксизмалъная холодовая гемоглобинурия |
| Пароксизмальная ночная гемоглобинурия (болезнь Маркьяфавы-Микели) |
| Парциальная красноклеточная аплазия |
| Патологическая анатомия поражения оболочек |
| Плазмоклеточный острый лейкоз |
| Полиорганная недостаточность |
| Поражение нервной системы |
| Порфирии |
| Принципы разделения злокачественных и доброкачественных опухолей системы крови |
| Приобретенные геморрагические коагулопатии |
| Причины гемобластозов |
| Пролимфоцитарный лейкоз |
| Ретикулез (ретикулогистиоцитоз, нелипидный ретикулоэндотелиоз, болезнь Абта-Леттерера-Сиве) |
| Серповидно-клеточная анемия |
| Серповидно-клеточная анемия |
| Синдром Дайемонда — Блекфана |
| Сублейкемический миелоз |
| Т-клеточный лейкоз-лимфома взрослых |
| Талассемия |
| Талассемия |
| Тромбофилий, связанные с дефицитом антитромбина III |
| Тромбоцитопатии |
| Тромбоцитопении |
| Фолиеводефицитная анемия |
| Хроническая лучевая болезнь |
| Хронический лимфолейкоз |
| Хронический лимфолейкоз (хронический лимфоидный лейкоз) |
| Хронический лимфоцитарный лейкоз |
| Хронический мегакариоцитарный лейкоз |
| Хронический миелоидный лейкоз |
| Хронический миелолейкоз |
| Хронический моноцитарный лейкоз |
| Хронический моноцитарный лейкоз |
| Хронический эритромиелоз |
| Цитостатическая болезнь |
| Энтеропатии и кишечный дисбактериоз |
| Эритремия |
| Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) |
| Эритропоэтическая копропорфирия |
| Эритропоэтическая протопорфирия |
| Эритропоэтические уропорфирии |
| Ювенильный миеломоноцитарный лейкоз |
Что такое гемолитическая анемия
Ускоренный процесс разрушения эритроцитов называется гемолизом. Анемия гемолитическая – это общее название патологий, при которых происходит аномальный распад красных кровяных телец. Механизм развития патологического процесса связан с нарушением целостности оболочки эритроцитов. В силу разных причин (механических, токсических факторов) они разрушаются внутри сосудов или в селезенке, лимфатических узлах, костном мозге, печени.
Гемолитический синдром – это редкое заболевание. Частота встречаемости составляет 2 случая на 19000 человек. В основном диагностируется наследственная гемолитическая анемия, но болезнь может развиваться и в зрелом возрасте. Согласно статистике, мужчины болеют анемией в 2 раза чаще женщин.
Функции эритроцитов
Роль красных кровяных телец в организме человека разнообразна:
- Обеспечивают дыхание тканей. Кровь, проходя через легкие, обогащается кислородом за счет гемоглобина, который составляет 97% от общей массы эритроцита.
- Доставляют к клеткам тканей активные биологические компоненты и питательные вещества.
- Осуществляют функцию очищения и удаление диоксида углерода. Отходы жизнедеятельности организма эритроциты с током венозной крови переносят в почки для выведения наружу и в печень для утилизации.
- Поддерживают нормальный уровень pH. Гемоглобин выводит углекислоты, снижая кислотность в организме.
Жизненный цикл красных телец включает три периода: созревание (эритропоэз), нахождение в кровяном русле и разрушение (эритродиерез). Время жизни кровяных телец ограничено – от 100 до 120 дней. В процессе выполнения своих функций эритроциты стареют, уменьшается их активность, удельный вес, величина поверхностного заряда и кислотная стойкость.
Место разрушения эритроцитов не имеет четкой локализации. Около 90% старых кровяных телец распадаются внутри купферовских печёночных клеток, в костном мозге или селезенке (внесосудистый гемолиз). Остальные 10% погибают внутри сосудов (внутрисосудистый гемолиз). При наличии гемолитического синдрома время жизни эритроцитов составляет от 12 до 14 суток.
Чем опасно ускоренное разрушение эритроцитов
Самое страшное последствие гемолитической болезни – летальный исход. К числу общих осложнений заболевания относятся:
- кома;
- спутанность сознания;
- коллапс;
- желтуха;
- гемолитические кризы;
- инфаркт селезенки или разрыв органа;
- острая почечная, сердечно-сосудистая недостаточность;
- желчнокаменная болезнь;
- гангрена пальцев;
- снижение артериального давления;
- олигурия (пониженная выработка мочи).
Приобретённый вид
Гемолитическая анемия приобретённого типа, причины которой могут быть разными, также делится на виды:
- иммунная гемолитическая анемия;
- механическая;
- микроангиопатическая.
Иммунная
Аутоиммунная гемолитическая анемия у взрослого человека развивается из-за выработки аутоантител к антигенам эритроцитов. Острое развитие недуга проявляется одышкой, общей слабостью, ощущается сердцебиение, появляются болевые ощущения в области сердца, поясницы, повышается температура, может проявиться желтуха. Если иммунная гемолитическая анемия имеет хроническое течение, к этому состоянию добавляется увеличение селезёнки или печени. Для диагностики аутоиммунных анемий прибегают к пробе Кумбса. В свою очередь, иммунная гемолитическая анемия делится на несколько типов:
- Аутоиммунная гемолитическая анемия с антителами тепловыми чаще диагностируется у женского пола. Это заболевание подразделяют на лекарственное и идиопатическое, оно является осложнением гемобластозов. Помимо проявления основными признаками, при недуге наблюдаются спленомегалия, обмороки, болевые ощущения в области грудной клетки.
Аутоиммунная гемолитическая анемия в лёгкой форме не нуждается в терапии, при средней тяжести и тяжёлой лечение заключается на устранение причины развития данного заболевания. Так, в течение нескольких недель необходимо употреблять глюкокортикоиды, через определённое время дозировка лекарства должна быть снижена, затем на протяжении еще нескольких месяцев следует продолжать приём, при этом постепенно снижая дозировку. Такая терапия помогает поправить здоровье 80% пациентов, которым поставили диагноз иммунная гемолитическая анемия, но у половины из них через некоторое время происходит рецидив.
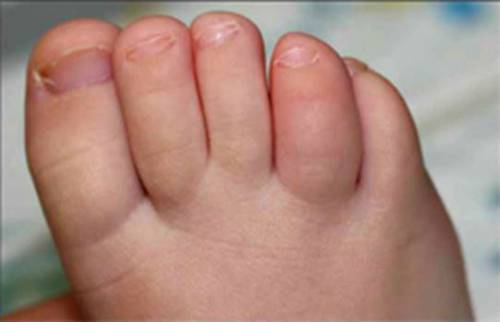
- Аутоиммунная гемолитическая анемия с антителами холодовыми имеет тесную связь с инфекциями, также лимфопролиферативным состоянием. К главному симптому недуга относят повышенную чувствительность к холоду. Так, при заболевании синеют и белеют пальцы конечностей, кончик носа, ушей. Иммунная гемолитическая анемия характеризуется расстройством периферического кровообращения.
- К болезни относят и пароксизмальную холодную гемоглобинурию. Такой вид считается редким и развивается в результате перенесённого вируса. Симптоматика даёт о себе знать лишь после пребывания на морозе. Приступ проявляется ознобом, лихорадкой, болью в спине, нижних конечностях, животе, голове, а также слабостью, гемоглобинурией. Главной задачей терапии считается предупреждение переохлаждения. Если недуг протекает в хронической форме, доктор назначает «Преднизолон», иммунодепрессанты.
К аутоимунной гемолитической анемии относится пароксизмальная ночная гемоглобинурия, для профилактики назначают Преднизолон
- Лекарственный тип развивается на фоне приёма медицинских средств, которые делят на группы. В первую входят лекарства, провоцирующие недуг, симптоматика схожа с аутоиммунным заболеванием типа с тепловыми антителами. Большинство пациентов страдают от данной болезни, образующейся в результате приёма «Метилдофа». Во вторую группу входят средства, абсорбирующиеся на эритроцитной поверхности – «Пенициллин» и другие антибиотики, схожие по структуре. К третьей группе относят препараты, которые провоцируют образование специфических антител IgM.
Механическая
Учёные рассматривают причины, по которым возникает малокровие данного типа:
- Во время эритроцитного движения по мелким сосудам, которые расположены над костными выступами, эритроциты подвергаются сдавливанию, другими словами, происходит маршевая гемоглобинурия.
- В процессе преодоления градиента давления на сердечных, сосудистых протезированных клапанах.
- Выполняя движение по мелким сосудам, стенки которых отличаются возможностью изменяться.
Данный тип даёт о себе знать после ходьбы, бега на протяжении длительного времени, выполнения тренировки по тяжёлой атлетике и каратэ. По медицинской статистике, около 10% пациентов с протезированными клапанами страдают от болезни. Лечить механический недуг просто. Для этого снижают дефицит железа, ограничивают физическую нагрузку.
Микроангиопатическая
Разновидность болезни возникает на фоне патологии стенок сосудов, гемолитико-уремического синдрома, а также при диссеминированном внутрисосудистом свёртывании. При терапии больному недугом следует прибегнуть к гемодиализу, глюкокортикоидам, плазмаферезу, свежезамороженной плазме.
Врачи постоянно напоминают, что легче заболевание предупредить, нежели лечить. Поэтому ведение здорового образа жизни поможет предотвратить развитие серьёзных болезней.
Диагностика
Диагностический поиск начинается при наличии симптомов анемии и гемолиза врачом-терапевтом. Далее пациент передается гематологу. Критериями диагноза становятся показатели крови и анализ стернального пунктата.
- Клинический анализ крови выявляет нормохромную (реже умеренно гиперхромную) анемию. Hb<121 г/л, McH 27-32 .
- Уровень гемоглобина в момент гемолитического криза в большинстве случаев опускается к 60-70 г/л. Для хронической аутоиммунной анемии характерно его незначительное уменьшение (до 90 г/л). Встречаются случаи резкого падения показателя.
- Умеренное снижение числа тромбоцитов.
- Рост лейкоцитов свыше 9х109 за счет нейтрофилов. Криз дает сдвиг лейкоформулы до промиелоцитов.
- Микроскопия мазка крови выявляет рост ретикулоцитов (предшественников эритроцитов) >30-50%, появление ядерных форм эритроцитов (нормоцитов). При окрашивании проявляется полихроматофилия – нетипичная окраска красных телец или сходных с ними клеток.
- Биохимические исследования крови дают рост непрямого билирубина, повышенное содержание железа сыворотки, рост лактатдегидрогеназы. Определяется свободный гемоглобин.
- Положительный тест Кумбса выявляет антиэритроцитарные антитела.
- В моче выявляется свободный гемоглобин, белок, уробилиноген.
- В кале обнаруживают стеркобилин.
- Исследование пробы костного мозга, полученной при проколе грудины (стернальной пункции), доказывает гиперплазию эритроидного ростка кроветворения.
- УЗИ органов брюшной полости выявляет гепато-, спленомегалию.
Дифференциальный диагноз ведется с другими причинами желтух (ЖКБ, гепатитами, циррозом) и прочими нормохромными анемиями (на фоне почечной недостаточности, нетяжелой формы железодефицита, апластическим вариантом).
Патогенез (что происходит?) во время Аутоиммунной гемолитической анемии:
Сущность аутоиммунных процессов состоит в том, что в результате ослабления Т-супрессорной системы иммунитета, контролирующей аутоагрессию, происходит активация В-системы иммунитета, синтезирующей при этом антитела против неизмененных антигенов различных органов. В реализации аутоагрессии принимают участие также Т-лимфоциты-киллеры. Антитела — это иммуноглобулины (Ig), принадлежащие чаще всего к классу G, реже — М и А; они специфичны и направлены против определенного антигена. К IgM относятся, в частности, холодовые антитела и двухфазные гемолизины. Эритроцит, несущий на себе антитела, фагоцитируется макрофагами и в них разрушается; возможен лизис эритроцитов с участием комплемента. Антитела класса IgM могут вызвать агглютинацию эритроцитов непосредственно в кровеносном русле, а антитела класса IgG способны разрушать эритроцит только в макрофагах селезенки. Во всех случаях гемолиз эритроцитов происходит тем интенсивнее, чем больше на их поверхности находится антител. Описана гемолитическая анемия с антителами к спектрину.









Добавить комментарий